Cardiologie
Congrès canadien sur les maladies cardiovasculaires (CCMCV) de 2017
Lignes directrices de la SCC sur la prise en charge de l’insuffisance cardiaque : actualisation exhaustive de 2017
Vancouver – Si l’on se fie aux présentations données au congrès de cette année de la Société canadienne de cardiologie (SCC), l’optimalisation du traitement de l’insuffisance cardiaque (IC) à fraction d’éjection réduite (ICFER) comptera parmi les grands axes qui seront actualisés dans les nouvelles lignes directrices canadiennes à paraître sous peu. Les lignes directrices sur l’IC ont été actualisées périodiquement depuis 2006, notamment l’an dernier (Howlett JG et al. Can J Cardiol, vol. 32, 2016, p. 296-310), mais cette nouvelle version se veut une reprise exhaustive des pratiques exemplaires. Parmi les changements récents, notons qu’une attention particulière sera apportée aux gains enregistrés en matière de survie grâce à l’intensification du traitement chez les patients dont la fonction ventriculaire gauche s’affaiblit.
Poursuivre sur la lancée de la trithérapie dans les cas d’ICFER
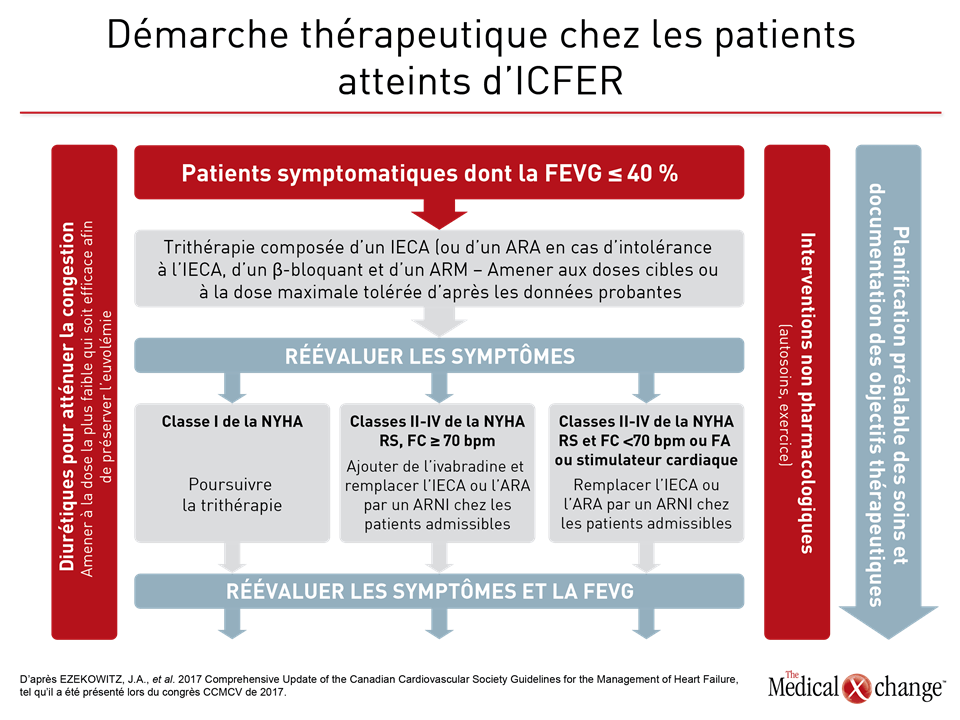
Une des stratégies mises de l’avant dans la version actualisée de 2017 des lignes directrices de la SCC sur la prise en charge de l’IC repose sur l’utilisation de la trithérapie chez les patients atteints d’ICFER. Le traitement type de l’IC évolutive est composé d’un inhibiteur de l’enzyme de conversion de l’angiotensine (IECA) ou d’un antagoniste des récepteurs de l’angiotensine (ARA) en cas d’intolérance aux IECA, d’un β‑bloquant et d’un antagoniste des récepteurs minéralocorticoïdes. La SCC recommande désormais des mesures supplémentaires telles que le remplacement de l’IECA ou de l’ARA par une association sacubitril-valsartan et, dans certains cas, l’ajout d’ivabradine chez les patients aux prises avec une ICFER caractérisée par une fraction d’éjection gauche de 40 % ou moins, dont les symptômes ne s’estompent pas. Certes, la trithérapie doit être offerte à tous les patients atteints d’ICFER, mais l’intensification du traitement peut aussi exercer des bienfaits plus marqués au fur et à mesure que l’IC évolue. Ces bienfaits ne doivent pas être négligés, a affirmé la Dre Shelley Zieroth, professeure adjointe, à l’Université du Manitoba, à Winnipeg.
« Nous disposons maintenant de nouveaux agents qui peuvent vraiment réduire la mortalité chez vos patients atteints d’insuffisance cardiaque. »
« Rappelons que d’après la notation du risque de décès issue de la méta-analyse MAGGIC (Meta-analysis Global Group in Chronic Heart Failure), la mortalité à un an et à trois ans reste élevée chez les patients atteints d’une IC de classe II selon la classification de la New York Heart Association (NYHA). C’est pourquoi les médecins et les prestataires de soins ne doivent pas se laisser gagner par l’inertie clinique. Nous disposons maintenant de nouveaux agents qui peuvent vraiment réduire la mortalité chez vos patients atteints d’insuffisance cardiaque. Nous devons le garder à l’esprit plutôt que de nous dire que tout va bien », a-t-elle ajouté.
Les nouveaux agents
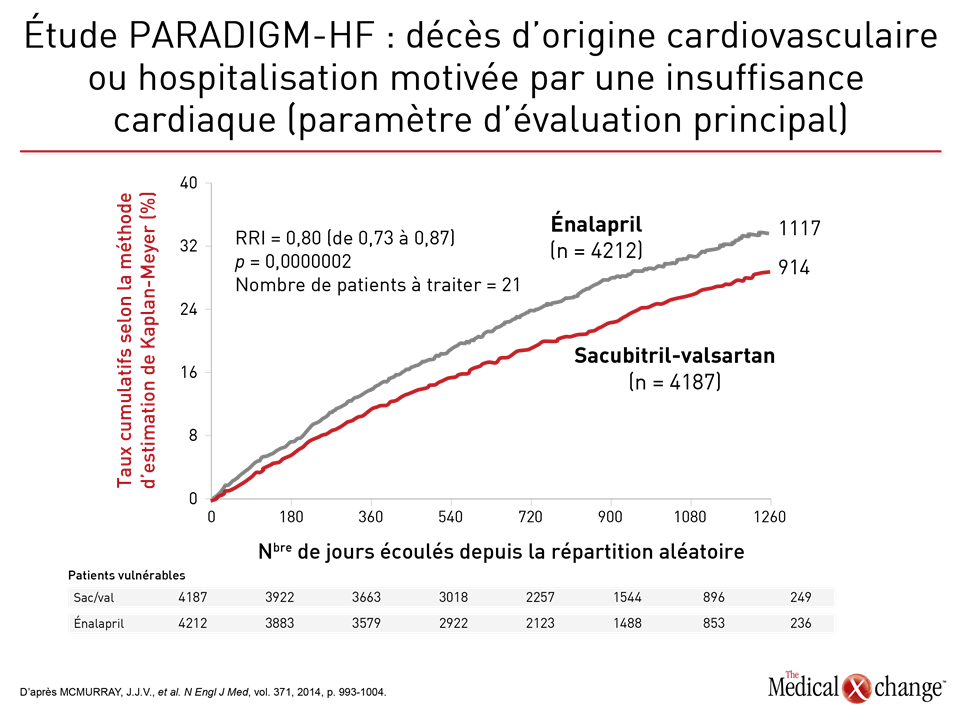
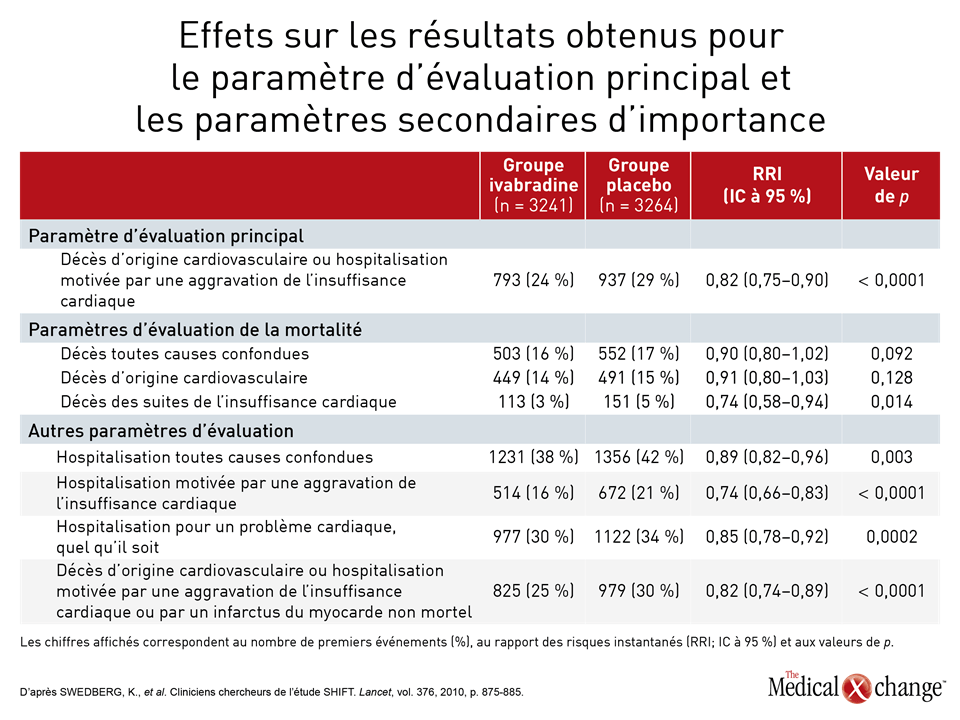
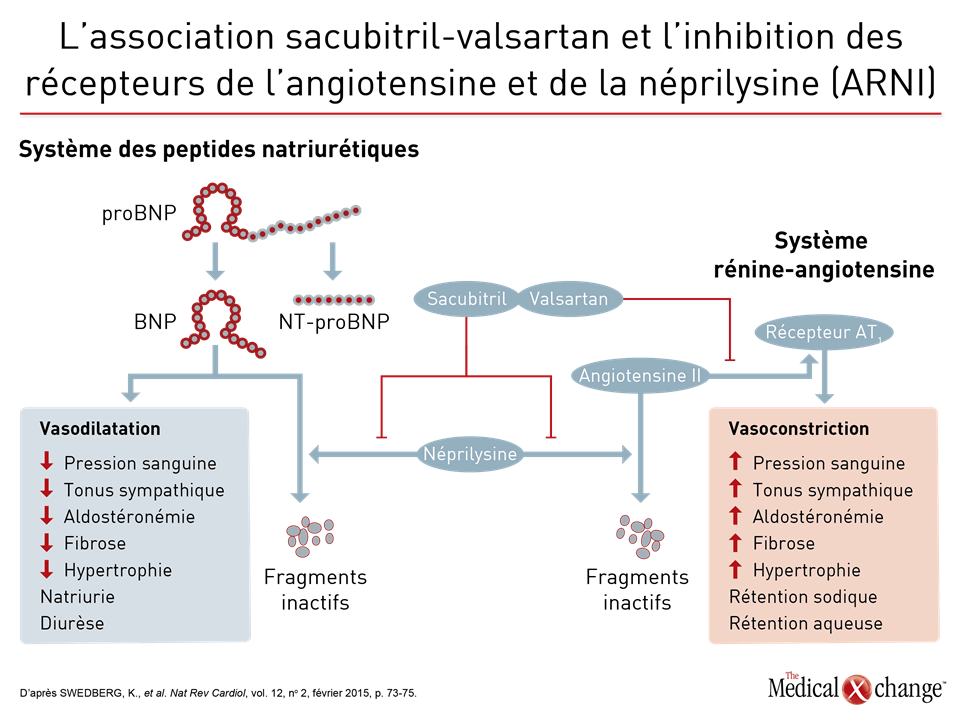
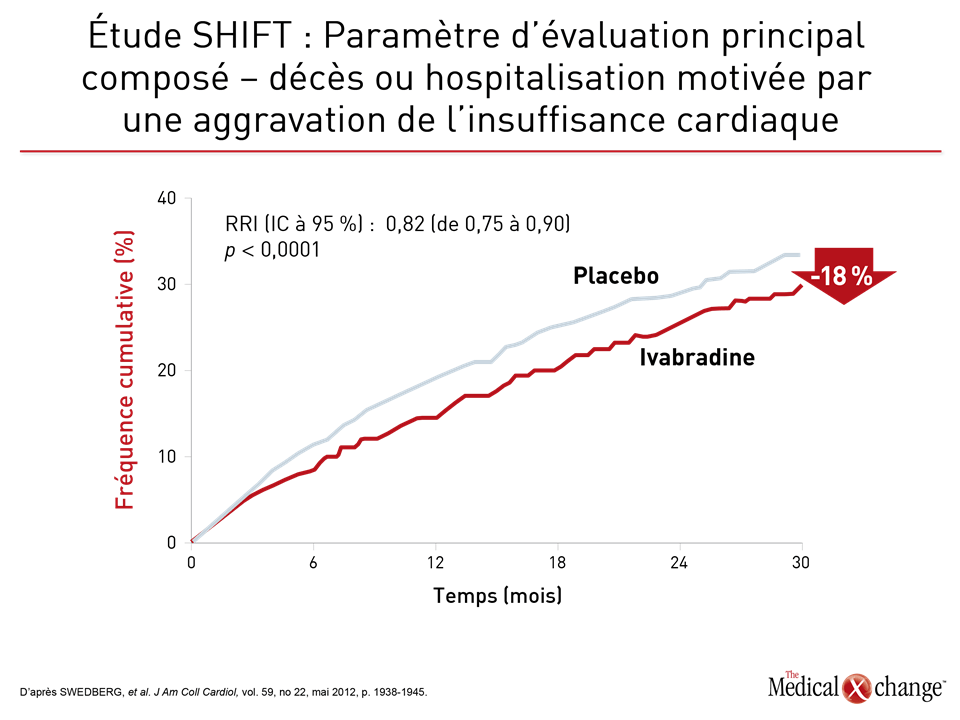
C’est l’étude PARADIGM-HF, l’étude de la plus grande envergure jamais réalisée sur l’IC, qui a mis au jour tout l’intérêt de remplacer l’IECA ou l’ARA des patients atteints d’ICFER par une association sacubitril-valsartan. Cette étude a été interrompue prématurément après que les chercheurs aient établi un parallèle entre cette association et une baisse de 20 % (p < 0,001) des résultats enregistrés pour le paramètre d’évaluation principal composé du décès d’origine cardiovasculaire ou de l’hospitalisation pour cause d’exacerbation de l’IC par rapport à l’énalapril, un IECA, au sein d’un effectif de sujets atteints de cette forme d’IC (Fig. 1). Cette association médicamenteuse composée de sacubitril, un inhibiteur de la néprilysine, et de valsartan, un ARA, est offerte dans un seul comprimé. Dans ses lignes directrices de 2016, la SCC recommandait déjà cette association dans les cas d’ICFER évolutive. Dans son actualisation exhaustive, elle s’emploiera à décrire en détail la meilleure manière de l’utiliser à la lumière de données cliniques probantes. Un des aspects particulièrement abordés lors d’une récapitulation présentée pendant le congrès de 2017 de la SCC a été la période de sevrage de 36 heures entre l’interruption du traitement par l’IECA et l’amorce du traitement par l’association sacubitril-valsartan (à 100 mg par voie orale 2 f.p.j.), qui est considérée comme essentielle pour éviter l’apparition d’un œdème de Quincke. Il n’est pas nécessaire de prévoir un tel sevrage chez les patients qui prennent déjà un ARA. Une chose ne change pas : il faut continuer à surveiller les concentrations d’électrolytes des patients comme s’ils prenaient un IECA ou un ARA (Fig. 2). Selon la Dre Zieroth, d’autres agents peuvent être utilisés dans les cas d’ICFER, notamment l’ivabradine, qui était fortement recommandée dans la mise à jour de 2016 de la SCC et qui l’est toujours dans la version de 2017. « Nous avons recommandé d’envisager le recours à l’ivabradine chez les patients dont la FC est supérieure à 70 bpm en nous basant sur les critères d’admissibilité de l’étude SHIFT », a déclaré la Dre Zieroth. Au cours de l’étude SHIFT, une étude de phase III, les chercheurs ont établi un lien entre l’utilisation de l’ivabradine et une baisse de 18 % (p < 0,0001) des résultats obtenus pour le paramètre d’évaluation principal composé du décès d’origine cardiovasculaire et de l’hospitalisation motivée par une aggravation de l’IC par rapport au placebo [SWEDBERG, K., et al. Lancet, vol. 376, 2010, p. 875-885] (Fig. 3). La Dre Zieroth a tenu à préciser que les cliniciens qui optent pour ce médicament doivent s’assurer que leurs patients sont en rythme sinusal et qu’ils ne présentent pas de fibrillation auriculaire.
Une sous-population retire des gains d’un nouvel agent
Il faut entreprendre le plus tôt possible un traitement par des agents qui permettent réellement de modifier l’évolution naturelle de l’IC.
Selon le Dr Peter Liu, de l’Institut de cardiologie de l’Université d’Ottawa, en Ontario, les résultats de l’étude SHIFT montrent que l’objectif principal a été atteint et que les résultats ont été encore plus positifs dans une sous-population formée de patients dont la fréquence cardiaque était élevée. « Si vous examinez les données recueillies auprès des patients dont la fréquence cardiaque était supérieure à la valeur seuil fixée pour la fréquence cardiaque médiane, soit 77 bpm, vous constatez que ce paramètre était extrêmement important », a affirmé le Dr Liu en attirant l’attention de l’auditoire sur la réduction de 25 % des résultats obtenus pour le paramètre d’évaluation principal au sein de cette sous-population. « Cet effet s’est manifesté tôt et s’est maintenu tout au long de l’étude. Une telle démarche peut modifier l’évolution naturelle (de la maladie) chez ces patients. Il faut entreprendre le plus tôt possible un traitement par des agents qui permettent réellement de modifier l’évolution naturelle (de l’IC) », a-t-il ajouté. Si les patients restent symptomatiques et que leur fraction d’éjection est réduite malgré l’utilisation de l’ivabradine et le passage à l’association sacubitril-valsartan, d’autres mesures pourraient leur être utiles, notamment l’installation d’un défibrillateur cardioverteur implantable (DCI) ou l’instauration d’un traitement de resynchronisation cardiaque. La décision d’implanter un dispositif doit toutefois faire l’objet de discussions approfondies avec le patient, a précisé le Dr Michael MacDonald, de l’Université de Toronto, en Ontario.
La prévention est aussi abordée dans les lignes directrices de 2017
En comblant le vide thérapeutique chez les patients atteints d’insuffisance cardiaque avancée, on leur donne une véritable chance d’améliorer leur sort, notamment en prolongeant leur survie. Cela dit, toutes les questions concernant la prévention, le diagnostic et la surveillance des patients ont été regroupées dans les lignes directrices de 2017. Plusieurs d’entre elles, dont la réduction du risque d’IC chez les personnes diabétiques et le traitement de l’IC aiguë, ont d’ailleurs été abordées lors du congrès de 2017 de la SCC. Comme le recommande l’Association canadienne du diabète et comme l’a réitéré la SCC dans la version de 2017 de ses lignes directrices sur la prise en charge de l’IC, il est absolument essentiel de maîtriser rigoureusement la glycémie des personnes atteintes de diabète de type 2, mais cela ne suffit pas. C’est ce qu’a déclaré le Dr Jonathan Howlett, de l’Institut de cardiologie Libin, de l’Université de Calgary, en Alberta. « Rien n’indique hors de tout doute que la réduction de la glycémie permet en elle-même d’abaisser le risque d’IC », a noté le Dr Howlett. Citant des études sur des inhibiteurs du cotransporteur du sodium-glucose de type 2 (SGLT2), il a cependant ajouté que les traitements utilisés expressément pour équilibrer la glycémie pourraient comporter des avantages à ce chapitre. Lors de l’étude EMPA-REG OUTCOME, qui a servi à comparer deux doses d’empagliflozine à un placebo, cet inhibiteur du SGLT2 a été relié à une baisse du risque d’IC (ZINMAN, B., et al. N Engl J Med, vol. 373, 2015, p. 2117-2128). De même, l’étude CANVAS (CANagliflozin Cardiovascular Assessment), qui a été menée chez des patients atteints de diabète de type 2, a fait ressortir un effet comparable sur les décès et les hospitalisations imputables à l’IC avec la canagliflozine, un autre inhibiteur du SGLT2. Le Dr Howlett a toutefois mis des bémols. Il a effet souligné qu’il ne s’agissait pas d’études contrôlées réalisées avec répartition aléatoire des sujets, que la situation de leurs effectifs quant à l’IC était pour ainsi dire inconnue et que ces événements ont été peu fréquents au sein de ces effectifs. Les lignes directrices de la SCC suggèrent néanmoins d’envisager d’avoir recours à ces agents chez les personnes aux prises avec un diabète de type 2 et une maladie cardiovasculaire avérée aux fins de prévention des problèmes liés à l’IC.
Les lignes directrices de la SCC et l’insuffisance cardiaque aiguë
Dans la version actualisée de ses lignes directrices de 2017, la SCC ne formule aucune recommandation précise appuyée par des données probantes solides sur la prise en charge de l’IC aiguë. Elle suggère toutefois d’administrer des diurétiques de l’anse par voie intraveineuse à des doses allant de 20 à 80 mg/jour. « Nous ne disposons d’aucune étude contrôlée menée avec répartition aléatoire des sujets qui aurait servi à comparer un diurétique de l’anse à un placebo, mais ce sont de vieux produits, ils sont bons et ils fonctionnent », a expliqué le Dr Justin Ezekowitz, professeur de médecine à l’Université de l’Alberta, ancien président de l’équipe chargée des lignes directrices de la SCC sur l’IC et premier auteur de leur version actualisée de 2017 à paraître sous peu. Après avoir précisé qu’il faut parfois ajuster la dose du diurétique en fonction de la production d’urine des patients, il a ajouté qu’on dispose de peu de données issues d’études contrôlées réalisées avec répartition aléatoire des sujets pour aider les cliniciens à prendre une décision éclairée quant au moment où ils peuvent autoriser la sortie d’un patient atteint d’IC de l’hôpital. D’après de Dr Ezekowitz, l’utilisation d’une ventilation spontanée en pression positive continue ou d’une ventilation spontanée en pression positive continue bidirectionnelle ne favorise pas l’amélioration de l’issue du traitement chez les patients atteints d’IC aiguë, mais elle permet d’éviter l’intubation chez certains. Lorsqu’on soupçonne une IC aiguë, mais qu’on n’est pas certain du diagnostic, la réalisation d’un dosage du peptide natriurétique de type B et du NT-proBNP, la fraction N-terminale de son précurseur, peut être utile pour lever l’incertitude, selon le Dr Ezekowitz. « Nous disposons d’une abondance de données fiables sur les moyens de poser un diagnostic rapide et précis à l’aide de biomarqueurs pour compléter cette information. Ils sont forts utiles dans les cas incertains ».
L’intérêt des biomarqueurs pour améliorer les capacités fonctionnelles des patients atteints d’IC
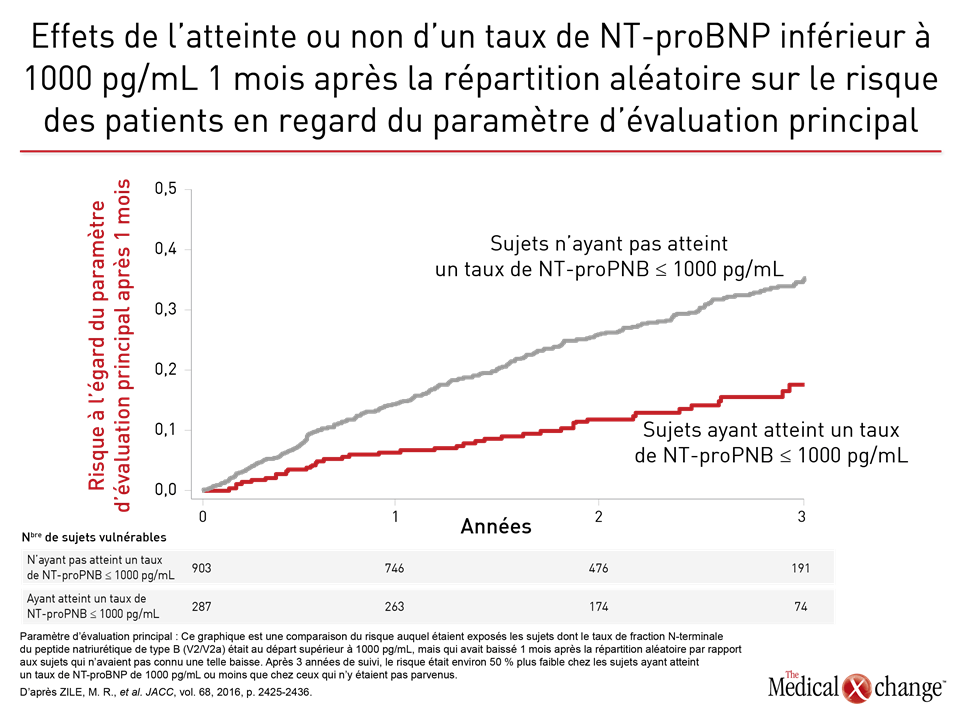
« Les biomarqueurs peuvent nous aider à repérer les maladies concomitantes qui commandent une meilleure prise en charge, par exemple une néphropathie chronique », a affirmé la Dre Eileen O’Meara, de l’Institut de cardiologie de Montréal, au Québec. Il peut s’agir de biomarqueurs d’usage courant comme des signes physiques ou des indicateurs tels que la glycémie, l’état de la fonction thyroïdienne et le bilan en fer ou de biomarqueurs novateurs, tels que les peptides natriurétiques (PN). Si les indices pronostiques nous renseignent sur la mortalité et les hospitalisations imputables à l’IC, ils ne nous apprennent rien sur la capacité fonctionnelle des patients. Or c’est ce que veulent savoir beaucoup de patients atteints d’IC. « Les indices pronostiques ne sont pas axés sur la capacité fonctionnelle », a fait remarquer la Dre O’Meara. Cela dit, les dispositifs de surveillance médicale à distance peuvent être utiles pour évaluer la capacité fonctionnelle des patients. Le dispositif CardioMEMSMC, par exemple, qui a été homologué par la FDA en 2015, mesure la pression sanguine dans l’artère pulmonaire des patients atteints d’IC. Or selon les données présentées dans le cadre de la réunion annuelle de l’American College of Cardiology de 2016, il a été démontré que ce système permet d’améliorer la capacité physique et la qualité de vie de ces patients. Les données tirées de l’étude PARADIGM-HF indiquent que des taux élevés de PN circulants constituent un facteur prévisionnel d’une issue défavorable et, a contrario, qu’une diminution de ces taux signe un meilleur pronostic chez les patients aux prises avec une IC. Lors de cette étude, les chercheurs ont objectivé une baisse du risque en regard du paramètre d’évaluation principal chez les patients qui avaient réussi à obtenir un taux de NT-proBNP inférieur à 1000 pg/mL un mois après la répartition aléatoire (Fig. 4). Se projetant dans l’avenir, la Dre O’Meara a avancé qu’il se pourrait que les biomarqueurs permettent de choisir de façon éclairée les traitements qui seront appliqués dans la prise en charge de l’IC.
Le traitement des patients dont la FEVG est supérieure à 40 %, mais inférieure à 50 %
« J’ai lu dans une analyse que les patients dont la fraction d’éjection est supérieure à 40 %, mais inférieure à 50 %, se comportent plus comme ceux qui présentent une fraction d’éjection réduite que comme ceux dont la fraction d’éjection est préservée », a commenté le Dr Howlett. Le Dr Karl Swedberg, professeur principal de médecine, au Département de médecine clinique et moléculaire, de l’Académie Sahlgrenska, à l’Université de Göteborg, en Suède, et professeur de cardiologie, à l’Institut national de cardiologie et de pneumologie du Collège Impérial de Londres, abonde dans le même sens : « Ces patients ressemblent davantage à ceux qui sont atteints d’ICFER (qu’aux patients dont la fraction d’éjection est préservée) et devraient être traités avec le même type de traitement pharmacologique ».
Conclusion
Depuis 2006, la prise en charge de l’insuffisance cardiaque, notamment celle de l’ICFER, a connu des progrès substantiels. Dans l’actualisation exhaustive de 2017 de ses lignes directrices sur l’IC, la SCC s’est efforcée de regrouper l’ensemble des connaissances acquises sur les pratiques exemplaires en matière de prévention de l’IC, du traitement de la maladie à ses débuts et de la prolongation de la survie. Autre recommandation et non la moindre : l’un des moyens appuyés par des données probantes pour améliorer l’issue du traitement consiste à faire appel à la trithérapie reposant sur l’utilisation de l’association sacubitril‑valsartan et de l’ivabradine au besoin.