Cardiologie
Congrès de 2018 de la Société européenne de cardiologie (SEC)
Une fois leur état stabilisé, des patients atteints d’IC en décompensation peuvent prendre un médicament salvateur
Munich – Selon une étude multicentrique à répartition aléatoire, peu de temps après que l’état des patients se rétablissant d’un accès de décompensation aiguë se soit stabilisé, il est possible d’amorcer un traitement contre l’insuffisance cardiaque à fraction d’éjection réduite (ICFEr) à l’aide d’un agent salvateur et d’en augmenter graduellement la dose. Cet agent, qui allie un inhibiteur de la néprilysine à un antagoniste des récepteurs de l’angiotensine, est déjà recommandé pour le traitement de l’ICFEr dans les lignes directrices de la SEC, de la Société canadienne de cardiologie (SCC) et de l’American Heart Association (AHA). La chronologie optimale de cette hausse progressive n’avait jamais été étudiée auparavant. Or les données recueillies dans cette étude révèlent que le traitement peut commencer avant même que le patient ne sorte de l’hôpital.
L’optimisation du traitement après un accès de décompensation cardiaque
Dès que l’état des patients s’est stabilisé après un accès de décompensation aiguë, il faut s’attaquer à l’ICFEr en raison de « leur grande vulnérabilité pendant les 2 ou 3 premiers mois [après que leur état se soit stabilisé], la mortalité pouvant alors frôler les 10 % », a affirmé le Dr Rolf Wachter, de la Clinique et Polyclinique de cardiologie de l’Hôpital universitaire de Leipzig, en Allemagne. À preuve : le taux de réhospitalisation à 30 jours est d’environ 25 %. Une étude phare avait déjà permis d’établir un parallèle entre l’emploi d’un antagoniste des récepteurs de l’angiotensine allié à un inhibiteur de la néprilysine (ARNI) et un gain au chapitre de la mortalité chez les patients atteints d’ICFEr, mais cet agent n’avait pas été essayé dans les cas compliqués d’une décompensation aiguë. Or l’étude TRANSITION que le Dr Wachter vient de mener à terme comble cette lacune.
« Le risque de réhospitalisation à 30 jours chez les patients atteints d’ICFEr se remettant d’un accès de décompensation aiguë s’élève à 25 % environ. »
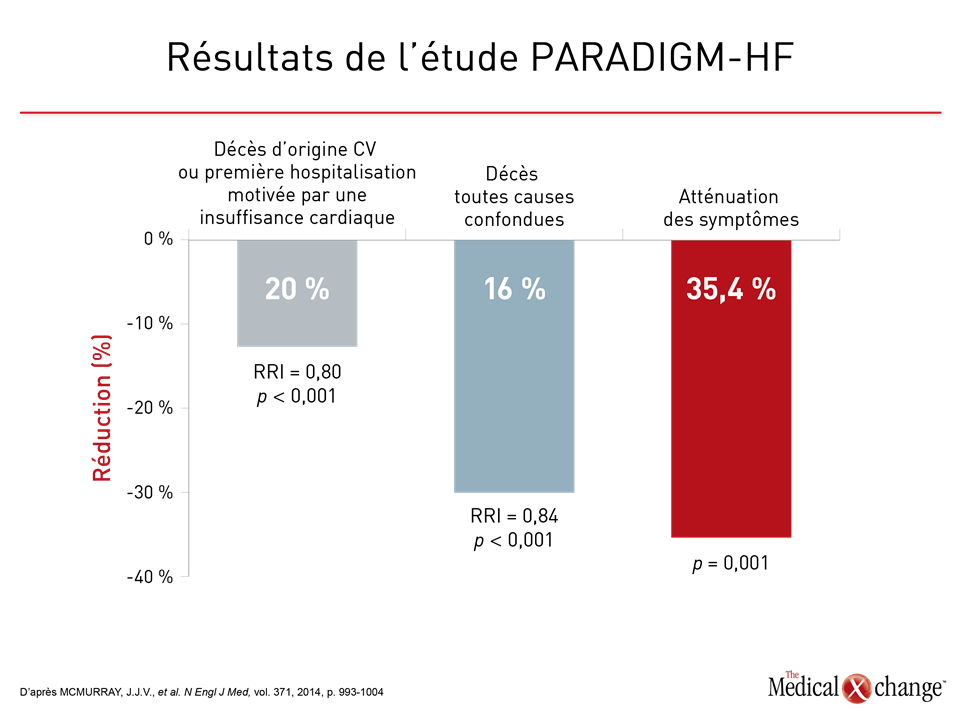
Depuis la publication des données factuelles de l’étude PARADIGM-HF (MCMURRAY, J.J.V., et al. N Engl J Med, vol. 371, 2014, p. 993-1004), qui est antérieure à l’étude TRANSITION, le médicament composé de sacubitril et de valsartan (ARNI) est recommandé pour le traitement de l’ICFEr. Chez les patients atteints d’ICFEr de classe II ou plus selon la classification de la NYHA, cet ARNI y a en effet été relié à une baisse de 20 % (p < 0,001) des décès d’origine cardiovasculaire (CV) ou des hospitalisations motivées par l’IC comparativement à l’énalapril, un inhibiteur de l’ECA, de même qu’à une réduction des décès toutes causes confondues et à une atténuation des symptômes restreignant les activités des patients (p. ex., la dyspnée et la fatigue) comme en faisaient foi les résultats obtenus au questionnaire KCCQ (Kansas City Cardiomyopathy Questionnaire) (Figure 1).
L’étude TRANSITION : À quel moment faut-il entreprendre le traitement?
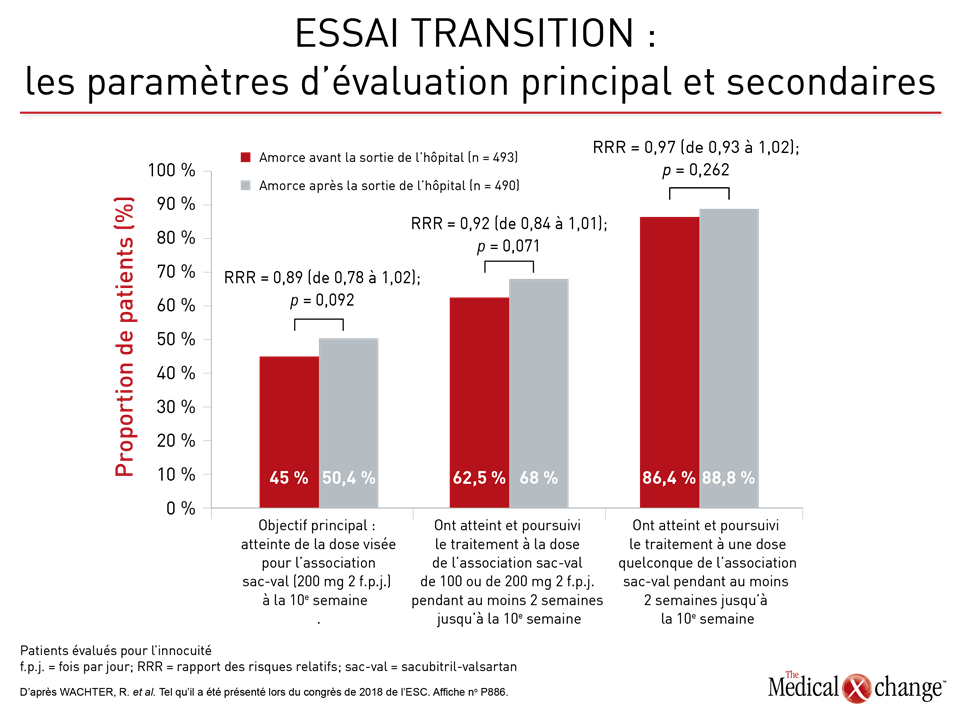
Lors de l’étude TRANSITION, des patients hospitalisés pour cause de décompensation aiguë venue compliquer une ICFEr ont été répartis aléatoirement une fois leur état stabilisé de manière à recevoir l’association sacubitril-valsartan à la veille de leur départ de l’hôpital ou peu de temps après. Elle visait surtout à déterminer la proportion de patients réussissant à atteindre la dose cible de 97 mg/103 mg 2 fois par jour dans les 10 semaines suivant leur répartition aléatoire.
L’atteinte de la dose cible : résultats à 10 semaines
Environ la moitié des patients avaient atteint la dose cible à la 10e semaine, qu’ils aient entrepris leur traitement par l’association sacubitril-valsartan pendant ou après leur hospitalisation. Comme l’ont démontré les résultats obtenus pour les paramètres d’évaluation secondaires, la plupart des patients des deux groupes ont réussi à atteindre la dose cible fixée pour l’ARNI à l’intérieur du délai de 10 semaines et à la conserver (Figure 2).
Autre fait important, peu de patients des deux groupes ont mis définitivement fin au traitement par l’ARNI pendant ces 10 premières semaines. Certains des effets indésirables, notamment la défaillance cardiaque (7,7 % versus 7,0 %) et la fibrillation auriculaire (0,8 % versus 0,6 %), ont été plus fréquents numériquement parlant chez les patients affectés aléatoirement au traitement administré après leur sortie de l’hôpital, mais n’ont pas été rapportés comme étant significatifs sur le plan statistique. En outre, la mortalité a été faible dans les deux groupes (2,6 % versus 2,0 %; p = 0,6740).
« L’amorce du traitement chez un large éventail de patients atteints d’ICFEr pendant leur séjour à l’hôpital ou peu de temps après était réalisable et a généralement été bien tolérée. »
Résumant les observations recueillies, le Dr Wachter a noté : « L’amorce du traitement chez un large éventail de patients atteints d’ICFEr pendant leur séjour à l’hôpital ou peu de temps après était réalisable et a généralement été bien tolérée ».
Lors de l’étude TRANSITION, 1002 patients atteints d’ICFEr de classe II ou plus (FEVG maximale de 40 %) hospitalisés dans plus de 150 établissements de 19 pays pour cause de décompensation aiguë se sont prêtés au processus de répartition aléatoire 24 heures après stabilisation de leur bilan hémodynamique. Qu’ils aient été affectés au groupe devant recevoir l’association sacubitril-valsartan avant ou après leur départ de l’hôpital, les patients prenant déjà un inhibiteur de l’ECA ont tous été soumis à un sevrage de 36 heures pour réduire le risque d’œdème de Quincke. Sans être obligatoire, la dose d’attaque recommandée était de 49 mg/51 mg 2 f.p.j..
Les effets indésirables graves signalés
Si la défaillance cardiaque s’est révélée l’effet indésirable grave le plus répandu dans les deux groupes, il demeure qu’aucun autre effet indésirable de ce type ne s’est produit chez plus de 0,8 % des sujets, sauf une insuffisance rénale aiguë qui a été observée chez 1,2 % et 1,4 % de ceux affectés à l’association sacubitril-valsartan administrée avant ou après leur départ de l’hôpital. Les effets indésirables survenus moins souvent, tels que l’hypotension, l’hyperkaliémie et l’insuffisance rénale, se sont aussi produits à une fréquence similaire dans les deux groupes. Aucun patient n’a mis un terme à son traitement définitivement pour cause d’hypotension.
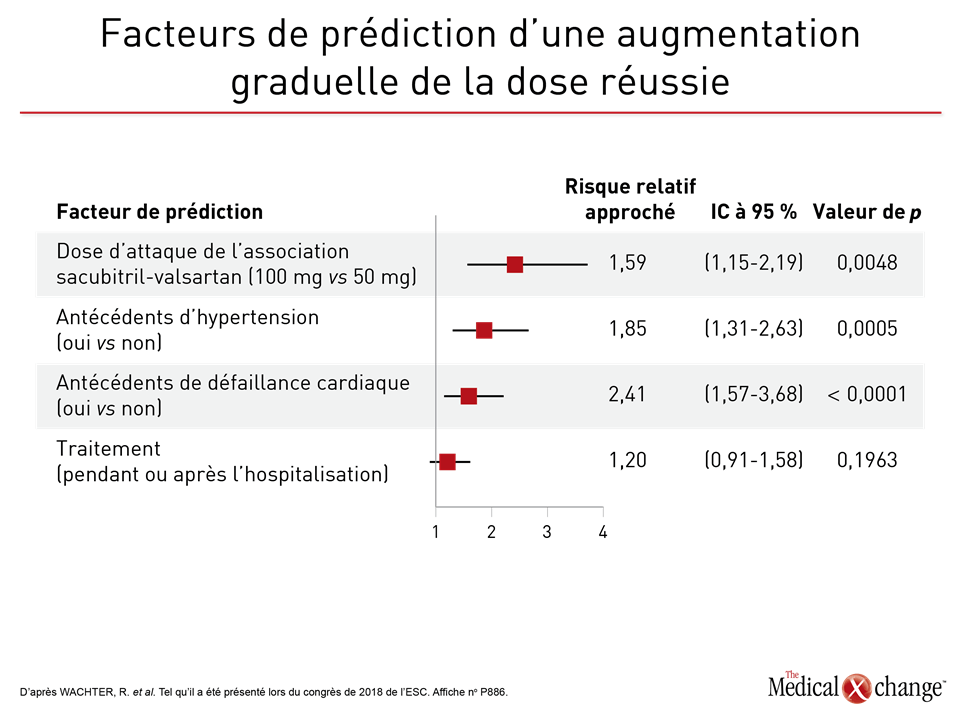
Peu importe que le traitement par l’ARNI ait été entrepris avant ou après leur départ de l’hôpital, « les patients affligés de moins de maladies concomitantes, qui avaient une pression artérielle systolique plus élevée ou qui avaient reçu un diagnostic d’IC de fraîche date étaient plus susceptibles d’atteindre la dose cible de sacubitril-valsartan en 10 semaines sans montrer de problème d’intolérance », a déclaré le Dr Wachter.
Selon le risque relatif approché (RRA), le facteur qui permettait de prédire le plus sûrement l’atteinte de la dose cible était l’utilisation de l’association sacubitril-valsartan à une dose d’attaque de 100 mg plutôt que de 50 mg (RRA = 2,41; p < 0,0001). Les autres facteurs prévisionnels d’importance comprenaient des antécédents d’hypertension (RRA = 1,85; p = 0,0005), ainsi que l’absence de fibrillation auriculaire (RRA = 1,77; p < 0,0001) et d’un dysfonctionnement rénal substantiel au début de l’étude, ce dernier étant défini comme un débit de filtration glomérulaire (DFG) estimé à au moins 60 mL/min/1,73 m2 (RRA = 1,52; p = 0,005) (Figure 3).
Peu d’études ont porté sur le traitement de l’IC dès ses débuts
L’étude TRANSITION tire son importance du fait qu’elle corrobore l’intérêt d’un traitement potentiellement salvateur amorcé le plus tôt possible après que le patient se soit remis d’une décompensation cardiaque. Presque toutes les études phares antérieures à l’étude TRANSITION qui ont pavé la voie aux agents éprouvés actuellement utilisés contre l’ICFEr, y compris l’étude PARADIGM-HF, ont été menées chez des patients atteints d’une forme chronique et stable d’IC. Il est vrai que quelques patients hospitalisés (< 12 %) avaient participé à l’étude TITRATION qui avait confirmé le bilan d’innocuité acceptable de l’augmentation graduelle de la dose de l’association sacubitril-valsartan jusqu’à la dose cible de 200 mg en 3 à 6 semaines (SENNI, M., et al. Eur J Heart Fail, vol. 18, 2016, p. 1193-1202), mais l’étude TRANSITION a expressément servi à évaluer la tolérabilité d’un traitement contre l’IC amorcé tout de suite après que des patients victimes d’une décompensation cardiaque s’en soient rétablis, moment où le risque de récidive et de réhospitalisation est très élevé.
« L’hospitalisation pour cause de décompensation cardiaque venue compliquer une IC multiplie par presque trois le risque de décès d’origine CV, les premières semaines suivant la sortie de l’hôpital étant les plus critiques. »
« L’hospitalisation motivée par une décompensation cardiaque venue compliquer une IC multiplie par presque trois le risque de décès d’origine CV, les premières semaines suivant la sortie de l’hôpital étant les plus critiques », a souligné le Dr Michele Senni, de la Division de cardiologie de l’Hôpital Papa Giovanni XXIII, de Bergame, en Italie, et coauteur des études TRANSITION et TITRATION. Replaçant les données de l’étude TRANSITION dans leur contexte, le Dr Senni a précisé que les lignes directrices de la SEC « recommandent d’optimiser le traitement de l’IC chronique pendant que le patient est hospitalisé ». Or l’étude TRANSITION a démontré que l’association sacubitril-valsartan a permis de le faire pour ce que le Dr Senni a décrit comme une population de vrais patients.
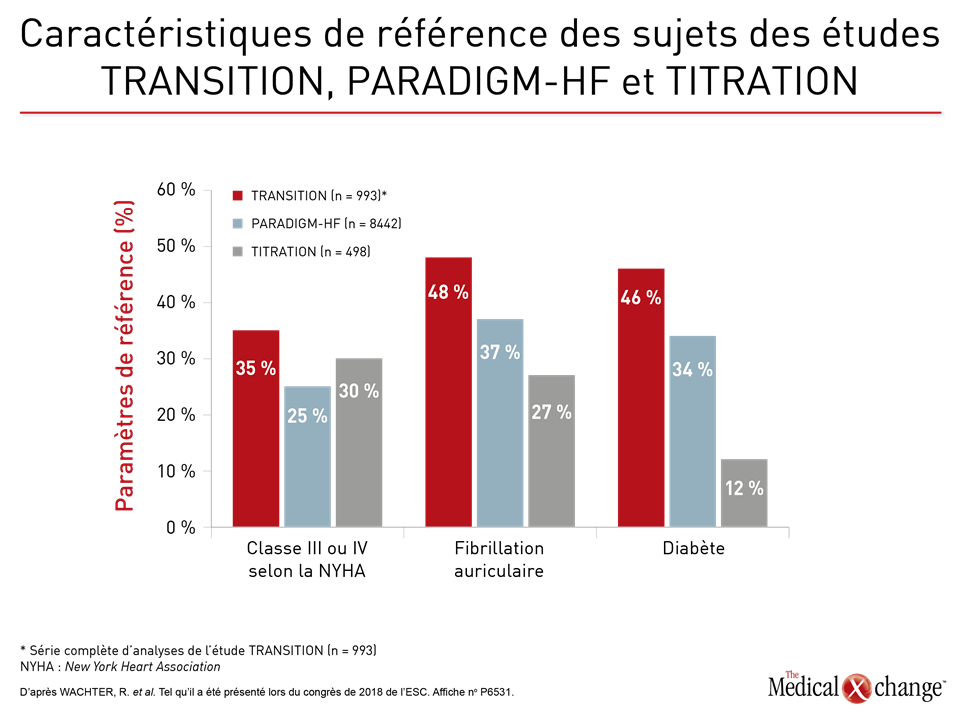
« Comparativement à ceux des études PARADIGM-HF et TITRATION, les participants à l’étude TRANSITION étaient plus âgés, leurs symptômes d’IC étaient plus graves et ils étaient également affligés de plus de maladies concomitantes. Ils étaient donc représentatifs d’un large éventail de patients atteints d’ICFEr hospitalisés en raison d’une décompensation cardiaque aiguë », a affirmé le Dr Senni. Dans cet effectif, les cas d’IC de classe III ou IV, de fibrillation auriculaire préexistante et de diabète étaient plus fréquents (Figure 4). Par ailleurs, la proportion de participants à l’étude TRANSITION dont le DFG estimé était inférieur à 60 mL/min/1,73 m2 était significativement plus élevée que parmi les sujets des études PARADIGM-HF et TITRATION (51 % vs 37 % et 34 %, respectivement; p < 0,0001). Les sujets de l’étude TRANSITION étaient également plus âgés (67 ans versus 64 ans pour les sujets des deux autres études; p < 0,0001).
Tolérance de l’ARNI chez les patients très vulnérables
D’autres données collectées sur le terrain et présentées lors du congrès de la SEC confirment que l’utilisation de l’association sacubitril-valsartan est sûre chez un large éventail de patients aux prises avec de nombreuses manifestations cliniques défavorables. Lors d’une étude réalisée dans un seul centre de recherche, 57 (51 %) des 112 patients atteints d’ICFEr ayant entrepris un traitement par cette association depuis 2016 affichaient au moins un facteur de risque élevé : 25 % d’entre eux étaient victimes d’insuffisance rénale (définition : DFG estimé inférieur à 45 mL/min/1,73 m2), 44 % étaient atteints d’hyperkaliémie (kaliémie supérieure à 5 mmol/L) et 40 % présentaient une hypotension systolique (PAS inférieure à 110 mmHg). Pendant une période de suivi ayant duré 275 jours en moyenne, 44 % de ces patients ont atteint la dose la plus élevée, tandis que 5 patients seulement ont abandonné le traitement (4 %), dont deux pour cause d’hypotension. Un des trois autres a cessé son traitement en raison d’un dysfonctionnement rénal aigu, le deuxième pour cause de troubles digestifs et le troisième parce qu’il a dû se faire installer un dispositif d’assistance ventriculaire.
« Nos données nous ont appris que l’association sacubitril-valsartan semble dotée d’une bonne innocuité, même chez les patients très vulnérables, a affirmé la Dre Joana P. Nevia, de l’Hôpital universitaire Vila Franca de Xira, au Portugal.
Pour être admis à l’étude PARADIGM-HF, les patients atteints d’ICFEr devaient satisfaire les critères suivants : symptômes de classe II ou plus, FEVG de 40 % au maximum et concentration plasmatique de peptide natriurétique de type B (BNP) d’au moins 150 pg/mL. Bien que les effets cliniques positifs observés pendant cette étude aient servi de fondement aux recommandations des lignes directrices, la formulation exacte de ces recommandations variait. Or selon le Dr Andrew Clark, chef du Groupe de recherche en cardiologie de l’École de médecine Hull-York, de York, au Royaume-Uni, ce manque d’uniformité a pu donner lieu à des disparités dans l’accès à un médicament potentiellement salvateur. Après examen des données cliniques collectées dans son propre établissement pendant 13 ans, il a en effet estimé que ce médicament serait offert à moins de 30 % des patients si que les critères d’admissibilité de l’étude PARADIGM-HF étaient appliqués à la lettre.
Les critères d’admissibilité à un traitement contre l’ICFEr varient
En revanche, toujours selon le Dr Clark, 88 % et 75 % des 2624 patients affligés d’une ICFEr de classe II ou plus d’après la classification de la NYHA et pour lesquels il ne manquait aucune donnée auraient satisfait aux critères de l’AHA et du National Institute of Clinical Excellence (NICE) du Royaume-Uni, respectivement. À la différence des critères de l’AHA et de la NICE, ceux de la SEC comprennent certains paramètres limitants tels qu’une concentration élevée de BNP objectivée et une exposition antérieure aux trois composantes du traitement type de l’IC (β-bloquant, antagoniste des récepteurs minéralocorticoïdes et inhibiteur du système rénine-angiotensine).
« Il est fort probable que l’harmonisation des recommandations et l’aplanissement des différences [en matière de traitement clinique] seraient favorablement accueillis par les patients et par les cliniciens. »
« Il est fort probable que l’harmonisation des recommandations et l’aplanissement des différences seraient favorablement accueillis par les patients et par les cliniciens », a fait observer le Dr Clark, ajoutant au passage qu’il se peut que des patients atteints d’ICFEr soient privés d’un traitement qui a pourtant fait ses preuves pour réduire la mortalité.
Des critères d’admissibilité plus larges permettent d’inclure les patients très vulnérables
S’appuyant sur une analyse les données d’un registre italien sur l’IC, le Dr Giuseppe di Tano, du Département de cardiologie de l’Hôpital de Crémone, en Italie, a abondé dans le même sens. Après avoir évalué l’admissibilité de 1026 patients atteints d’IC chronique à un traitement par un ARNI en appliquant les critères d’admissibilité utilisés dans l’étude PARADIGM-HF et les critères d’admissibilité au remboursement de l’Agence italienne des médicaments (Agenzia Italiana del Farmaco; AIFA), il a constaté que comparativement à ceux de l’étude PARADIGM-HF, les critères d’admissibilité de l’agence italienne permettaient le traitement de patients affligés d’un dysfonctionnement rénal plus grave (DFG > 15 mL/min/1,73 m2 versus > 30 mL/min/1,73 m2), d’un affaiblissement plus marqué de la fonction ventriculaire gauche (FEVG < 35 % versus < 40 %) et d’une hyperkaliémie plus prononcée (< 5,4 versus < 5,2 mmol/L) (Figure 5).
« À un an, le taux de mortalité d’origine CV (6,3 % versus 2,9 %; p = 0,03) et d’hospitalisation motivée par un problème CV (28 % versus 20 %; p = 0,0001) était significativement plus élevé chez les patients jugés admissibles selon les critères italiens que chez ceux satisfaisant aux critères de l’étude PARADIGM-HF », a déclaré le Dr di Tano. Compte tenu de ce risque plus élevé et « dans la mesure où la tolérabilité est confirmée, les critères italiens pourraient permettre de repérer des patients particulièrement susceptibles de tirer avantage d’un traitement par un ARNI », a-t-il ajouté.
Au Canada, les lignes directrices recommandent d’envisager de remplacer par un ARNI l’inhibiteur de l’ECA ou l’antagoniste des récepteurs de l’angiotensine chez les patients atteints d’ICFEr qui continuent d’éprouver des symptômes malgré l’utilisation des doses optimales et tolérées du traitement médical préconisé (EZEKOWITZ, J. A., et al. Can J Cardiol, vol. 33, 2017, p. 1342-1433). Cette recommandation est considérée comme « solide » et fondée sur des « données probantes de grande qualité » pour ce qui est des objectifs thérapeutiques que sont la raréfaction des décès d’origine CV, la réduction des hospitalisations motivées par l’IC et l’atténuation des symptômes.
Conclusion
Au cours des mois qui suivent la stabilisation de leur état, les patients atteints d’ICFEr victimes d’une décompensation cardiaque aiguë sont exposés à un risque disproportionnellement élevé de réhospitalisation et de décès des suites d’un incident CV. Une stratégie importante recommandée par la SEC pour atténuer ce risque consiste à optimiser rapidement le traitement dirigé contre l’insuffisance cardiaque pendant cette période. L’étude TRANSITION a permis de constater qu’un traitement par l’association sacubitril-valsartan, qui a été relié à un gain au chapitre des décès toutes causes confondues et qui est recommandé dans les lignes directrices consacrées à l’ICFEr, peut être amorcé pendant que le patient est hospitalisé ou peu de temps après son retour à la maison et qu’il est assorti d’une tolérabilité acceptable dans un tel contexte. Cette étude a également permis d’établir qu’une proportion substantielle de patients atteints d’ICFEr, y compris ceux aux prises avec des manifestations très vulnérantes, réussissent à atteindre la dose la plus élevée au cours des 10 premières semaines et à la tolérer.