Neurologie
7e congrès de l’Académie européenne de neurologie (EAN) — 2021
Grand avantage clinique d’un anticorps monoclonal anti-CGRP : la prévention de la migraine dans un essai comparatif direct
Réunion en ligne — Lors d’un essai comparatif direct, à double insu et à double placebo, un antagoniste du récepteur du peptide lié au gène de la calcitonine (CGRP) a été plus efficace et mieux toléré qu’un traitement type d’usage courant pour prévenir les migraines. L’expérience acquise depuis l’homologation du premier inhibiteur du CGRP en 2018 laissait présager les résultats prometteurs de cet essai. Les gains substantiels objectivés facilitent la quantification de l’avantage relatif de cet agent ciblé contre la migraine épisodique ou chronique pour laquelle il est urgent de trouver des traitements préventifs plus efficaces et mieux tolérés.
Le CGRP, un neuropeptide, a été pressenti comme cible de la prévention de la migraine au terme d’études fondamentales et cliniques ayant confirmé son rôle de médiateur dans la migraine, d’où la création des premiers agents ciblés contre la migraine : des anticorps monoclonaux dirigés contre le CGRP. L’érénumab, un anticorps monoclonal qui cible le récepteur du CGRP, a été homologué en 2018, suivi d’agents apparentés par la suite. Au congrès de 2021 de l’EAN, les données d’un essai comparatif direct, l’essai HER-MES, ayant fait l’objet d’une présentation de dernière minute pourraient bien modifier la pratique courante. Aucun essai multicentrique n’avait encore comparé directement un anticorps monoclonal anti-CGRP à un traitement préventif type contre la migraine.
Premier essai comparatif direct sur la prévention de la migraine
« En tant que premier essai ayant comparé un agent ciblant le récepteur du CGRP à un traitement préventif d’usage courant contre la migraine, l’essai HER-MES oriente la prise de décision en clinique », a déclaré le Dr Uwe Reuter, du Département de neurologie de l’Hôpital universitaire la Charité, de Berlin, en Allemagne, et auteur principal de cet essai. Il a expliqué que ces données ont permis de quantifier les résultats cliniques obtenus avec l’érénumab en matière d’efficacité, d’innocuité et de qualité de vie et de les comparer à ceux observés avec un traitement aspécifique.
Lors de l’essai HER-MES, l’érénumab a été comparé au topiramate, un anticonvulsivant à prise orale qui s’était déjà montré efficace pour prévenir la migraine dans plusieurs études, y compris une étude multicentrique menée à double insu et avec contrôle placebo (Brandes, J.L. et al. JAMA 2004;291:965-973). Bien que le mode d’action exact du topiramate dans la prévention de la migraine reste à élucider, cet agent compte parmi les médicaments les plus souvent employés à cette fin. Un des problèmes de ce traitement type quoique aspécifique et de nombreux autres pour la prévention à long terme de la migraine est le taux élevé d’abandons pour cause d’intolérance.
Le paramètre d’évaluation principal : l’abandon du traitement
Si l’abandon du traitement pour cause d’effets indésirables a été choisi comme paramètre d’évaluation principal de l’essai HER-MES, c’est en raison de l’importance de la tolérabilité des agents par ailleurs actifs pour la prévention efficace de la migraine. Le paramètre d’évaluation secondaire, soit une baisse d’au moins 50 % du nombre mensuel de journées migraineuses (NMJM), a fait office de critère de comparaison de l’efficacité. La variation de la qualité de vie, un autre paramètre d’évaluation, a été mesurée au moyen du questionnaire HIT-6 (6 questions sur les répercussions des céphalées) et du questionnaire abrégé SF-36 de 36 questions sur la santé).
« Ce premier essai comparatif opposant un anticorps monoclonal anti-CGRP à un traitement type oriente le choix d’un traitement préventif contre la migraine. »
Lors de cet essai à double insu et à double placebo, 777 patients de 82 établissements allemands ont été répartis aléatoirement. Tous les patients ont pris un comprimé par jour, soit du topiramate soit un placebo, en plus d’une injection par mois d’érénumab ou d’un placebo. Les résultats ont été évalués au bout de 24 semaines.
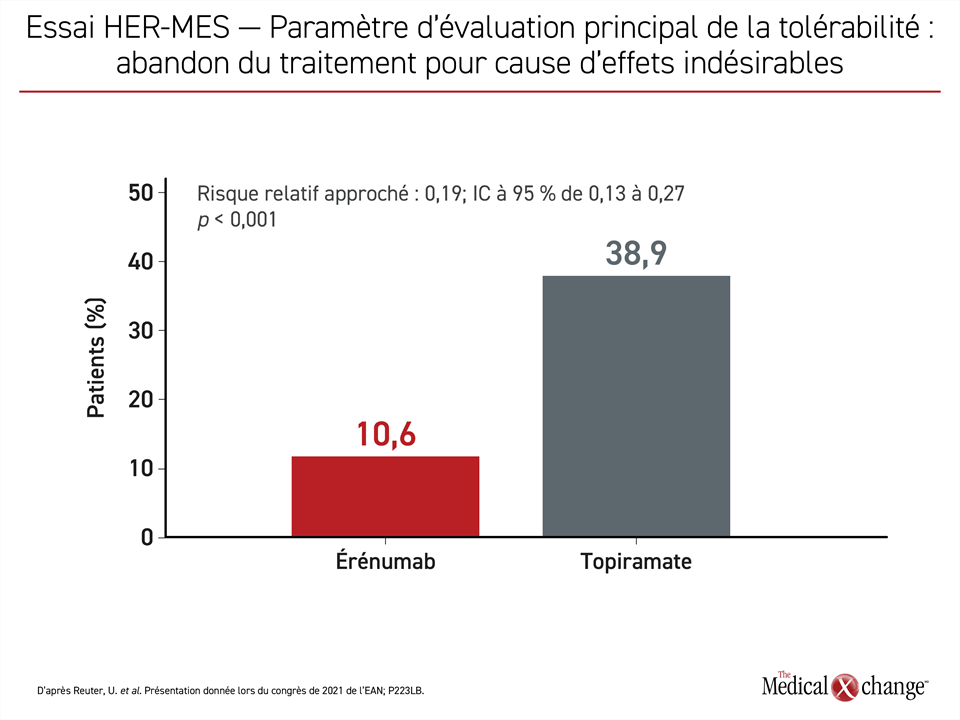
Après six mois, 38,9 % des sujets affectés au topiramate avaient abandonné le traitement en raison d’effets indésirables comparativement à 10,6 % de ceux traités par l’érénumab. Le risque relatif approché (RRA) révèle que cela s’est traduit par une réduction de plus de 80 % du risque d’abandon pour la durée de l’étude (RRA : 0,19; p < 0,001) (Figure 1). Bien que les effets indésirables graves aient été peu nombreux dans les deux groupes (0,5 % pour le topiramate vs 0,3 % pour l’érénumab), en nombre absolu, les effets indésirables de toute nature liés au traitement ont été plus répandus avec le topiramate (81,2 % vs 55,4 %).
Efficacité du traitement : 55,4 % vs 31,2 % des sujets
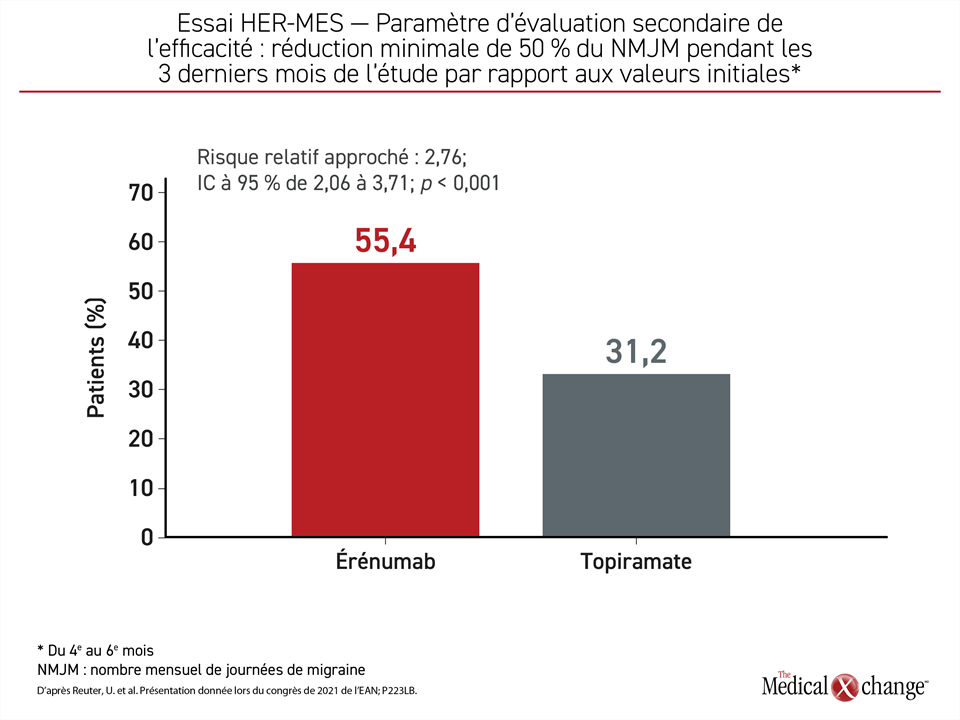
Le paramètre d’évaluation de l’efficacité, soit une baisse minimale de 50 % du NMJM pendant les 3 derniers mois de l’étude, a été respecté par 31,2 % et 55,4 % des sujets affectés au topiramate et à l’érénumab, respectivement. Encore là, l’avantage de l’érénumab était très significatif (RRI : 2,76; p < 0,001) (Figure 2).
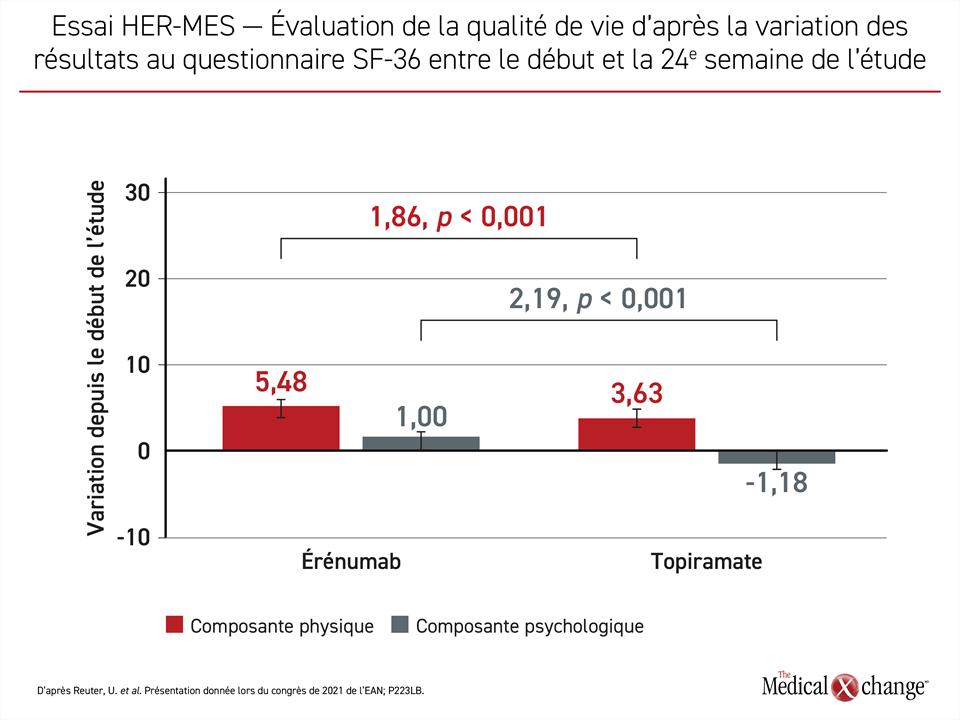
Les résultats obtenus pour la qualité de vie étaient à l’image de l’ampleur de ces différences sur le plan clinique. Ainsi, à la fin de l’étude, le topiramate avait permis d’abaisser de 7,72 points le score HIT-6 obtenu au départ. Fort d’une réduction de 10,9 points et d’un gain absolu de 3,16 points, l’érénumab a affiché un avantage clinique et statistique considérable (41 %; p < 0,001). Grâce au gain également enregistré au questionnaire SF-36 par rapport aux valeurs de départ, l’érénumab a nettement eu l’avantage sur le topiramate tant pour les composantes physiques que psychologiques. Du côté des composantes physiques, le gain absolu traduisait une amélioration de 50 % (Figure 3).
Au début de l’étude, les deux groupes expérimentaux de l’essai HER-MES étaient composés de patients types justiciables d’un traitement antimigraineux prophylactique et bien appariés. Environ 85 % d’entre eux étaient des femmes et l’âge moyen était de 41 ans, les patients les plus âgés étant âgés de 66 ans. Le début de leurs migraines récurrentes remontait à près de 22 ans en moyenne et leur NMJM se chiffrait à 11,5 jours au début de l’étude. Près de 10 % des sujets étaient affligés de migraines au moins 15 jours par mois en moyenne. La plupart des autres en souffraient de 8 à 14 jours par mois.
Au moment de leur recrutement, plus de 80 % des patients avaient l’habitude de prendre des médicaments pour combattre leurs symptômes migraineux, mais aucun ne suivait de traitement prophylactique. Près de 60 % des autres n’en avaient jamais suivi non plus. La plupart des patients restants avaient suivi un tel traitement, mais sans succès; environ 10 % en avaient essayé au moins deux, toujours en vain.
L’augmentation graduelle de la dose de l’agent de comparaison était autorisée
Au terme de la répartition aléatoire, les patients ont entrepris une phase d’augmentation graduelle de la dose de 6 semaines menée à l’insu. Chez les sujets affectés au topiramate, la dose de départ de 50 mg pouvait être portée jusqu’à 100 mg au maximum dans la mesure où elle était tolérée. L’érénumab a été administré par voie sous-cutanée à des doses de 70 mg ou de 140 mg, au choix du clinicien-chercheur traitant. L’efficacité et l’innocuité des agents ont été comparées de la 6e à la fin de la 24e semaine. Une fois l’étude terminée, les patients ont été vus une fois par mois aux fins de surveillance de l’innocuité.
Selon le Dr Reuter, l’avantage de l’érénumab, l’agent ciblé, sur le topiramate a des implications majeures pour l’allègement du fardeau imposé par la migraine. La migraine est reconnue comme l’une des causes non mortelles d’absentéisme et de perturbation des activités quotidiennes les plus répandues et pourtant, peu de patients suivent un traitement préventif alors qu’il leur conviendrait parfaitement.
« Les médicaments prophylactiques sont utilisés par une faible proportion de patients seulement, de ceux que la migraine rend le plus malades. »
À preuve : une étude étatsunienne sur le fardeau imposé par la migraine a révélé que seulement 13 % des patients en pareille situation suivaient ce type de traitement. Pour certains, un traitement prophylactique ne leur avait tout simplement jamais été prescrit. En revanche, la proportion de patients qui en avaient entrepris un pour l’abandonner par la suite était considérable. Selon les explications du Dr Reuter, si les patients cessent souvent leur traitement, c’est parce qu’ils le trouvent inefficace, mais ces traitements sont « abandonnés surtout en raison d’une mauvaise tolérabilité ».
Les obstacles à la persévérance
La tolérabilité est un facteur crucial pour les traitements préventifs en général et ceux dirigés contre la migraine en particulier. S’il est déjà difficile pour les patients de ne pas oublier de prendre leur médicament préventif les jours où ils sont épargnés par leurs symptômes migraineux, il faut savoir que les effets indésirables de ces agents sont en eux-mêmes une incitation à s’en passer s’ils ne sont pas absolument nécessaires. Or une observance laissant à désirer peut favoriser le retour des migraines et partant, le cercle vicieux d’une maîtrise insuffisante des symptômes et de la désillusion des patients quant à l’efficacité de la prophylaxie.
Si l’érénumab est mieux toléré que les agents antérieurs, c’est parce qu’il cible la voie de signalisation du CGRP responsable de l’activation du système trigémino-vasculaire. On a rapporté des effets touchant d’autres systèmes, comme la constipation, mais les rares problèmes importants signalés se sont résorbés spontanément. L’érénumab s’administre par injection une fois par mois, un mode d’administration qui garantit des concentrations stables de médicament et qui évite le risque d’adhésion partielle propre aux médicaments oraux à prise quotidienne.
Lors du congrès de l’EAN, les données issues d’une étude ouverte menée chez 214 patients suivis pendant 5 ans dans le cadre d’un traitement prophylactique par l’érénumab ininterrompu confirment les effets positifs durables et l’innocuité à long terme de cet agent. De l’avis du Dr Messoud Ashina, du Centre danois de traitement de la migraine, de l’Université de Copenhague, au Danemark, il est improbable que les effets indésirables les plus fréquents recensés pendant ces 5 années, tels que la rhinopharyngite, l’influenza et les infections des voies respiratoires supérieures, aient eu un lien avec le traitement.
Aucun effet indésirable jusqu’alors inconnu en 5 ans
« Aucun effet indésirable inattendu ou jusqu’alors inconnu n’est apparu au fil du temps », a affirmé le Dr Ashina qui a précisé que les 214 sujets suivis pendant 5 ans faisaient partie d’un groupe de 383 patients recrutés au départ. Cette diminution de l’effectif est surtout imputable à des patients perdus de vue, à des décisions personnelles, à la diminution des symptômes et à d’autres raisons n’ayant rien à voir avec l’efficacité et les effets indésirables.
« Les patients qui ont suivi le traitement pendant les 5 années ont affiché une réponse clinique durable et uniforme ».
Il a ajouté qu’en général, « les patients qui ont suivi le traitement pendant les 5 années ont affiché une réponse clinique durable et uniforme » et que la maîtrise de la maladie à la fin de l’étude était du même ordre que celle observée au début du traitement par l’érénumab.
Le Dr Ashina a affirmé : « La majorité des patients ont continué de bénéficier d’une réduction minimale de 50 % du nombre de journées marquées par une migraine en un mois par rapport aux valeurs de départ ». De plus, 74 % des patients montraient toujours une baisse d’au moins 5 points de leur score HIT-6 lors de l’évaluation réalisée à 5 ans.
État des lieux de l’utilisation de l’anticorps monoclonal anti-CGRP
Plusieurs études servant à vérifier l’efficacité et l’innocuité de l’érénumab chez des personnes migraineuses traitées en pratique clinique génèrent actuellement des données similaires. Il s’agit entre autres de l’étude SQUARE en Suisse et de l’étude IMPROVE qui a lieu dans 10 établissements au Danemark, en Suède et en Norvège. Les données préliminaires tirées de l’étude IMPROVE, qui compte maintenant 159 sujets suivis depuis 6 mois au moins, ont établi un lien entre l’érénumab et une réduction de 42 % du NMJM, celui-ci étant passé de 17,4 à 10,2 entre le début et le 6e mois de l’étude, et une baisse de 10 % du score HIT-6 (59,5 vs 66 points) (Amin, F.M. et al. Présentation donnée lors du congrès de 2021 de l’EAN, EPO-735).
« Les sujets de l’étude IMPROVE avaient déjà eu recours à plusieurs stratégies préventives contre la migraine, mais toutes avaient échoué », a déclaré le Dr Faisal Mohamed Amin, du Centre danois de traitement de la migraine, de l’Université de Copenhague, au Danemark.
Une étude rétrospective réalisée en Finlande visait à comparer le nombre de journées de maladie et de consultations dans un établissement de santé imputables aux céphalées pendant les 12 mois ayant suivi le début d’un traitement par l’érénumab et les 12 mois l’ayant précédé. Les 82 patients pris en compte dans cette analyse avaient tous reçu au moins deux doses mensuelles d’érénumab.
Une réduction de 74 % de l’absentéisme
« Le traitement par l’érénumab a réduit de 74 % les journées de maladie et de 45 % les consultations motivées par une migraine », a affirmé le Dr Markku Nissilä, médecin chef, Recherche clinique et biobanque de la Terveystalo de Turku, en Finlande. Pour ce qui est de l’absentéisme, il est passé de 5 jours durant l’année ayant précédé le traitement à 1,3 jour après, une diminution significative sur le plan statistique (Nissilä, M. et al. Présentation donnée lors du congrès de 2021 de l’EAN, A-21-01058).
« Le traitement par l’érénumab a réduit de 74 % les journées de maladie et de 45 % les consultations motivées par une migraine ».
L’énorme fardeau clinique imposé par les céphalées chroniques ou épisodiques justifie depuis longtemps le recours à la prophylaxie, mais elle est peu utilisée en raison de l’efficacité insuffisante des traitements aspécifiques et de leurs effets sur d’autres systèmes de l’organisme. Selon le Dr Reuter, les agents ciblés sont efficaces, ils agissent rapidement et sont dotés d’une tolérabilité acceptable. Il a indiqué que les données tirées de l’étude comparative directe sont particulièrement utiles pour décider de l’opportunité d’avoir recours à l’érénumab plutôt qu’aux soins types actuels.
Conclusion
L’essai comparatif HER-MES est le premier essai contrôlé ayant servi à comparer un anticorps monoclonal ciblant le CGRP à un traitement aspécifique d’usage courant dans la prévention des accès de migraine chez des patients qui en sont souvent affligés. Après 6 mois de traitement, le taux d’abandon était 80 % plus bas dans le groupe traité par l’anticorps monoclonal anti-CGRP. Quant à l’objectif d’abaisser d’au moins 50 % le nombre de journées marquées par une migraine par rapport au départ, l’érénumab a fait preuve d’une efficacité de près de 50 % supérieure. Les données à long terme ont fait ressortir des gains constants, mais aucune hausse du risque d’effets indésirables en 5 ans de traitement d’entretien.