Cardiologie
Insuffisance cardiaque : revue d'experts et commentaires tirés de la littérature
Traitement de l’insuffisance cardiaque calqué sur les lignes directrices pour une survie optimale : une analyse systématique
Dre Véronique Cyr, FRCPC
Cardiologue, Département de médecine, Centre hospitalier de l’Université de Montréal (CHUM)
Professeure adjointe de médecine, Université de Montréal
Montréal (Québec)
Dre Lisa Mielniczuk, FRCPC
Professeure de médecine (cardiologie)/médecine cellulaire et moléculaire
Chaire de recherche de niveau 1 sur la fonction cardiaque, Université d’Ottawa
Vice-présidente, Qualité et soins cliniques, Département de médecine
Directrice, Programme sur l’insuffisance cardiaque avancée
Institut de cardiologie de l’Université d’Ottawa
Ottawa (Ontario)
Pris individuellement, chacun des quatre traitements médicamenteux préconisés dans les lignes directrices (TMPLD) contre l’insuffisance cardiaque à fraction d’éjection réduite (ICFEr), soit un bêtabloquant (BB), un antagoniste des récepteurs minéralocorticoïdes (ARM), l’inhibiteur de l’angiotensine allié à un inhibiteur de la néprilysine (ARNI) et un inhibiteur du cotransporteur sodium-glucose de type 2 (SGLT2), permet de réduire le nombre de décès. Une analyse systématique récente, qui a servi à comparer l’ensemble des gains réalisés avec ces agents, a révélé que l’ARNI se situe en tête de liste pour la baisse relative des décès toutes causes confondues. Or selon des sondages sur la pratique, l’ARNI ferait partie de ceux qui sont le plus souvent laissés de côté. C’est un fait clinique très important pour qui veut améliorer la survie des patients atteints d’ICFEr. Cette analyse a aussi confirmé que l’ARNI (du sacubitril jumelé à du valsartan) permet de réaliser des gains beaucoup plus marqués à ce chapitre que les inhibiteurs de l’enzyme de conversion de l’angiotensine (iECA) ou les antagonistes des récepteurs de l’angiotensine (ARA) qu’il a d’ailleurs supplantés dans les lignes directrices actuelles. Il faut savoir que le gain enregistré avec chacun des quatre TMPLD s’additionne et que l’effet positif global observé sur la survie des patients qui suivent un traitement d’entretien par ces quatre agents se mesure en années. À défaut d’amorcer rapidement un traitement par ces quatre agents, on s’expose à un risque de décès évitable.
Contexte
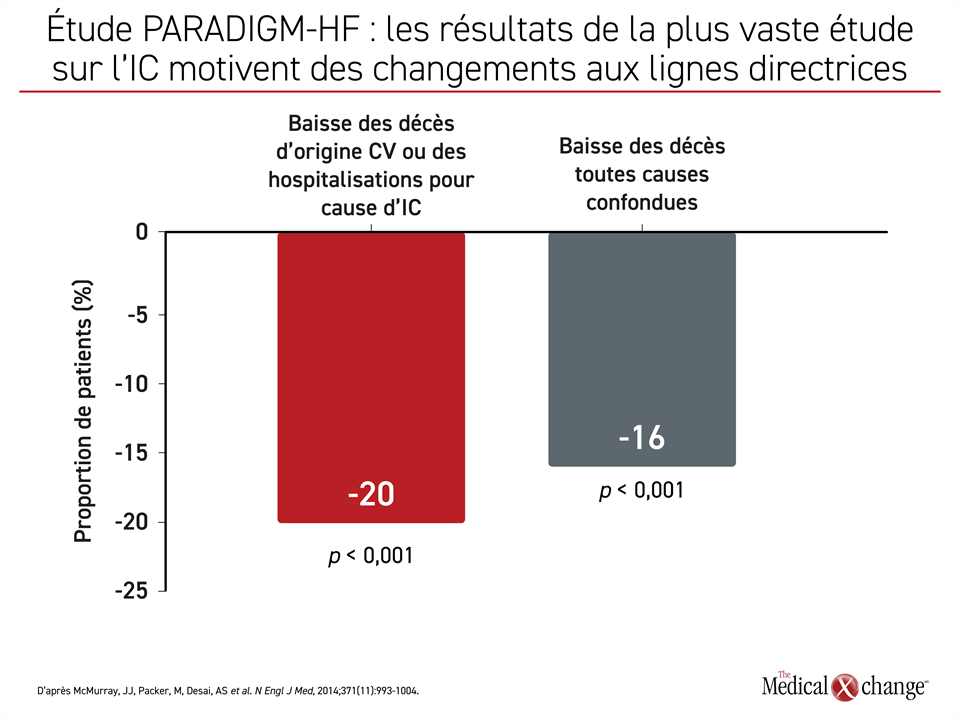
En 2017, les lignes directrices thérapeutiques canadiennes ont été actualisées de façon à remplacer les inhibiteurs du système rénine-angiotensine (SRA) que sont les iECA et les ARA par l’ARNI comme pilier du traitement de l’ICFEr1. La même année, l’American College of Cardiology, l’American Heart Association et la Heart Failure Society of America (ACC/AHA/HFSA) apportaient le même changement à leurs lignes directrices, hissant ainsi cette trithérapie composée de BB, d’ARM et de l’ARNI (sacubitril-valsartan) au rang de norme thérapeutique à opposer à l’ICFEr2. Lors de l’étude multinationale PARADIGM-HF, l’étude qui a motivé l’actualisation des lignes directrices, l’association sacubitril-valsartan avait permis de réduire de 16 % (RRI : 0,84; p < 0,001) le nombre de décès toutes causes confondues comparativement à l’énalapril, un iECA (Figure 1)3.
Pour une entrevue exclusive avec la Dre Véronique Cyr couvrant l’impact sur la pratique clinique, cliquez ici
Les recommandations canadiennes concernant le traitement de l’ICFEr ont de nouveau été actualisées en 20214 par l’ajout d’un quatrième agent aux TMPLD : un inhibiteur du SGLT2. Encore là, comme ce fut le cas des BB, des ARM et de l’ARNI, ce changement reposait sur les résultats d’une étude multinationale, l’étude DAPA-HF5. Lors de cette étude contrôlée par placebo, la dapagliflozine, un inhibiteur du SGLT2, avait aussi permis de réduire significativement les décès toutes causes confondues (RRI : 0,83; la valeur de p n’a pas été calculée). Ce gain, tout comme celui enregistré avec l’association sacubitril-valsartan, était indépendant de celui obtenu avec le traitement normalement opposé à l’ICFEr et venait s’y ajouter.
Les lignes directrices actualisées publiées par la SCC et la SCIC en 2021 expliquent en détail comment intégrer les quatre TMPLD à la prise en charge des patients atteints d’ICFEr et mettent l’accent sur la nécessité d’amorcer le traitement par ces quatre agents et d’en augmenter graduellement la dose le plus tôt possible et pas plus de 6 mois après que le diagnostic ait été posé (Figure 2). Alors que la version de 2017 de ces lignes directrices préconisait d’amorcer le traitement avec un iECA ou un ARA, puis de le remplacer par l’ARNI, celle de 2021 fait de l’ARNI un agent de première intention dont l’administration doit être entreprise rapidement chez les patients symptomatiques, y compris chez ceux qui sont hospitalisés pour cause d’une ICFEr nouvellement diagnostiquée. En 2021, l’ACC mettait à jour l’arbre décisionnel créé pour l’ICFEr et faisait largement écho à ces recommandations en insistant également sur l’importance de traiter rapidement les patients à l’aide des quatre TMPLD6.
L’ARNI et l’insuffisance cardiaque
L’ARNI (sacubitril-valsartan) agit de deux façons, ce qui explique son avantage relatif sur les autres agents tels que les iECA qui ciblent uniquement le SRA. L’intérêt que présente l’inhibition de l’activation du SRA, qui participe à l’altération de la fonction cardiovasculaire (CV) et à l’aggravation de l’ICFEr par plusieurs mécanismes comme l’hypertension7, a été démontré dans de nombreuses études de grande envergure, notamment l’étude SAVE, une étude phare8. Cela dit, il ne fait pas de doute aujourd’hui que ce sont les autres types de suractivation neurohormonale qui accompagnent l’ICFEr qui ont mené à l’élaboration de la polythérapie qui est la norme de soins actuelle. En plus du système nerveux sympathique, qui est inhibé par les BB, les altérations des peptides natriurétiques, en particulier celles touchant la fraction N-terminale du peptide natriurétique de type B (NT-proBNP), sont de toute évidence des composantes physiopathologiques de l’ICFEr pouvant être ciblées9. En inhibant la néprilysine, qui dégrade la NT-proBNP ainsi que plusieurs autres peptides vasoactifs tels que la bradykinine, le sacubitril contenu dans l’association sacubitril-valsartan permet de préserver ces peptides et partant, de contrer les effets pathologiques de la vasoconstriction, de la rétention sodique et d’autres facteurs favorisant le remodelage ventriculaire 10,11. Résultat : lorsqu’il est associé au valsartan, un ARA, le sacubitril exerce un effet positif de plus grande portée sur les multiples composantes de la suractivation neurohormonale. La réduction des décès enregistrée pendant l’étude PARADIGM-HF en a fait la démonstration clinique3, mais de nombreuses observations tirées de l’expérimentation et de la pratique clinique confirment que l’inhibition de la néprilysine permet d’atténuer le remodelage cardiaque nocif et ainsi de prévenir l’altération de la structure CV qui caractérise l’aggravation de l’ICFEr12.
En 2017, lorsque les lignes directrices d’importance ont promu l’association sacubitril-valsartan au rang de norme thérapeutique à opposer à l’ICFEr, son utilisation par les cliniciens s’est faite lentement en raison de l’expérience jusqu’alors restreinte avec cet agent. À preuve, un registre étatsunien consacré à l’ICFEr indique qu’un an après l’instauration de ces lignes directrices, moins de 20 % des patients recevaient les doses cibles de l’ARNI13. Au Canada, une analyse semblable menée durant la même année porte à croire que seulement 12 % des patients atteints d’ICFEr recevaient cette association médicamenteuse alors qu’ils y auraient été admissibles14. Comme on sait maintenant que ce traitement permet bel et bien de raréfier les décès, on estime à près de 3000 le nombre de décès évitables qui seraient survenus pendant l’année précédente en raison de cette lacune.
Les lignes directrices publiées par la SCC et la SCIC en 2021 et l’arbre décisionnel mis à jour la même année par l’ACC ont éliminé les obstacles pouvant s’opposer à l’adoption complète et systématique des quatre TMPLD dans la prise en charge de l’ICFEr. Proposant des stratégies pour augmenter graduellement la dose de chacun de ces agents, leurs auteurs se sont attardés sur la bonne façon et le bon moment pour amorcer un traitement par l’ARNI. Ils y précisent qu’il s’agit d’un agent à privilégier en première intention, d’où l’inutilité d’un traitement initial par un inhibiteur du SRA. Dans les lignes directrices actualisées de la SCC et de la SCIC, les auteurs citent l’étude PIONEER-HF pour justifier l’amorce d’un traitement par l’ARNI dès la première hospitalisation motivée par une ICFEr. Lors de cette étude et de la phase de prolongation menée en mode ouvert qui l’a suivie, les chercheurs ont constaté que cette stratégie s’était traduite par un moins grand nombre de décès d’origine CV et d’hospitalisations pour cause d’insuffisance cardiaque que si elle avait été appliquée plus tard15,16.
Synthèse systématique : l’ensemble des effets positifs des TMPLD
Les auteurs des lignes directrices actualisées ont voulu éliminer les obstacles en explicitant et en simplifiant le parcours vers une prise en charge pharmacologique optimale de l’ICFEr. Tout en insistant sur l’importance d’entreprendre un traitement par les quatre TMPLD, ils reconnaissent l’intérêt d’intégrer ces agents à d’autres médicaments tels que des diurétiques, de la digoxine et l’association d’hydralazine et de dinitrate d’isosorbide, pour soulager les symptômes et améliorer l’issue du traitement. Toutefois, les lignes directrices de la SCC et de la SCIC et l’arbre décisionnel de l’ACC font des TMPLD le fondement auquel les autres traitements viendront se greffer. L’ajout de médicaments peut certes améliorer la qualité de vie et favoriser une meilleure issue, mais les quatre TMPLD n’ont pas leur pareil pour prolonger la survie de la plupart, voire de tous les patients atteints d’ICFEr.
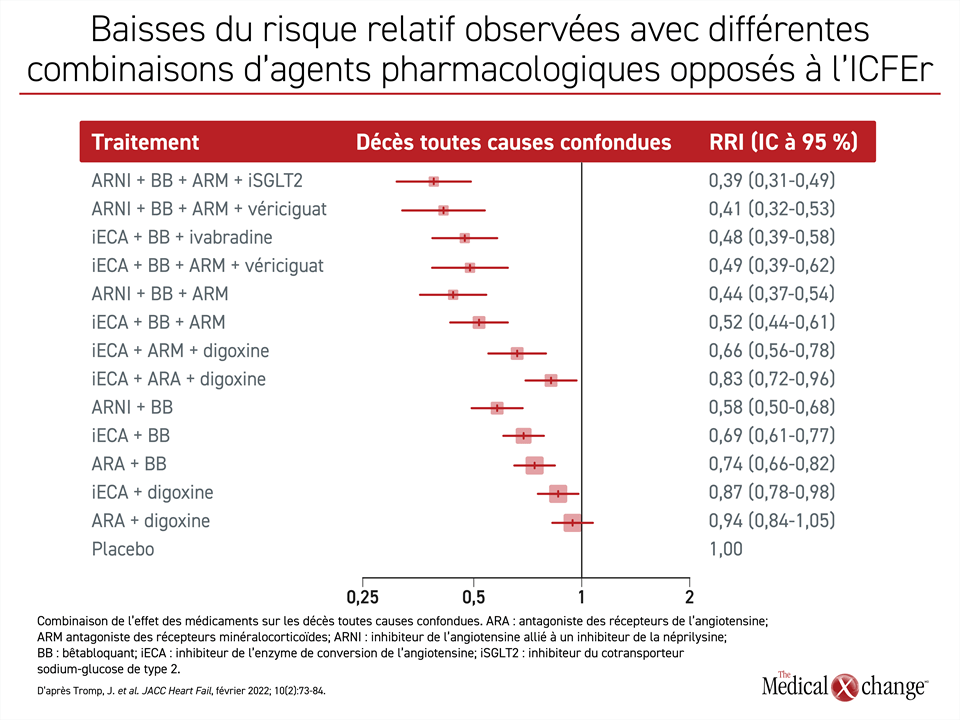
Ce fait est appuyé par la publication récente d’une synthèse systématique et d’une méta-analyse en réseau des traitements dirigés contre l’ICFEr17. Cette analyse visait à comparer l’ensemble des effets positifs du traitement pharmacologique normalement opposé à l’ICFEr à partir des données tirées de 75 essais contrôlés et à répartition aléatoire auxquels ont participé 95 444 patients. Ces essais portaient sur un BB, un ARM, l’ARNI (sacubitril-valsartan), des inhibiteurs du SGLT2, des iECA, des ARA, la digoxine, l’association d’hydralazine et de dinitrate d’isosorbide, le vériciguat et l’omécamtiv mécarbil.
Les décès toutes causes confondues faisaient office de paramètre d’évaluation principal. L’étude a servi à évaluer l’effet relatif de diverses combinaisons de ces médicaments sur la mortalité et a aussi reposé sur une méta-analyse en réseau visant à évaluer l’apport de chacun d’eux. Une analyse secondaire a permis d’estimer le nombre absolu d’années de vie gagnées grâce à ces combinaisons dans deux populations de sujets atteints d’insuffisance cardiaque.
La méta-analyse a apporté un appui considérable aux lignes directrices. Pour ce qui est des décès toutes causes confondues, la réduction la plus marquée du rapport des risques instantanés (RRI) calculé pour la mortalité était, comme il est indiqué dans les lignes directrices actuelles, celle produite par l’association de l’ARNI, d’un BB, d’un ARM et d’un inhibiteur du SGLT2. Comparativement à un placebo, cette combinaison a été reliée à une baisse du risque de décès de 61 % (Figure 3). D’autres combinaisons ont aussi été reliées à des gains substantiels en matière de mortalité. Par exemple, la réduction de la mortalité obtenue en combinant l’ARNI, un BB, un ARM et du vériciguat, un stimulateur de la guanylate cyclase soluble qui a été associé avec une baisse des décès d’origine CV (mais pas des décès toutes causes confondues) dans un essai de phase III18, était à peine inférieure à celle observée avec les TMPLD. D’autres combinaisons ont été reliées à des baisses des décès toutes causes confondues, mais elles étaient de moindre importance.
L’ordre des diverses combinaisons classées en fonction de leur bienfait relatif est resté le même que ce soit pour la mortalité toutes causes confondues ou pour le paramètre composé des décès d’origine CV et des hospitalisations motivées par une insuffisance cardiaque. Un parallèle a chaque fois été établi entre la combinaison formée de l’ARNI, d’un BB, d’un ARM et d’un inhibiteur du SGLT2i et la baisse du risque relatif la plus importante.
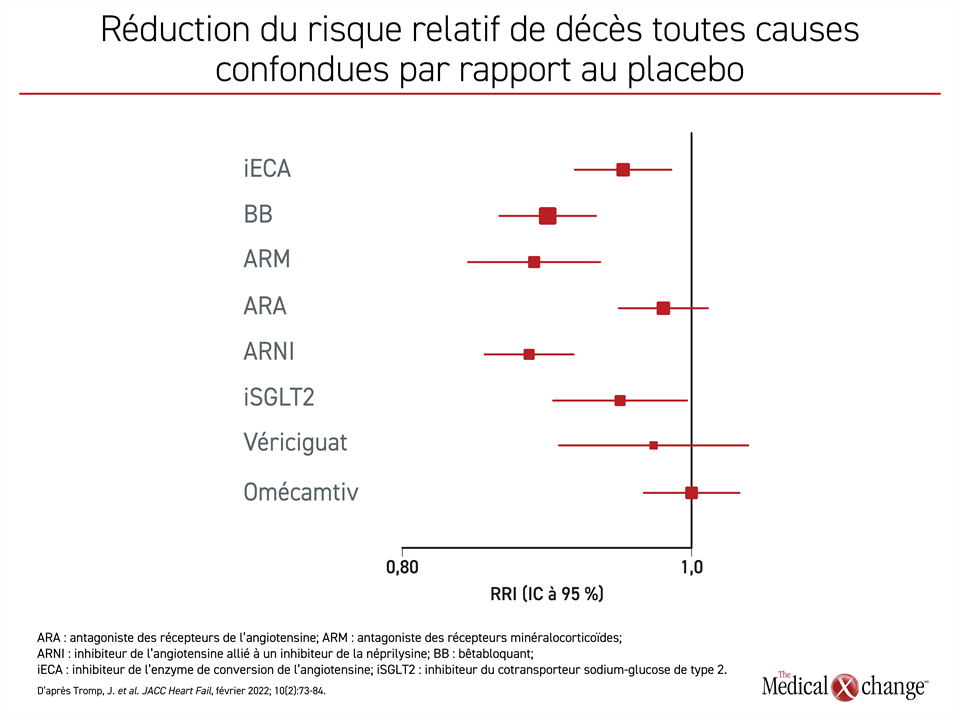
La comparaison de l’ARNI (sacubitril-valsartan) et de l’ARM a montré que l’ARNI l’avait emporté sur ce dernier, puisque la réduction relative du risque de décès toutes causes confondues qu’il avait permis d’obtenir par rapport à un placebo était marginalement, quoique numériquement supérieure à celle obtenue avec l’ARM (Figure 4). Le BB se situait au troisième rang, mais encore là la différence était marginale qu’il soit comparé à l’ARM ou à l’ARNI. L’effet positif de l’inhibiteur du SGLT2, un des quatre TMPLD actuels, sur la mortalité correspondait à environ la moitié de celui observé avec l’ARNI ou l’ARM. Cela dit, les différences n’ont pas franchi le seuil de la signification statistique. Selon cette analyse, la protection conférée par l’iECA contre les décès toutes causes confondues correspondait aussi à moins de la moitié de celle produite par l’ARNI ou le BB. Par comparaison, la réduction du nombre de décès toutes causes confondues observée avec l’ARA n’a pas franchi le seuil de la signification statistique.
Une analyse secondaire a révélé que selon les estimations, le nombre d’années de vie gagnées grâce aux TMPLD (ARNI, BB, ARM et inhibiteur du SGLT2) comparativement à un placebo s’élève à 7,9 et à 5,0 pour des patients atteints d’ICFEr âgés de 50 et de 70 ans, respectivement. Après comparaison avec les soins classiques dans des groupes de sujets recevant des traitements actifs contre l’ICFEr, le gain se chiffrait à 4,9 et à 3,3 années pour les patients âgés de 50 et de 70 ans.
Cette prolongation relative de la survie cadre avec celle rapportée dans une étude antérieure sur les données de plusieurs études déterminantes19, soit les études PARADIGM-HF sur l’association sacubitril-valsartan3, EMPHASIS-HF sur l’éplérénone (un ARM)20 et DAPA-HF sur la dapagliflozine (un inhibiteur du SGLT2)5. On y a estimé à 6,3 le nombre d’années de vie gagnées pour un patient de 55 ans recevant la quadrithérapie comparativement à un BB et à un inhibiteur du SRA.
Pratique clinique : saisir l’occasion de traiter rapidement et de façon optimale les patients atteints d’ICFEr à l’aide des quatre TMPLD
La synthèse systématique publiée récemment comporte plusieurs messages pour les cliniciens, le plus important étant que chacun des quatre TMPLD permet de réduire considérablement la mortalité et que ces réductions s’additionnent, ce qui s’explique par leurs effets sur les divers mécanismes à l’origine de l’évolution de l’insuffisance cardiaque.
Il ressort également de ces données que l’omission d’au moins un de ces agents ou leur administration à des doses sous-optimales se soldera par des décès prématurés pourtant évitables. Comme chacun de ces agents inhibe les voies compensatrices et ultimement contre-productives de l’activation neurohormonale et du remodelage cardiovasculaire, il est à prévoir que les bienfaits du traitement s’accumulent au fil du temps, d’où l’importance de l’entreprendre tôt, avant même l’apparition de lésions structurelles.
Les lignes directrices de la SCC et de la SCIC, de même que d’autres lignes directrices majeures soulignent à quel point il est important de s’efforcer de fournir aux patients des doses optimales des quatre TMPLD, l’ARNI (sacubitril-valsartan) ne faisant pas exception à ce chapitre. Dans la synthèse systématique, il est d’ailleurs reconnu comme un joueur prépondérant dans la prolongation de la survie tant pour les effets qui lui sont propres que pour ceux qu’il exerce en faisant partie d’une association optimale.
Les TMPLD à opposer à l’ICFEr établis par la SCC et la SCIC reposent sur des données probantes. Les efforts déployés pour améliorer l’adhésion aux quatre agents composant le traitement visent essentiellement à prolonger la survie. Les quatre agents en question sont bien tolérés et administrés par voie orale selon des schémas posologiques relativement simples. Les risques majeurs, tels que l’hypotension consécutive à une augmentation trop rapide des doses, peuvent être évités dans une large mesure en appliquant les stratégies recommandées dans les lignes directrices que la SCC et la SCIC ont actualisées en 2021 et dans la version de l’arbre décisionnel publiée en 2021 par l’ACC. Ces lignes directrices auront atteint leur objectif si les spécialistes et les cliniciens de première ligne, qui prodiguent des soins courants à beaucoup de patients aux prises avec une ICFEr, offrent à tous ces derniers le traitement optimal.
Résumé
Les progrès réalisés au cours des 30 dernières années dans la découverte des voies à l’origine de l’évolution de l’ICFEr et susceptibles de servir de cibles ont permis de faire des gains considérables en matière de survie. Selon une série d’études phares, quatre agents permettent maintenant de prolonger la survie lorsqu’ils sont ajoutés au traitement classique antérieur. Lorsqu’ils sont utilisés ensemble, leurs effets positifs cumulatifs se traduisent par des années de vie supplémentaires. Lorsque l’ARNI (sacubitril-valsartan) a été intégré aux TMPLD opposés à l’ICFEr, alors au nombre de trois, son adoption en pratique clinique courante a été d’une lenteur décevante. Maintenant que les TMPLD comptent un quatrième agent, un inhibiteur du SGLT2, on insiste à nouveau sur le fait que les effets positifs de chacun des agents s’additionnent, l’omission de l’un d’eux définissant dès lors des soins sous-optimaux et une occasion manquée d’obtenir une survie optimale.
Références
1. Ezekowitz JA, O’Meara E, McDonald MA, et al. 2017 Comprehensive Update of the Canadian Cardiovascular Society Guidelines for the Management of Heart Failure. Can J Cardiol 2017;33(11):1342-1433. DOI: 10.1016/j.cjca.2017.08.022.
2. Yancy CW, Jessup M, Bozkurt B, et al. 2017 ACC/AHA/HFSA Focused Update of the 2013 ACCF/AHA Guideline for the Management of Heart Failure: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Failure Society of America. J Am Coll Cardiol 2017;70(6):776-803. DOI: 10.1016/j.jacc.2017.04.025.
3. McMurray JJ, Packer M, Desai AS, et al. Angiotensin-neprilysin inhibition versus enalapril in heart failure. N Engl J Med 2014;371(11):993-1004. DOI: 10.1056/NEJMoa1409077.
4. McDonald M, Virani S, Chan M et Ducharme A. CCS/CHFS heart failure guidelines update: defining a new pharmacologic standard of care for heart failure with reduced ejection fraction. Can J Cardiol 2021;37:531-546.
5. McMurray JJV, Solomon SD, Inzucchi SE, et al. Dapagliflozin in Patients with Heart Failure and Reduced Ejection Fraction. N Engl J Med 2019;381(21):1995-2008. DOI: 10.1056/NEJMoa1911303.
6. Maddox TM, Januzzi JL, fils, Allen LA, et al. 2021 Update to the 2017 ACC Expert Consensus Decision Pathway for Optimization of Heart Failure Treatment: Answers to 10 Pivotal Issues About Heart Failure With Reduced Ejection Fraction: A Report of the American College of Cardiology Solution Set Oversight Committee. J Am Coll Cardiol 2021;77(6):772-810. DOI: 10.1016/j.jacc.2020.11.022.
7. Pfeffer MA, Lamas GA, Vaughan DE, Parisi AF et Braunwald E. Effect of captopril on progressive ventricular dilatation after anterior myocardial infarction. N Engl J Med 1988;319(2):80-86. DOI: 10.1056/NEJM198807143190204.
8. Pfeffer MA, Braunwald E, Moye LA, et al. Effect of captopril on mortality and morbidity in patients with left ventricular dysfunction after myocardial infarction. Results of the survival and ventricular enlargement trial. The SAVE Investigators. N Engl J Med 1992;327(10):669-677. DOI: 10.1056/NEJM199209033271001.
9. Hartupee J et Mann DL. Neurohormonal activation in heart failure with reduced ejection fraction. Nat Rev Cardiol 2017;14(1):30-38. DOI: 10.1038/nrcardio.2016.163.
10. Fu S, Ping P, Zhu Q, Ye P et Luo L. Brain Natriuretic Peptide and Its Biochemical, Analytical, and Clinical Issues in Heart Failure: A Narrative Review. Front Physiol 2018;9:692. DOI: 10.3389/fphys.2018.00692.
11. Kuhn M. Molecular physiology of natriuretic peptide signalling. Basic Res Cardiol 2004;99(2):76-82. DOI: 10.1007/s00395-004-0460-0.
12. Januzzi JL, fils, Prescott MF, Butler J, et al. Association of Change in N-Terminal Pro-B-Type Natriuretic Peptide Following Initiation of Sacubitril-Valsartan Treatment With Cardiac Structure and Function in Patients With Heart Failure With Reduced Ejection Fraction. JAMA 2019:1-11. DOI: 10.1001/jama.2019.12821.
13. Greene SJ, Butler J, Albert NM, et al. Medical Therapy for Heart Failure With Reduced Ejection Fraction: The CHAMP-HF Registry. J Am Coll Cardiol 2018;72(4):351-366. DOI: 10.1016/j.jacc.2018.04.070.
14. Huitema AA, Daoust A, Anderson K, et al. Optimal Usage of Sacubitril/Valsartan for the Treatment of Heart Failure: The Importance of Optimizing Heart Failure Care in Canada. CJC Open 2020;2(5):321-327. DOI: 10.1016/j.cjco.2020.03.015.
15. Velazquez EJ, Morrow DA, DeVore AD, et al. Angiotensin-Neprilysin Inhibition in Acute Decompensated Heart Failure. N Engl J Med 2019;380(6):539-548. DOI: 10.1056/NEJMoa1812851.
16. DeVore AD, Braunwald E, Morrow DA, et al. Initiation of Angiotensin-Neprilysin Inhibition After Acute Decompensated Heart Failure: Secondary Analysis of the Open-label Extension of the PIONEER-HF Trial. JAMA Cardiol 2020;5(2):202-207. DOI: 10.1001/jamacardio.2019.4665.
17. Tromp J, Ouwerkerk W, van Veldhuisen DJ, et al. A Systematic Review and Network Meta-Analysis of Pharmacological Treatment of Heart Failure With Reduced Ejection Fraction. JACC Heart Fail 2022;10(2):73-84. DOI: 10.1016/j.jchf.2021.09.004.
18. Armstrong PW, Pieske B, Anstrom KJ, et al. Vericiguat in Patients with Heart Failure and Reduced Ejection Fraction. N Engl J Med 2020;382(20):1883-1893. DOI: 10.1056/NEJMoa1915928.
19. Vaduganathan M, Claggett BL, Jhund PS, et al. Estimating lifetime benefits of comprehensive disease-modifying pharmacological therapies in patients with heart failure with reduced ejection fraction: a comparative analysis of three randomised controlled trials. Lancet 2020;396(10244):121-128. DOI: 10.1016/S0140-6736(20)30748-0.
20. Zannad F, McMurray JJ, Krum H, et al. Eplerenone in patients with systolic heart failure and mild symptoms. N Engl J Med 2011;364(1):11-21. DOI: 10.1056/NEJMoa1009492.