Neurologie
Congrès international sur les céphalées de 2023
Étude DELIVER : une suppression soutenue de la migraine après un suivi de plus de 18 mois maintenant
Séoul – Selon les données à long terme tirées récemment d’une étude multinationale, l’effet positif d’un anticorps monoclonal ciblant le peptide lié au gène de la calcitonine (CGRP) dans le traitement et la prévention de la migraine est durable et s’étend aux patients qui ont vainement essayé de nombreux traitements. Témoignant de l’efficacité et de la tolérabilité de cet agent, 90 % des sujets suivaient toujours le traitement à l’étude après 18 mois de suivi, plus de 60 % d’entre eux affichant une baisse d’au moins 50 % du nombre mensuel de journées marquées d’une migraine (NMJM). Notons que cet effet positif a aussi été noté dans des sous-groupes d’intérêt confirmant ainsi l’efficacité soutenue de cet agent, surtout chez les patients ayant déjà abusé des médicaments.
La migraine est une maladie incurable qui nuit beaucoup à la qualité de vie et aux activités quotidiennes. Elle est difficile à maîtriser durablement même avec la panoplie de médicaments aux modes d’action variés qui existent. Contrairement aux médicaments classiques, comme les anti-inflammatoires, les anticonvulsivants, les vasodilatateurs, les analgésiques et les dérivés de l’ergot, les agents ciblant le CGRP ont été expressément conçus pour maîtriser la migraine. Les données recueillies sur l’eptinézumab, un anticorps monoclonal ciblant le CGRP, dont les paramètres pharmacocinétiques atteignent l’état d’équilibre après une seule dose, confirment l’utilité des médicaments de cette classe pour prévenir la migraine.
D’après le Dr Messoud Ashina, du Centre danois des céphalées, du Rigshospitalet Glostrup, à l’Université de Copenhague, au Danemark, les nouvelles analyses de l’étude DELIVER publiée dans Lancet Neurology il y a plus de 1 an, qui ont été présentées lors du Congrès international sur les céphalées (CIC) de 2023, montrent que l’eptinézumab continue d’éliminer les migraines à 18 mois « comme en font foi de multiples mesures de la maîtrise de la maladie et de nombreux sous-groupes d’intérêt ».
Plus de 90 % des patients ont suivi le traitement pendant 18 mois
Sur les 865 participants à l’étude DELIVER évalués au bout de 24 semaines, 782 (90,4 %) ont été suivis pendant 48 semaines de plus, soit presque tous les patients affectés aléatoirement à l’eptinézumab et la plupart de ceux qui avaient d’abord été affectés au placebo et qui sont passés à l’eptinézumab pour la phase de prolongation. Après répartition aléatoire, ils ont été suivis dans plus de 90 établissements d’Europe et d’Amérique du Nord.
À l’instar des études multicentriques de phase III contrôlées par placebo menées antérieurement avec l’eptinézumab, comme l’étude PROMISE-2 publiée en 2020, l’étude de phase IIIb DELIVER a établi un lien entre l’eptinézumab et des baisses extrêmement significatives du NMJM par rapport à un placebo. Si les données actualisées de l’étude DELIVER présentées lors du CIC de 2023 sont si importantes, c’est parce qu’elles montrent que l’efficacité du traitement ne semble pas avoir fléchi pendant la phase de suivi qui dure depuis 18 mois maintenant.
Les adultes recrutés dans l’étude DELIVER devaient avoir abandonné, documentation à l’appui, au moins deux antimigraineux de classes pharmacologiques différentes en raison de leur manque d’efficacité ou de leur intolérabilité. Ils ont été répartis aléatoirement en trois groupes selon un rapport de 1:1:1 de façon à recevoir toutes les 12 semaines des injections intraveineuses de 100 ou de 300 mg d’eptinézumab ou d’un placebo apparié.
Observation d’une efficacité durable chez des patients ayant subi des échecs thérapeutiques
Lors de l’étude DELIVER, on entendait par « manque d’efficacité » l’absence d’une nette amélioration clinique après au moins 3 mois de traitement par un antimigraineux pris à la dose recommandée. Presque tous les patients (99 %) n’avaient pas répondu à au moins un traitement et près de la moitié des sujets n’avaient pas supporté au moins un traitement. Près de 40 % des sujets avaient connu 3 échecs thérapeutiques ou plus.
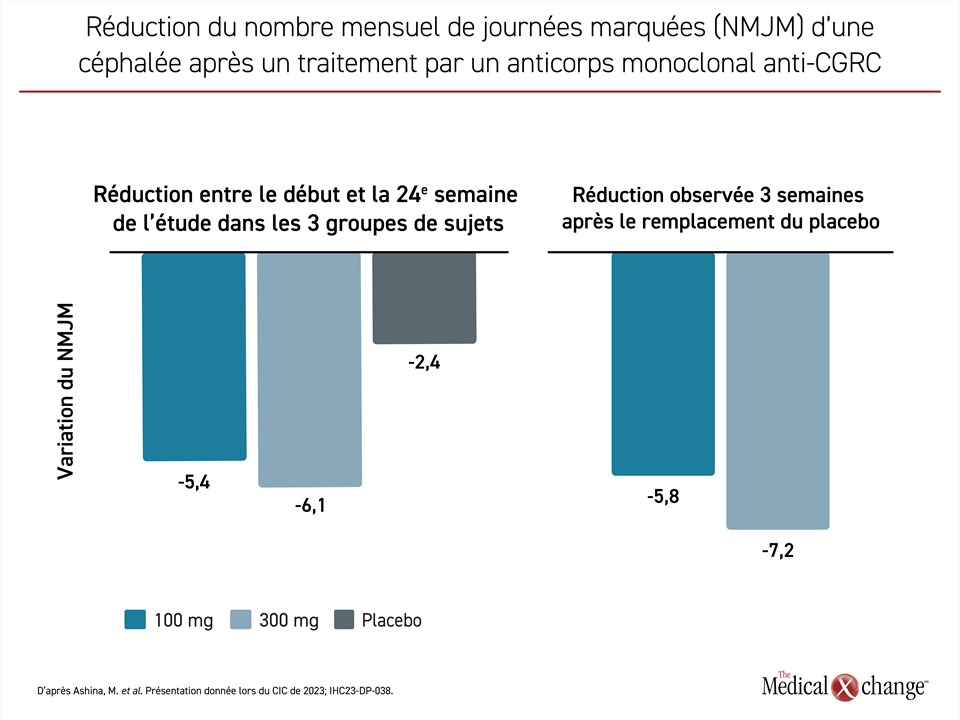
Comme ce fut le cas lors d’autres études sur la migraine, les chercheurs ont observé un effet placebo marqué, mais les deux doses d’eptinézumab se sont révélées plus de deux fois plus efficaces que le placebo pour le paramètre d’évaluation principal. L’avantage affiché par les doses de 100 mg (baisse moyenne de 4,8 jours) et de 300 mg (baisse moyenne de 5,3 jours) par rapport au placebo (baisse moyenne de 2,1 jours) au cours des 12 premières semaines de traitement était très significatif sur le plan statistique (p < 0,0001 pour les deux).
Pendant la phase de prolongation de l’étude, les témoins qui recevaient le placebo auparavant sont passés à une dose de 100 mg ou de 300 mg d’eptinézumab. Or l’évaluation réalisée trois semaines plus tard a fait ressortir une réduction moyenne du NMJM de 5,8 et de 7,2 jours, respectivement (Figure 1). Ces réductions, qui ont persisté pendant toute la phase de prolongation, confirment également la rapidité d’action de cet agent.
La majorité des sujets ont connu une baisse de leurs migraines d’au moins 50 %
« Dans l’ensemble, entre le début de l’étude et la fin des 18 mois de suivi, 60 % des sujets ont vu leur NMJM baisser d’au moins 50 % et 30 % des sujets ont vu le leur baisser d’au moins 75 % », a affirmé le Dr Ashina.
L’eptinézumab a été bien toléré pendant l’étude DELIVER comme ce fut le cas pendant l’étude de phase III PROMISE-2. Les effets indésirables survenus pendant le traitement, de nature semblable par ailleurs, se sont manifestés à une fréquence de 40 % environ dans les groupes eptinézumab et dans le groupe placebo. Des effets indésirables graves ont été observés chez 2 % des sujets traités par l’eptinézumab et chez 1 % des témoins. Deux patients (< 1 %) affectés aléatoirement à la dose de 300 mg d’eptinézumab ont fait une réaction anaphylactique.
De nombreuses mesures des effets obtenus, notamment l’atténuation des symptômes au moyen du questionnaire HIT-6 (Headache Impact Test), le soulagement des migraines au vu des résultats rapportés par les patients et la diminution significative de l’utilisation des antimigraineux à action immédiate (AMAI) ont confirmé l’avantage de l’eptinézumab pour le paramètre d’évaluation principal.
Des effets positifs similaires dans le sous-groupe « surconsommation de médicaments »
Selon l’analyse a posteriori de l’étude DELIVER qu’elle a présentée lors du CIC, la Dre Anna Gryglas-Dworak, du Centre polonais de la migraine MIGRE, à Wroclaw, en Pologne, les réductions observées dans l’utilisation des médicaments contre les céphalées étaient extrêmement significatives sur le plan statistique, qu’elles aient été calculées à partir de l’ensemble intégral des données ou chez les sujets qui abusaient des médicaments au moment de leur recrutement (p < 0,0001 pour les deux). Les chercheurs ont fait le même constat en évaluant l’utilisation des AMAI chez les témoins pendant les 48 semaines de traitement par l’eptinézumab qui ont suivi le remplacement de leur placebo par cet agent.
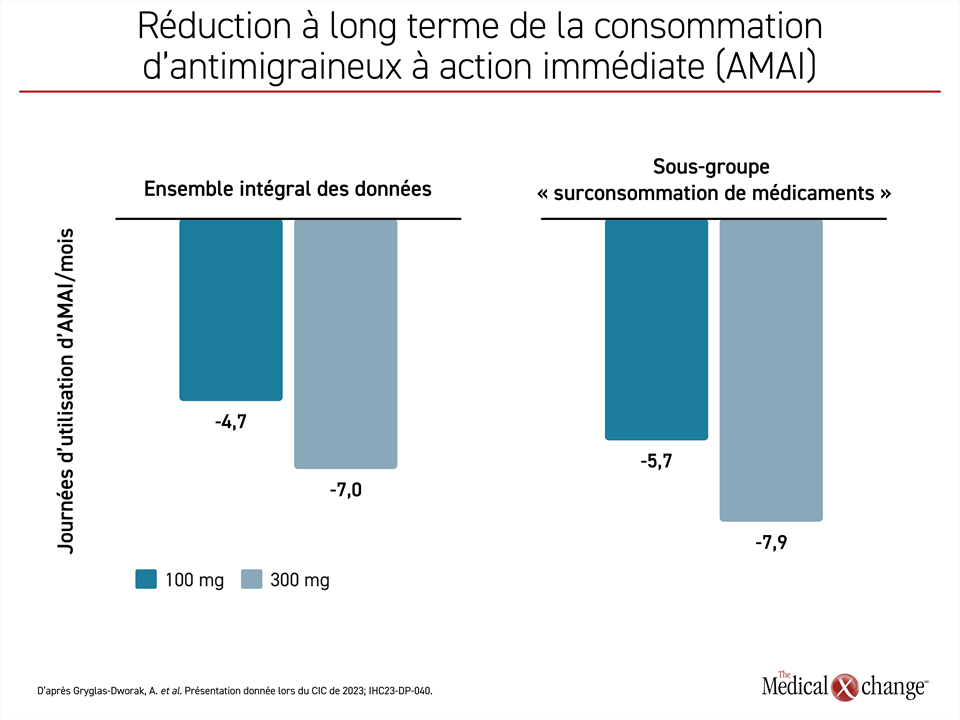
Elle a affirmé : « Dans l’ensemble intégral des données collectées chez les témoins, la réduction du nombre mensuel de journées où ils ont pris des AMAI s’élevait à 4,6 et à 4,8 pendant les 4 premières semaines de traitement par les doses de 100 et de 300 mg. Quant au sous-groupe de patients montrant une surconsommation de médicaments au départ, elle a été de 6,5 et de 6,6 journées ».
« Au cours des 18 mois de traitement, la baisse de la consommation d’AMAI s’est maintenue ou s’est accentuée dans tous les groupes de traitement », a-t-elle ajouté.
Plus précisément, selon l’ensemble intégral des données accumulées jusqu’à la 72e semaine, les sujets du groupe eptinézumab à 100 mg avaient pris des AMAI pendant 4,7 jours de moins qu’au début de l’étude; dans le sous-groupe « surconsommation de médicaments », les sujets en avaient pris pendant 7,0 jours de moins. Dans le groupe eptinézumab à 300 mg, les réductions moyennes se chiffraient à 5,7 et à 7,9 jours, respectivement (Figure 2). Ces réductions concernaient des analgésiques, des dérivés de l’ergot et d’autres classes d’antimigraineux, qu’ils soient pris en monothérapie ou en association, mais d’après la Dre Gryglas-Dworak, c’est pour les triptans que la baisse était la plus marquée.
« Au cours des 18 mois de traitement, la baisse de la consommation d’AMAI s’est maintenue ou s’est accentuée dans tous les groupes de traitement. »
Baisse de la consommation d’antimigraineux à action immédiate
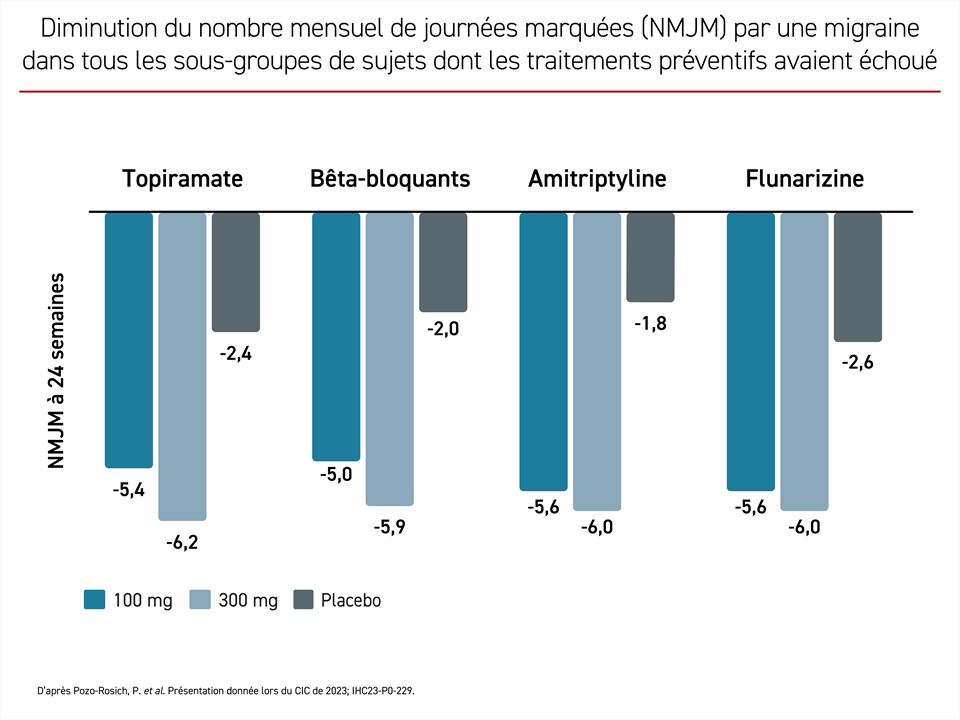
Lors du CIC, la Dre Patricia Pozo-Rosich, de l’Unité de traitement des céphalées, à l’Hôpital universitaire Vall d’Hebron, de Barcelone, en Espagne, a présenté une autre analyse a posteriori de l’étude DELIVER au cours de laquelle les données ont été stratifiées en fonction des antécédents d’échec thérapeutique aux fins d’évaluation de la réponse aux 12e et 24e semaines. Or il en est ressorti que l’aptitude de l’eptinézumab à réduire le NMJM par rapport à un placebo était indépendante de la classe à laquelle appartenait l’antimigraineux utilisé en vain.
Les données étaient remarquablement constantes. Que les patients aient pris sans succès du topiramate (633 patients), des bêta-bloquants (538 patents), de l’amitriptyline (508 patients) ou de la flunarizine (333 patients), la baisse moyenne du NMJM enregistrée chez les témoins aux deux intervalles de mesure était de 2,6 jours au maximum, mais elle allait de 4,8 à 5,0 jours à la 12e semaine dans le groupe eptinézumab à 100 mg et de 5,5 à 6,0 jours dans le groupe à 300 mg pour chacune de ces classes de médicaments. À la 24e semaine, les réductions allaient de 5,0 à 5,6 jours avec la dose de 100 mg et de 5,9 à 6,2 jours avec celle de 300 mg (Figure 3).
L’examen des autres sous-groupes de l’étude DELIVER confirme les effets positifs du traitement
Les données présentées au CIC cadrent avec celles d’autres sous-analyses publiées ou ayant fait l’objet de présentations depuis la publication des résultats obtenus à 24 semaines. Il est ressorti d’une analyse de sous-groupe de l’étude DELIVER présentée au congrès de la Fédération des sciences neurologiques du Canada tenu quelques mois avant le CIC, que l’efficacité de l’eptinézumab s’était directement traduite par des gains cliniques considérables aux yeux des patients. Selon le Dr Peter J. Goadsby, professeur de neurologie, au King’s College, à Londres, R.-U., d’après les renseignements fournis par les patients sur l’échelle PGIC, (Patient Global Impression of Change), au questionnaire MSQ (Migraine-specific Quality of Life Questionnaire) et au questionnaire et à l’ÉVA EQ-5D-5L sur la qualité de vie, les variations moyennes enregistrées entre le début et la 24e semaine de l’étude comparativement au placebo étaient extrêmement significatives sur le plan statistique pour les deux doses d’eptinézumab. En outre, il a qualifié de « solides » cette série de données probantes à l’appui d’une amélioration majeure du bien-être des patients.
Le Dr Goadsby a présenté une deuxième série de données indiquant une amélioration objective du fonctionnement des patients. Grâce au questionnaire WPAI:M propre à la migraine (Work Productivity and Activity Impairment) que les participants à l’étude DELIVER ont rempli toutes les 6 semaines, on a non seulement constaté que l’absentéisme (p < 0,05), la perte de productivité au travail (p < 0,001) et les perturbations des activités (p < 0,001) avaient significativement plus diminué chez les patients qui avaient été affectés aléatoirement à l’une ou l’autre des doses d’eptinézumab que chez les témoins, mais aussi que leur présentéisme avait augmenté (p < 0,001).
« L’amélioration de la productivité au travail par rapport aux valeurs initiales a été documentée dès la première évaluation perthérapeutique menée à la 4e semaine et a persisté pendant toute l’étude », a rapporté le Dr Goadsby.
« L’amélioration de la productivité au travail par rapport aux valeurs initiales a été documentée dès la première évaluation perthérapeutique menée à la 4e semaine et a persisté pendant toute l’étude. »
Le CGRP est une cible essentielle à inhiber pour traiter la migraine
Toutes les études de prolongation portant sur les quatre anticorps monoclonaux ciblant le CGRP qui sont actuellement homologués au Canada, soit l’eptinézumab, le galcanézumab, le frémanézumab et l’érénumab, sont terminées. Cela dit, l’étude DELIVER a été réalisée avec l’eptinézumab, le seul agent injectable à longue durée d’action de cette classe pharmacologique. L’eptinézumab bloque la liaison des ligands alpha et bêta aux récepteurs du CGRP. L’administration par voie intraveineuse de l’eptinézumab permet d’atteindre les concentrations plasmatiques maximales en 60 minutes, ce qui n’est pas le cas des préparations pour voie orale. La demi-vie de l’eptinézumab étant de 28 jours, cet agent peut être administré tous les 3 mois, d’où un effet prophylactique soutenu qui est souvent difficile à obtenir avec des préparations pour voie orale qui exigent des patients une discipline quotidienne.
Selon le Dr Ashina, ces caractéristiques expliquent probablement l’observation d’effets positifs, soutenus et très marqués pendant l’étude DELIVER, et ce même si des patients ayant connu une suite d’échecs thérapeutiques y avaient été recrutés.
La réduction du NMJM, le paramètre d’évaluation principal, « a été uniforme dans tous les sous-groupes : caractéristiques démographiques, type de migraine, antécédents de surconsommation de médicaments ou nombre de traitements préventifs ayant échoué », a précisé le Dr Ashina.
« L’efficacité de l’eptinézumab a été uniforme dans tous les sous-groupes : caractéristiques démographiques, type de migraine, antécédents de surconsommation de médicaments ou nombre de traitements préventifs ayant échoué. »
Conclusion
La migraine, l’une des plus importantes causes d’incapacité liée à une maladie, est une affection neurologique difficile à maîtriser malgré un arsenal pharmacologique impressionnant composé de nombreuses classes de médicaments. Bien que les taux de réponse obtenus avec n’importe lequel de ces agents pris en monothérapie soient souvent appréciables, la maîtrise à long terme de la migraine restait un idéal à atteindre, même avec des associations médicamenteuses, ce qui se soldait souvent par un syndrome de surconsommation. Les anticorps monoclonaux ciblant le CGRP semblent s’attaquer à une voie fondamentale de la douleur migraineuse, une action qui a été étayée par les données tirées de la longue phase de prolongation de l’étude DELIVER. Ces dernières ont également mis au jour l’efficacité soutenue du traitement, même dans des cas d’échec des traitements préventifs utilisés antérieurement.