Revue d’experts
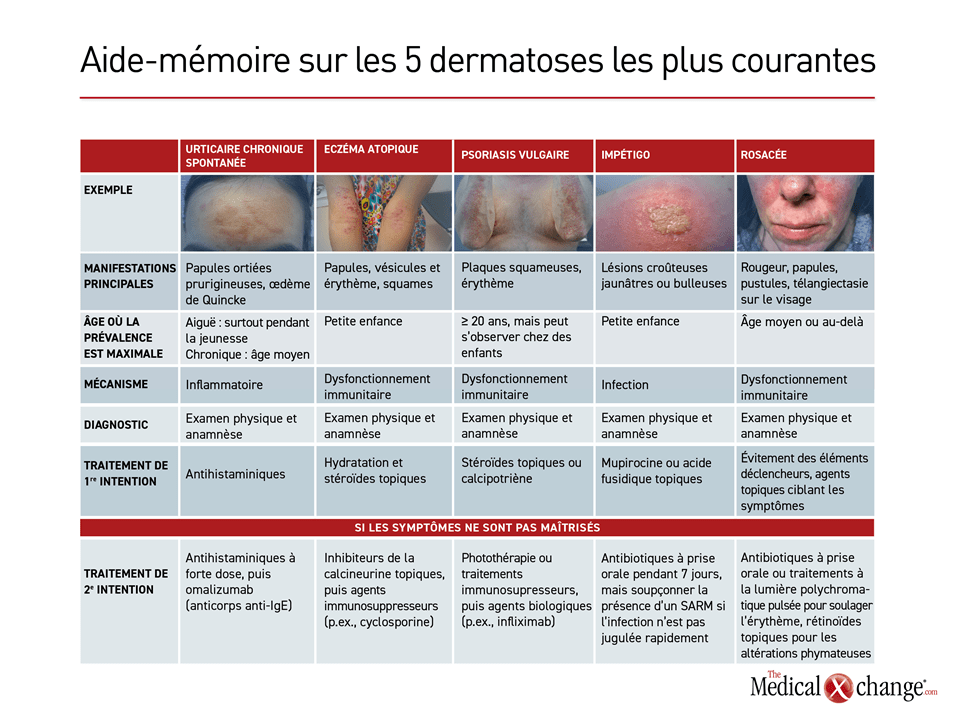
Les 5 dermopathies les plus courantes en médecine de première ligne
Chapitre 1 : L’urticaire
Directeur scientifique invité
Simon Nigen, M.D.
Questions et réponses : le point de vue d’un allergologue
Jason K. Lee, M.D., FRCPC, FAAAAI, FACAAI
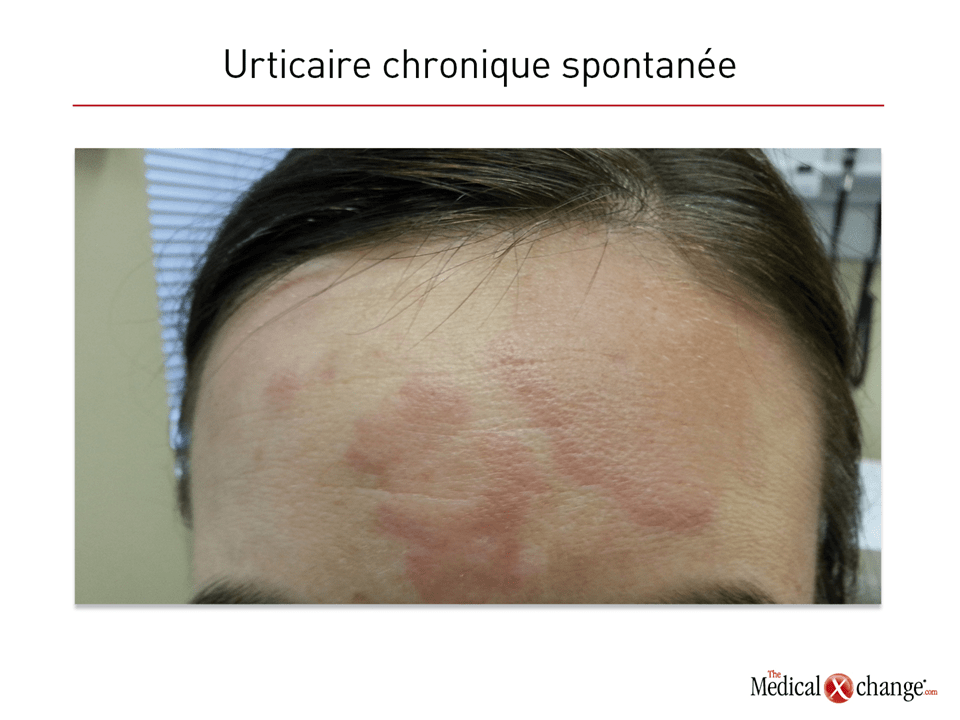
L’urticaire se caractérise par des papules ortiées prurigineuses qui se forment généralement en peu de temps et qui s’accompagnent dans la moitié des cas environ d’un angio-œdème parfois douloureux. Ces papules sont des lésions saillantes, de couleur pâle, qui convergent souvent pour former de grands placards sur fond érythémateux et qui peuvent apparaître pratiquement partout sur le corps et à tout âge.
Selon les estimations, la prévalence à vie de l’urticaire se chiffrerait à 20 %. Elle se classe en deux grandes catégories en fonction de sa durée : 1) l’urticaire chronique, qui afflige surtout des adultes d’âge moyen ou plus âgés avec une prévalence de 0,5 à 1,0 %, dure plus de six semaines et 2) l’urticaire aiguë, une affection éphémère qui atteint surtout les enfants. Si l’urticaire aiguë est plus susceptible d’être provoquée par divers éléments déclencheurs, l’urticaire chronique est quant à elle généralement de nature idiopathique, sans facteurs déclenchants connus ou systématiques.
Physiopathologie
La dégranulation des mastocytes dans la peau est l’élément moteur de l’urticaire. La libération d’histamine et d’autres médiateurs, comme des cytokines et le facteur d’activation des plaquettes, déclenche la réaction inflammatoire sous-jacente à l’éruption cutanée prurigineuse caractéristique de la maladie3. Il y a angio-œdème quand des mastocytes situés plus profondément dans le derme dégranulent. Cette activité inflammatoire excite les nerfs sensoriels, favorise la vasodilatation et amplifie la perméabilité des veinules post-capillaires.
Pour visionner un programme d’eLearning avec le Dr Simon Nigen, cliquez ici
L’examen histologique met au jour un infiltrat inflammatoire périvasculaire pouvant contenir des polynucléaires éosinophiles, des polynucléaires basophiles, des macrophages. Il arrive souvent que des molécules d’adhésion des cellules endothéliales, des neuropeptides et des lymphocytes T soient également présents. Même si la peau adjacente aux lésions peut afficher une régulation positive des cytokines, des polynucléaires éosinophiles et des molécules d’adhésion, l’urticaire reste une maladie localisée qui n’intéresse pas tout l’organisme (Fig. 1).
Diagnostic
Le diagnostic de l’urticaire, qu’elle soit chronique ou aiguë, ne commande pas la réalisation de nombreux examens. Il repose plutôt sur l’anamnèse, après élimination des autres maladies possibles, notamment des maladies générales4. À l’examen initial, il faut interroger le patient sur la chronologie des événements, de même que sur l’intensité et les répercussions de ses symptômes. Il sera justifié de poser un diagnostic d’urticaire en présence des manifestations caractéristiques de cette affection et si aucun symptôme hormis des symptômes cutanés, comme de la fièvre, des malaises digestifs ou une arthralgie, n’est objectivé. Les analyses de laboratoire poussées et les biopsies sont inutiles en l’absence de tels symptômes.
La liste des éléments déclencheurs possibles de l’urticaire aiguë est longue. Elle comprend, entre autres, des virus, des aliments, des drogues et des médicaments en vente libre. Quand une relation temporelle peut être établie entre des poussées d’urticaire à répétition et un élément déclencheur, il est alors possible de confirmer le diagnostic et d’élaborer une stratégie pour réduire le risque. La découverte d’éléments déclencheurs est certes utile pour poser un diagnostic d’urticaire aiguë. Cela dit, l’urticaire chronique est une affection idiopathique chez plus de la moitié des patients qui en sont atteints.
Dans les cas d’urticaire chronique idiopathique, une entité souvent appelée urticaire chronique spontanée (UCS) aujourd’hui, la recherche d’autoanticorps dirigés contre les IgE n’est pas vue comme une épreuve diagnostique systématique. Même si l’angio-œdème doit laisser soupçonner la possibilité qu’un médicament soit en cause (p. ex., un agent antihypertenseur), il ne justifie pas forcément la réalisation de biopsies, de tests par piqûre épidermique, ni d’analyses de laboratoire plus poussées lorsque les symptômes sont essentiellement cutanés.
Traitement
L’aspect des lésions et les symptômes de l’urticaire ont un effet tellement néfaste sur la qualité de vie que l’amélioration de cette dernière est l’objectif thérapeutique prioritaire de l’urticaire. L’urticaire risque peu de s’accompagner de complications graves. L’évitement des éléments déclencheurs peut se révéler suffisant pour maîtriser les symptômes de l’urticaire aiguë. Advenant que l’évitement pose problème, il conviendra alors d’envisager l’induction d’une immunotolérance.
Les antihistaminiques sont les agents pharmacologiques utilisés en première intention contre l’urticaire aiguë ou chronique (Fig. 2). Dans les lignes directrices publiées récemment, il est déconseillé d’avoir recours aux antihistaminiques classiques parce qu’ils provoquent de la somnolence et nuisent au sommeil4. Au moment de choisir un de ces produits, il faut tenir compte du risque relatif d’interactions médicamenteuses chez les patients qui prennent des antibiotiques ou d’autres médicaments risquant d’entrer en compétition dans les voies de métabolisation. Un traitement de courte durée par des antihistaminiques devrait permettre de maîtriser les symptômes de l’urticaire aiguë. Pour ce qui est de l’urticaire chronique, les lignes directrices publiées récemment recommandent un modèle de soins progressif passant d’une dose type d’un antihistaminique de deuxième génération comme traitement de première intention à une dose d’antihistaminique pouvant être multipliée jusqu’à 4 fois lorsque la maîtrise des symptômes est insuffisante. En procédant ainsi, il est à prévoir que les symptômes de plus de 50 % des patients seront maîtrisés convenablement.
Dans le cas contraire, la prochaine étape consiste à adjoindre de l’omalizumab, un anticorps dirigé contre l’IgE, à l’antihistaminique. Une étude a révélé que l’omalizumab s’était montré extrêmement efficace pour soulager le prurit, éliminer l’angio-œdème et faire disparaître les lésions5. En outre, il a été bien toléré et a provoqué peu d’effets indésirables graves.
Si les symptômes ne sont toujours pas maîtrisés, d’autres agents peuvent convenir, la cyclosporine étant en tête de liste dans les lignes directrices actuelles. Elle en a évincé les antagonistes des récepteurs H2 de l’histamine et les antagonistes des récepteurs de leucotriènes en raison de la faible qualité des données probantes appuyant ces produits. Les auteurs des lignes directrices reconnaissent l’efficacité des corticostéroïdes, mais ils concluent que les avantages de la cyclosporine l’emportent sur les risques qu’elle comporte tout en mettant en garde contre ses effets indésirables possibles.
Dans leur survol des traitements pour enfants, les auteurs des lignes directrices insistent sur l’importance de privilégier les antihistaminiques de deuxième génération comme la cétirizine, la desloratadine, la fexofénadine, la lévocétirizine, la rupatadine, la bilastine et la loratadine plutôt que les antihistaminiques de première génération compte tenu de leur bilan plus favorable en matière d’innocuité.
Résumé
L’urticaire est une maladie répandue qui se manifeste par des papules ortiées prurigineuses et qui s’accompagne souvent d’un angio-œdème. Elle ne menace pas le pronostic vital et risque peu de provoquer des complications majeures, mais elle nuit considérablement à la qualité de vie. Dans la majorité des cas, il est facile de poser un diagnostic à l’aide d’une anamnèse soignée et en écartant toute atteinte générale. Les analyses de laboratoire, les tests d’allergie et les biopsies ne sont pas systématiquement utilisés chez les patients, sauf s’ils affichent des symptômes alarmants qui pourraient laisser soupçonner une autre maladie. Les antihistaminiques sont la pierre angulaire du traitement pharmacologique de l’urticaire, ce qui est logique compte tenu des caractéristiques physiopathologiques de cette maladie, notamment la dégranulation mastocytaire et la libération d’histamine. Dans les cas d’urticaire chronique, qui est généralement une affection idiopathique, d’autres mesures peuvent se révéler nécessaires pour bien maîtriser les symptômes. Les médecins de première ligne peuvent se charger du bilan à visée diagnostique et du traitement de première intention. L’objectif du traitement est simplement d’atténuer les symptômes afin d’améliorer la qualité de vie des patients.
L’urticaire : le point de vue d’un allergologue
Jason K. Lee, M.D., FRCPC, FAAAAI, FACAAI
Immunologie et allergologie cliniques, Médecine interne
Toronto Allergy and Asthma Clinic
Toronto (Ontario)
1. L’urticaire doit-elle être vue comme une maladie allergique ou dermatologique?
Pour faire court, disons les deux. L’urticaire peut être la manifestation dermatologique d’une réaction d’hypersensibilité de type I selon la classification de Gell et Coombs, qui relève d’un processus allergique. Cela dit, ces manifestations sont, par définition, surtout le fait des mastocytes cutanés bien différenciés qui se distinguent des mastocytes du tube digestif et des autres viscères. Maintenant que l’on en sait plus sur l’UCS et son phénomène auto-immun de type I ou II sous-jacent (l’anti-IgG ciblant les récepteurs membranaires RFcƐI ou les IgE vs un allergène autologue), elle témoigne simplement de la dégranulation des mastocytes, peu importe l’élément déclencheur. En fait, la forme la plus répandue d’urticaire chronique inductible (UCIND) est déclenchée par les barorécepteurs sensibles à la pression exercée sur les mastocytes. Bien que certaines maladies atopiques (p. ex., l’eczéma atopique et la rhinite allergique) et l’UCIND aient des traits physiopathologiques communs, cette dernière est placée sous la médiation d’une population différente de mastocytes. Or les mastocytes sont des différenciateurs d’organes cibles. On a émis l’hypothèse récemment que l’UCS est une autre maladie inflammatoire de type II en raison de la prévalence d’un phénomène auto-immun comme facteur causal.
2. Dans quelles circonstances est-il bon d’orienter un patient atteint d’urticaire vers un spécialiste?
Normalement, il n’est pas nécessaire de consulter un spécialiste pour poser un diagnostic ni pour amorcer un traitement. Dans la plupart des cas, il est en effet possible de bien maîtriser les symptômes en prenant des antihistaminiques de deuxième génération et en évitant les éléments déclencheurs lorsqu’ils sont connus. Contrairement à la croyance populaire, l’UCS n’est pas provoquée par des allergies alimentaires ni par des allergies à des substances inhalées et le risque de complications graves est faible. Il convient de consulter un spécialiste lorsque le patient ne parvient pas à retrouver une bonne qualité de vie même en quadruplant sa dose d’antihistaminiques. Tout patient ayant besoin d’omalizumab ou de cyclosporine doit être adressé à un spécialiste expérimenté dans l’utilisation d’agents biologiques ou d’immunosuppresseurs cytotoxiques exigeant une certaine surveillance.
3. Si les patients ne répondent pas au traitement de première ou de deuxième intention contre l’urticaire, quel spécialiste vaudrait-il mieux consulter? Un dermatologue? Un allergologue?
L’omalizumab, un anticorps monoclonal anti-IgE, s’est montré efficace dans les cas de réponse insatisfaisante aux antihistaminiques. Bien que l’omalizumab soit généralement bien toléré, un clinicien rompu à l’utilisation de ce médicament, qui doit être reconstitué avant d’être injecté par voie sous-cutanée, est susceptible d’utiliser ce produit de façon plus assurée. Dans les cas réfractaires aux doses élevées d’antihistaminiques, il peut être indiqué de dresser un bilan complet à la recherche d’un autre diagnostic possible. L’orientation des patients vers un dermatologue ou un allergologue est tout à fait valable à condition que ces spécialistes aient de l’expérience avec les immunosuppresseurs cytotoxiques exigeant une certaine surveillance, comme la cyclosporine, ou que les agents biologiques n’aient plus de secrets pour eux. Par ailleurs, il est rare que les patients ne répondent pas à l’omalizumab ou à la cyclosporine, et il peut être utile de s’adjoindre l’aide d’un spécialiste qui connaît bien les traitements d’appoint.
Diapositives Additionnelles
Références
1. BERNSTEIN, J.A., D.M. Lang, D.A. Khan, et al. « The diagnosis and management of acute and chronic urticaria: 2014 update », J Allergy Clin Immunol, vol. 133, 2014, p. 1270-1277.
2. SCHAEFER, P. « Acute and Chronic Urticaria: Evaluation and Treatment », Am Fam Physician, vol. 5, 2017, p. 717-724.
3. JAIN, S. « Pathogenesis of chronic urticaria: an overview », Dermatol Res Pract, vol. 2014, 2014:674709.
4. ZUBERBIER, T., W. Aberer, R. Asero, et al. « The EAACI/GA(2)LEN/EDF/WAO guideline for the definition, classification, diagnosis and management of urticaria », Allergy, vol. 73, 2018, p. 1393-1414.
5. MAURER, M., K. Rosen, H.J. Hsieh, et al. « Omalizumab for the treatment of chronic idiopathic or spontaneous urticaria », N Engl J Med, vol. 368, 2013, p. 924-935.
Chapitre 1 : L’urticaire
L’urticaire se caractérise par des papules ortiées prurigineuses qui se forment généralement en peu de temps et qui s’accompagnent dans la moitié des cas environ d’un angio-œdème parfois douloureux. Ces papules sont des lésions saillantes, de couleur pâle, qui convergent souvent pour former de grands placards sur fond érythémateux et qui peuvent apparaître pratiquement partout sur le corps et à tout âge.
Selon les estimations, la prévalence à vie de l’urticaire se chiffrerait à 20 %. Elle se classe en deux grandes catégories en fonction de sa durée : 1) l’urticaire chronique, qui afflige surtout des adultes d’âge moyen ou plus âgés avec une prévalence de 0,5 à 1,0 %, dure plus de six semaines et 2) l’urticaire aiguë, une affection éphémère qui atteint surtout les enfants. Si l’urticaire aiguë est plus susceptible d’être provoquée par divers éléments déclencheurs, l’urticaire chronique est quant à elle généralement de nature idiopathique, sans facteurs déclenchants connus ou systématiques.
Afficher la revue