Revue d’experts
Les IPP et le RGO : les besoins restant à satisfaire
Chapitre 3 : LE RGO : L’ère des IPP
Brian Bressler, M. D., M. S., FRCPC
Professeur adjoint d’enseignement clinique en médecine
Division de gastroentérologie
Université de Colombie-Britannique
Vancouver (Colombie-Britannique)
Les inhibiteurs de la pompe à protons (IPP) ont supplanté les options thérapeutiques utilisées précédemment dans le traitement du reflux gastro-œsophagien (RGO) parce qu’ils permettent d’obtenir une meilleure maîtrise de la sécrétion d’acide gastrique, une caractéristique physiopathologique fondamentale du RGO. Bien que les IPP soient assortis de taux de guérison élevés dans les cas d’œsophagite, il ne fait toutefois de doute pour personne que ces médicaments ne permettent pas d’obtenir un soulagement complet, ou à tout le moins suffisant,des symptômes chez une forte proportion de patients. D’autres stratégies sont appliquées pour mieux maîtriser les symptômes nuisant à la qualité de vie des patients : l’utilisation d’IPP à doses élevées ou à administration biquotidienne, le recours à de nouvelles méthodes de libération visant à accroître l’effet pharmacologique des IPP durant les intervalles posologiques et l’ajout de traitements adjuvants, y compris la correction des habitudes de vie, pour amplifier l’activité des IPP. Les chercheurs se penchent actuellement sur d’autres avenues pharmacologiques hormis la suppression de la sécrétion d’acide gastrique, mais leurs travaux n’ont pas encore abouti à la création de solutions de rechange prêtes pour le marché. Pour que les cliniciens en viennent à envisager d’avoir recours à des stratégies axées sur l’amélioration de la qualité de vie, ils doivent d’abord prendre conscience du nombre élevé de patients qui suivent des traitements classiques au moyen d’IPP et qui sont insatisfaits des résultats obtenus.
Données épidémiologiques
Le reflux transitoire du contenu gastrique dans l’œsophage est un phénomène physiologique normal et fréquent1. Même s’ils sont majoritairement asymptomatiques, ces accès peuvent se traduire par des brûlures d’estomac épisodiques chez des personnes autrement en santé. Ces brûlures d’estomac épisodiques se soldent par un diagnostic empirique de reflux gastro-œsophagien (RGO) quand leur fréquence, leur chronicité et l’ampleur du fardeau imposé par les symptômes le justifient. Au Canada, environ 17 % des adultes sont aux prises avec des symptômes de RGO d’intensité modérée ou élevée au moins une fois par semaine, soit un pourcentage qui correspond à celui observé ailleurs en Amérique du Nord et en Europe2.
Les chercheurs constatent maintenant de plus en plus que le RGO non érosif, le RGO accompagné d’une œsophagite et l’œsophage de Barrett sont des phénotypes indépendants, quoiqu’apparentés, ayant chacun une histoire naturelle qui lui est propre
Les symptômes du RGO nuisent considérablement à la qualité de vie, qu’ils soient associés ou non à une œsophagite3, 4, une manifestation qui n’est pas essentielle pour poser un diagnostic de RGO5.Si les chercheurs ont longtemps cru que le RGO non érosif était un des premiers stades ou une forme légère du RGO, ils constatent maintenant de plus en plus que le RGO non érosif, le RGO accompagné d’une œsophagite et l’œsophage de Barrett, qui se caractérise par une métaplasie de l’épithélium pavimenteux, sont des phénotypes indépendants, quoiqu’apparentés, ayant chacun une histoire naturelle qui lui est propre6. Selon les estimations, l’endoscopie ne révèle aucune œsophagite chez de 50 à 85 % des patients atteints de RGO7. Le RGO non érosif évolue vers l’œsophagite chez seulement 10 % environ des patients souffrant de cette affection, qui font l’objet d’un long suivi5. Le processus physiopathologique des brûlures d’estomac fonctionnelles, c’est-à-dire des brûlures d’estomac non accompagnées de lésions ou d’anomalies après exposition à de l’acide gastrique dans le cadre d’étude sur le pH, n’est toujours pas élucidé et pourrait comprendre plusieurs sous-composantes, dont certaines se caractérisent par des anomalies de la motilité8. D’autres observations, par exemple les différences recensées au chapitre des facteurs de risque dominants, portent à croire que le RGO non érosif et l’œsophagite érosive, deux entités indépendantes pourraient pourtant être apparentées. Si certains facteurs de risque répertoriés sont commun à ces deux entités, il n’en demeure pas moins qu’un poids corporel élevé et la présence d’une hernie hiatale sont plus étroitement liés à l’œsophagite, tandis que les troubles psychologiques concomitants et les symptômes extraœsophagiens sont plus répandus chez les patients aux prises avec un RGO non érosif9.En outre, ces derniers réagissent moins favorablement aux traitements par des inhibiteurs de la pompe à protons (IPP)9. Il est ressorti d’une étude que la proportion de patients réfractaires aux IPP était presque trois fois plus élevée chez les patients atteints de RGO non érosif que chez ceux présentant une œsophagite (16,7 % vs 6 %)10. La pratique courante veut que l’on offre un traitement au patient sans d’abord chercher à savoir s’il souffre de RGO non érosif ou d’une œsophagite. Selon les lignes directrices canadiennes, il n’est pas nécessaire de procéder à un examen endoscopique, sauf si le patient présente des symptômes alarmants, tels qu’une perte de poids involontaire, des signes de sang dans le tube digestif ou une anémie inexpliquée ou s’il s’agit d’écarter la possibilité d’un œsophage de Barrett5. L’endoscopie et les autres méthodes d’examen à visée diagnostique, comme la surveillance du pH œsophagien, peuvent aussi convenir aux patients manifestant des symptômes atypiques (par ex., de la dysphagie, des douleurs à la poitrine ou des vomissements). On ne s’explique pas encore tout à fait ce qui a pu provoquer la hausse de la prévalence du RGO observée au cours des vingt dernières années11. Elle pourrait être imputable à de nombreux facteurs, tels que l’incidence de plus en plus élevée d’obésité, un facteur de risque de RGO12.Indépendamment du fait que la prévalence croissante du RGO puisse être associée à la multiplication des cas d’œsophage de Barrett et d’adénocarcinome de l’œsophage13, le RGO peut en lui-même être considéré comme une maladie grave et sa prise en charge doit viser la maîtrise totale de ses symptômes. Des données fiables sont venues confirmer que le RGO génère des coûts directs et indirects substantiels pour le système de soins de santé14. En outre, s’ils ne sont pas maîtrisés suffisamment, voire pas du tout, les symptômes du RGO peuvent non seulement perturber de nombreux aspects de la qualité de vie, tels que la perception globale de l’état de santé général, mais ils peuvent aussi bouleverser les habitudes alimentaires, troubler le sommeil et réduire la productivité15, 16.
Le processus physiopathologique lié à la sécrétion d’acide gastrique
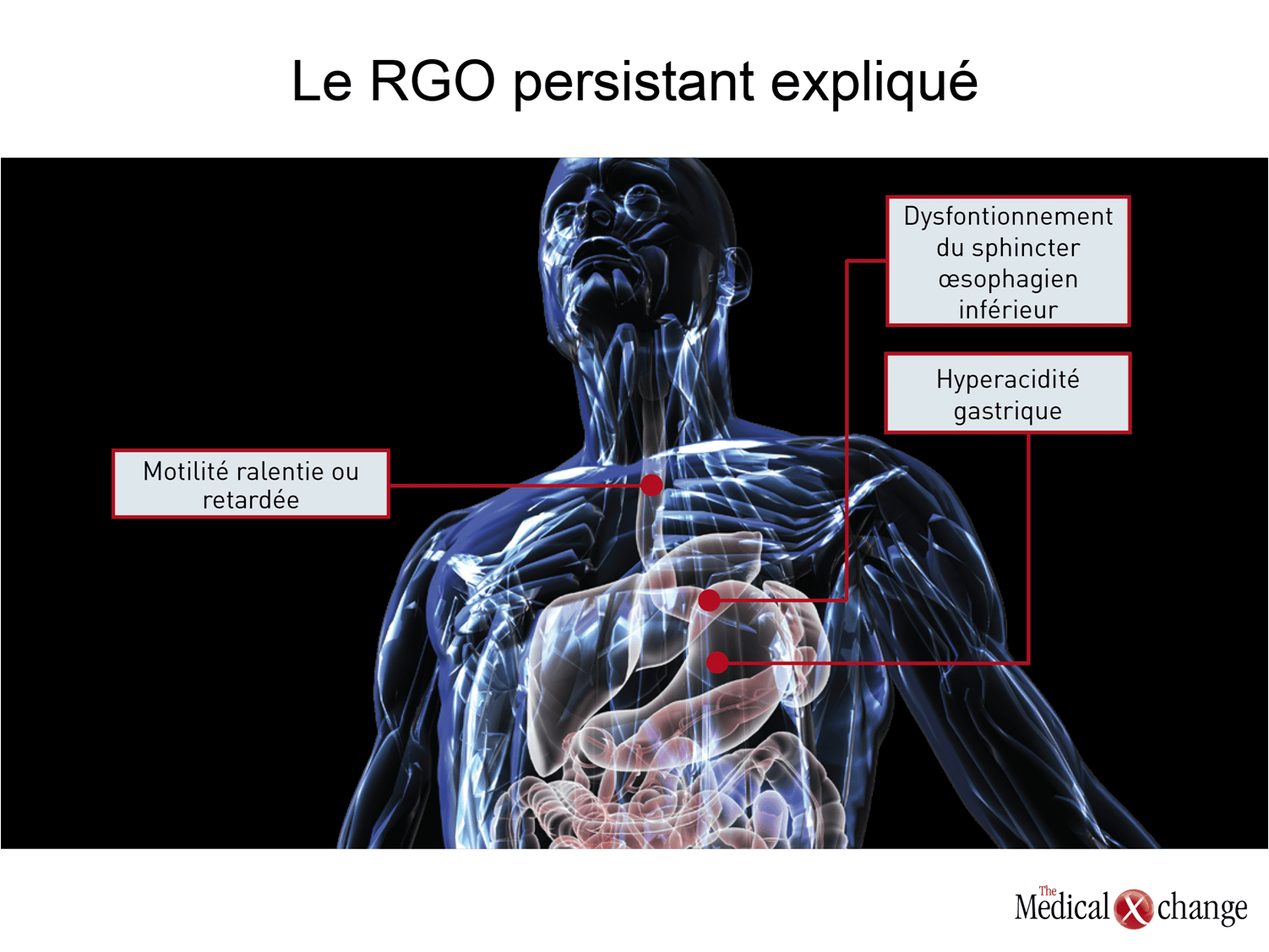
Bien que les chercheurs aient fait le rapprochement entre les symptômes d’une part et l’ampleur et la durée du reflux du contenu acide de l’estomac d’autre part17, il semble aussi y avoir une grande variation pour ce qui est du seuil auquel les symptômes sont déclenchés, que celui-ci soit établi d’après le pH ou la durée du reflux18.Lorsque les IPP ont été lancés sur le marché, ils ont supplanté les antagonistes des récepteurs H2 parce qu’ils permettaient d’obtenir une inhibition de la sécrétion d’acide gastrique à la fois plus marquée et de plus longue durée19, leur action s’exerçant sur la voie finale de la production d’acide gastrique par les cellules pariétales. L’existence d’une relation directe entre la suppression de la sécrétion d’acide gastrique, l’élimination des symptômes et la guérison de l’œsophagite présente un grand intérêt en pharmacologie et en chirurgie lorsqu’il s’agit de traiter les cas de RGO20. Les IPP exercent leur action en se liant de manière irréversible aux pompes à protons produites par les cellules pariétales, ce qui entrave l’échange d’hydrogène et de potassium qui est essentiel à la sécrétion d’acide gastrique21. Grâce à cette irréversibilité, la sécrétion d’acide gastrique n’est rétablie qu’une fois que de nouvelles pompes à protons sont synthétisées, leur formation étant stimulée par l’ingestion d’un repas22. Comme la demi-vie sérique des IPP n’est que de deux à trois heures21, la liaison de ces agents aux pompes à protons et l’inhibition de ces dernières qui en découle sont relativement brèves. Certes, l’administration de doses élevées d’IPP permet à ces agents d’inhiber un plus grand nombre de pompes à protons existantes, mais l’amélioration obtenue reste minime23. La suppression de la sécrétion d’acide gastrique se poursuit en raison de l’irréversibilité des liaisons, mais l’effet obtenu s’amenuise au fur et à mesure que de nouvelles pompes à protons sont synthétisées21. La suppression de la production d’acide gastrique au moyen des IPP vise à rehausser le pH du contenu gastrique refluant dans l’œsophage afin de réduire le risque de lésion et de raréfier les symptômes imputables à l’acidité. Une autre stratégie consiste à renforcer la barrière qui empêche le contenu de l’estomac de remonter dans l’œsophage. C’est la raison d’être de la fundoplication et la base logique des nombreuses autres interventions endoscopiques, la plupart d’entre elles n’ayant toutefois pas encore fait preuve de bienfaits évidents et durables24. Les chercheurs se sont employés à créer des agents pharmacologiques permettant de renforcer le sphincter œsophagien inférieur (SOI), le principal obstacle physiologique empêchant le reflux, comme solution de rechange à la suppression de la sécrétion d’acide gastrique25. Ces tentatives, tout comme celles qui visaient à trouver de nouveaux moyens pharmacologiques pour maîtriser la sécrétion d’acide gastrique, n’ont toutefois pas encore abouti à la conception de traitements sûrs et efficaces (Fig. 1).
Les besoins restant à satisfaire en matière de traitement du RGO
L’amélioration du traitement du RGO s’impose, les doses classiques d’IPP ne permettant pas à un pourcentage considérable de patients d’obtenir un soulagement satisfaisant de leurs symptômes
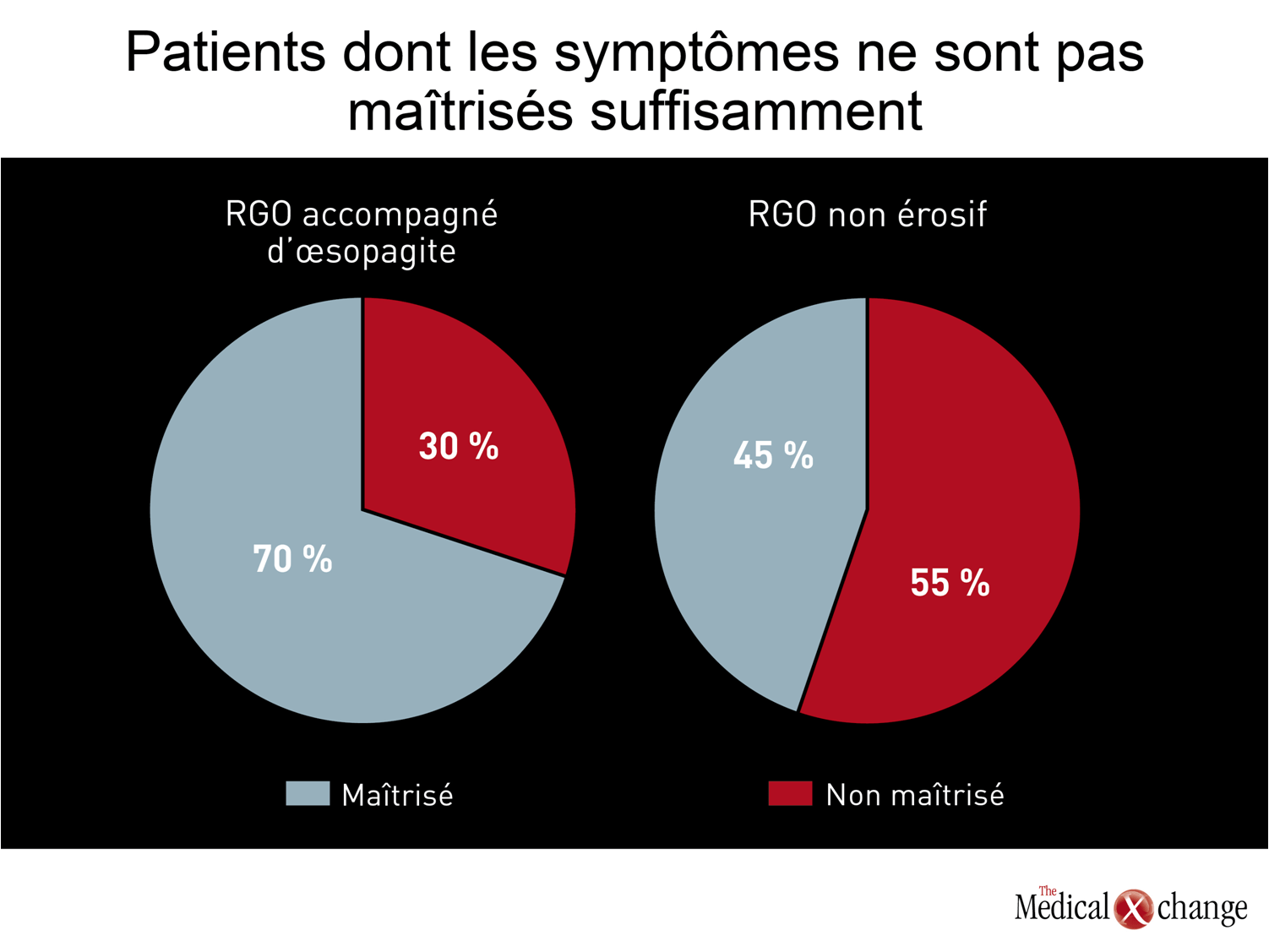
L’amélioration du traitement du RGO s’impose, les doses types d’IPP ne permettant pas à un pourcentage considérable de patients d’obtenir un soulagement satisfaisant de leurs symptômes. De 20 à 30 % des patients atteints d’une œsophagite visible à l’endoscopie continuent d’éprouver des symptômes même après que leurs lésions se soient cicatrisées26. Moins de 50 % des patients aux prises avec un RGO non érosif voient leurs symptômes disparaître complètement grâce aux doses types d’IPP (Fig. 2).7.Le pourcentage de patients qui parviennent à éliminer complètement leurs symptômes nocturnes au moyen de doses types d’IPP est encore plus faible, que le RGO soit érosif ou non27. Au cours d’un sondage mené aux États-Unis, 80 % de tous les patients traités par des IPP ont affirmé qu’ils avaient ressenti des symptômes dans les 30 jours précédents28. De ce pourcentage, 22 % prenaient des IPP deux fois par jour et près de la moitié prenaient un autre agent en plus, soit un antagoniste des récepteurs H2 ou un antiacide, par exemple. Même si la disparition complète et rapide des symptômes est plus fréquente chez les patients atteints d’œsophagite, les médecins traitants ignorent généralement s’il y a présence ou non d’inflammation. Il reste que le traitement doit aussi viser à soulager les symptômes, que les patients soient atteints d’œsophagite ou non, puisque leur persistance se traduit par une altération de la qualité de vie comparable à celle que subissent les patients ayant survécu à un accident coronarien29. Chez les patients ayant qualifié leurs symptômes d’incommodants, le RGO donne lieu à des augmentations considérables de l’absentéisme, à une diminution de la productivité au travail et à une hausse de l’utilisation des services de soins de santé30. Quand l’endoscopie révèle la présence d’une œsophagite, la guérison de cette dernière devient alors un objectif majeur. S’il n’est pas traité, le RGO risque d’évoluer vers l’œsophage de Barrett et l’adénocarcinome de l’œsophage31. Quand, à l’inverse, l’endoscopie ne révèle aucune lésion, le patient peut se sentir rassuré, mais ses symptômes de RGO ne doivent pas être pris à la légère s’ils l’empêchent de vaquer normalement à ses activités quotidiennes. Il se peut que l’efficacité supérieure des IPP comparativement à celle des options thérapeutiques utilisées antérieurement contre le RGO ait laissé dans l’ombre la proportion importante de patients qui n’obtiennent pas un soulagement suffisant de leurs symptômes avec ces agents. Or les chercheurs cliniciens se penchent de plus en plus sur cette lacune. Il leur faudra également chercher à mieux comprendre les causes du reflux gastro-œsophagien fonctionnel et à se faire une idée exacte des traitements susceptibles d’être efficaces contre cette affection. D’ordinaire, les IPP se montrent inefficaces chez les patients ayant reçu un tel diagnostic8, celui-ci pouvant englober un large éventail de troubles, y compris ceux découlant de problèmes de motilité ou des conséquences de troubles de l’humeur psychogènes.
Les prochaines étapes du traitement du RGO
Quiconque veut prendre en charge les patients traités à l’aide d’IPP qui n’obtiennent pas un soulagement convenable de leurs symptômes de RGO doit absolument tenir compte de la fidélité au traitement et des autres causes possibles de douleur ou de malaise, l’angor n’étant pas la moindre d’entre elles. Cela dit, chez les patients autrement en santé et fidèles à leur traitement, il se peut que le problème provienne tout simplement d’une maîtrise insuffisante de la sécrétion d’acide gastrique. La persistance des symptômes chez certains patients seulement atteints de RGO traité au moyen de doses types d’IPP, mais pas tous, pourrait s’expliquer par des différences de sensibilité de la muqueuse œsophagienne au contact de l’acide. Même s’il y a effectivement une corrélation entre la survenue des symptômes et l’ampleur de l’exposition au contenu acide de l’estomac chez les patients aux prises avec un RGO non érosif, comme c’est le cas de ceux atteints d’œsophagite, force est de constater que le seuil de sensibilité interindividuel varie32. C’est pourquoi la recherche d’une meilleure maîtrise des symptômes est toujours restée essentiellement axée sur l’amélioration de la maîtrise de la sécrétion d’acide gastrique. Contrairement à l’administration de doses élevées d’IPP qui, somme toute, ne permet pas de maîtriser beaucoup mieux la sécrétion d’acide gastrique33, les schémas posologiques biquotidiens permettent de régler le problème de la formation de nouvelles pompes à protons et de mieux maîtriser les symptômes, y compris ceux se manifestant la nuit34. En revanche, ils peuvent miner la fidélité au traitement des patients, notamment en raison de l’importance de synchroniser l’administration des médicaments avec la formation des pompes stimulée par les repas.
Une autre solution en théorie fort attrayante consiste à prolonger l’effet antisécrétoire des IPP administrés une fois par jour
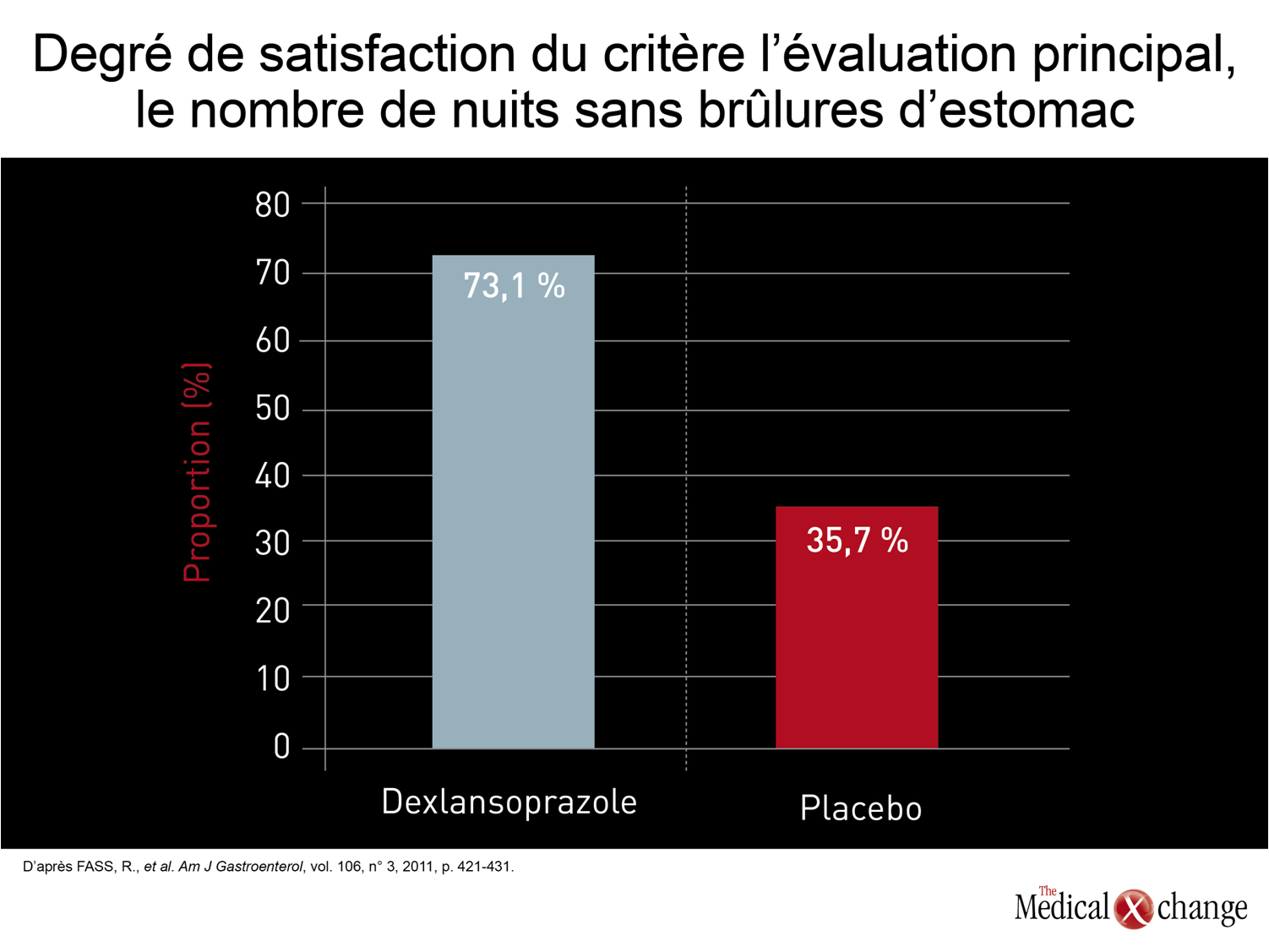
Une autre solution en théorie fort attrayante consiste à augmenter la durée de l’effet des IPP administrés une fois par jour en prolongeant leur activité antisécrétoire. Plusieurs IPP possédant des caractéristiques pharmacocinétiques uniques ont été étudiés dans le cadre d’essais cliniques. L’un d’eux est le dexlansoprazole, qui est maintenant homologué au Canada. Le dexlansoprazole, un IPP doté d’une structure apparentée à celle du lansoprazole35, mais d’une activité plus forte, est présenté en capsules renfermant un mélange de deux types de granules gastrorésistantes qui permettent d’obtenir deux pics de concentration distincts36. Le premier se produit au bout d’une ou deux heures après l’administration du médicament, comme c’est le cas avec les autres IPP, et le second, de trois à quatre heures plus tard, ce qui lui permet d’agir plus longtemps, pendant la formation de nouvelles pompes à protons. Si l’homologation du dexlansoprazole reposait sur des essais classiques réalisés à double insu et avec contrôle placebo visant à démontrer l’efficacité et l’innocuité de cet agent37, des études plus récentes ont porté sur son utilisation dans le traitement d’affections contre lesquelles les autres IPP se sont révélés moins efficaces, notamment le RGO nocturne. Au cours de la toute dernière étude, 305 patients souffrant de brûlures d’estomac durant la nuit ont été répartis au hasard de manière à recevoir 30 mg de dexlansoprazole ou un placebo38. Or non seulement le dexlansoprazole s’est-il montré très efficace pour ce qui est du critère d’évaluation principal de cette étude (nombre de nuits sans brûlures d’estomac; 73,1 % vs 35,7 %; p < 0,001) (Fig. 3), mais il a aussi été relié à des améliorations significatives de la qualité du sommeil et de la productivité au travail. Les chercheurs ont essayé d’autres modes de libération semblables avec le tentaprazole et un promédicament, l’oméprazole, dans l’espoir d’améliorer les paramètres pharmacocinétiques des IPP39, 40. Ces études ont confirmé la faisabilité de cette ligne de conduite, ce qui est encourageant compte tenu du nombre restreint de solutions de rechange qui existent. Bien que d’autres axes pharmacologiques aient déjà semblé prometteurs, tels que les inhibiteurs potassiques compétitifs de la production d’acide gastrique et les inhibiteurs du relâchement transitoire du sphincter œsophagien inférieur (SOI), les travaux en ce sens ont presque tous été abandonnés pour cause d’effets indésirables inattendus. Ces deux théories étaient fondées sur la réduction de la quantité d’acide atteignant la partie basse de l’œsophage. Or les tentatives visant à bonifier les caractéristiques pharmacocinétiques des IPP semblent pour l’heure, la meilleure avenue pharmacologique à explorer pour améliorer le traitement du RGO.
Conclusion
Il se peut que l’efficacité supérieure des IPP comparativement à celle des options thérapeutiques utilisées précédemment contre le RGO et d’autres troubles gastro-intestinaux liés à la production d’acide gastrique ait laissé dans l’ombre la proportion importante de patients qui n’obtiennent pas un soulagement suffisant de leurs symptômes avec des doses types de ces agents. Cela est en train de changer. Si les IPP permettent d’obtenir des taux élevés de guérison de l’œsophagite, il n’en demeure pas moins que 30 % environ des patients présentant de l’inflammation et un pourcentage encore plus élevé de patients exempts d’œsophagite continuent d’être incommodés par des symptômes. Par ailleurs, c’est la nuit que la maîtrise des symptômes est la plus déficiente. Même si l’augmentation des prises quotidiennes de médicament peut être une solution pour une certaine proportion de patients, la modification des paramètres pharmacocinétiques visant à prolonger la biodisponibilité du principe actif aux fins de liaison à la pompe à proton en est certes une autre. Il est à prévoir que toute tentative de repérer les patients aux prises avec des symptômes persistants et leur traitement au moyen de méthodes de traitement différentes pourraient être récompensés par une amélioration considérable de la qualité de vie et du bien-être de ces patients.
Références
- ORLANDO, R. C. « The pathogenesis of gastroesophageal reflux disease: the relationship between epithelial defense, dysmotility, and acid exposure », Am J Gastroenterol, vol. 92 (suppl. 4), 1997, p. 3S-5S; discussion S-7S.
- TOUGAS, G., Y. Chen, P. Hwang, M. M. Liu et A. Eggleston. « Prevalence and impact of upper gastrointestinal symptoms in the Canadian population: findings from the DIGEST study. Domestic/International Gastroenterology Surveillance Study », Am J Gastroenterol, vol. 94, n° 10, 1999, p. 2845-2854.
- REVICKI, D. A., M. Wood, P. N. Maton et S. Sorensen. « The impact of gastroesophageal reflux disease on health-related quality of life », Am J Med, vol. 104, n° 3, 1998, p. 252-258.
- EL-DIKA, S., G. H. Guyatt, D. Armstrong, et al. « The impact of illness in patients with moderate to severe gastro-esophageal reflux disease », BMC Gastroenterol, vol. 5, 2005, p. 23.
- ARMSTRONG, D., J. K. Marshall, N. Chiba, et al. « Canadian Consensus Conference on the management of gastroesophageal reflux disease in adults – update 2004 », Can J Gastroenterol, vol. 19, n° 1, 2005, p. 15-35.
- FASS, R. « Non-erosive reflux disease (NERD) and erosive esophagitis–a spectrum of disease or special entities? », Z Gastroenterol, vol. 45, n° 11, 2007, p. 1156-1163.
- EL-SERAG, H. B. « Epidemiology of non-erosive reflux disease », Digestion, vol. 78 (suppl. 1), 2008, p. 6-10.
- FASS, R. et G. Tougas. « Functional heartburn: the stimulus, the pain, and the brain », Gut, vol. 51, n° 6, 2002, p. 885-892.
- DEAN, B. B., A. D. Gano, fils, K. Knight, J. J. Ofman et R. Fass. « Effectiveness of proton pump inhibitors in nonerosive reflux disease », Clin Gastroenterol Hepatol, vol. 2, n° 8, 2004, p. 656-664.
- LEE, E. S., N. Kim, S. H. Lee, et al. « Comparison of risk factors and clinical responses to proton pump inhibitors in patients with erosive oesophagitis and non-erosive reflux disease », Aliment Pharmacol Ther, vol. 30, n° 2, 2009, p. 154-164.
- EL-SERAG, H. B. « Time trends of gastroesophageal reflux disease: a systematic review », Clin Gastroenterol Hepatol, vol. 5, n° 1, 2007, p. 17-26.
- SONNENBERG, A. « Effects of environment and lifestyle on gastroesophageal reflux disease », Dig Dis, vol. 29, n° 2, 201, p. 229-234.
- RYAN, A. M., M. Duong, L. Healy, et al. « Obesity, metabolic syndrome and esophageal adenocarcinoma: Epidemiology, etiology and new targets », Cancer Epidemiol, 2011.
- FEDORAK, R. N., S. Veldhuyzen van Zanten et R. Bridges. « Canadian Digestive Health Foundation Public Impact Series: gastroesophageal reflux disease in Canada: incidence, prevalence, and direct and indirect economic impact », Can J Gastroenterol, vol. 24, n° 7, 2010, p. 431-434.
- GISBERT, J. P., A. Cooper, D. Karagiannis, et al. « Impact of gastroesophageal reflux disease on patients’ daily lives: a European observational study in the primary care setting », Health Qual Life Outcomes, vol. 7, 2009, p. 60.
- LIKER, H. R., P. Ducrotte et P. Malfertheiner. « Unmet medical needs among patients with gastroesophageal reflux disease: a foundation for improving management in primary care », Dig Dis, vol. 27, n° 1, 2009, p. 62-67.
- WANG, C. et R. H. Hunt. « Precise role of acid in non-erosive reflux disease », Digestion, vol. 78 (suppl. 1), 2008, p. 31-41.
- SMITH, J. L., A. R. Opekun, E. Larkai et D. Y. Graham. « Sensitivity of the esophageal mucosa to pH in gastroesophageal reflux disease », Gastroenterology, vol. 96, n° 3, 1989, p. 683-689.
- KATZ, P. O. et D. A. Johnson. « Control of Intragastric pH and Its Relationship to Gastroesophageal Reflux Disease Outcomes », J Clin Gastroenterol, 2011.
- BELL, N. J., D. Burget, C. W. Howden, J. Wilkinson et R. H. Hunt. « Appropriate acid suppression for the management of gastro-oesophageal reflux disease », Digestion, vol. 51 (suppl. 1), 1992, p. 59-67.
- SACHS, G., J. M. Shin et C. W. Howden. « Review article: the clinical pharmacology of proton pump inhibitors », Aliment Pharmacol Ther, vol. 23 (suppl. 2), 2006, p. 2-8.
- SAVARINO, V., F. Di Mario et C. Scarpignato. « Proton pump inhibitors in GORD An overview of their pharmacology, efficacy and safety », Pharmacol Res, vol. 59, n° 3, 2009, p. 135-153.
- ORLANDO, R. C., S. Liu et M. Illueca. « Relationship between esomeprazole dose and timing to heartburn resolution in selected patients with gastroesophageal reflux disease », Clin Exp Gastroenterol, vol. 3, 2010, p. 117-125.
- CHEN, D., C. Barber, P. McLoughlin, P. Thavaneswaran, G. G. Jamieson et G. J. Maddern. « Systematic review of endoscopic treatments for gastro-oesophageal reflux disease », Br J Surg, vol. 96, n° 2, 2009, p. 128-136.
- BOECKXSTAENS, G. E., H. Beaumont, V. Mertens, et al. « Effects of lesogaberan on reflux and lower esophageal sphincter function in patients with gastroesophageal reflux disease », Gastroenterology, vol. 139, n° 2, 2010, p. 409-417.
- YUAN, Y. et R. H. Hunt. « Evolving issues in the management of reflux disease? », Curr Opin Gastroenterol, vol. 25, n° 4, 2009, p. 342-351.
- TYTGAT, G. N. « Are there unmet needs in acid suppression? », Best Pract Res Clin Gastroenterol, vol. 18 (suppl. 1), 2004, p. 67-72.
- CHEY, W. D., R. R. Mody et E. Izat. « Patient and physician satisfaction with proton pump inhibitors (PPIs): are there opportunities for improvement? », Dig Dis Sci, vol. 55, n° 12, 2010, p. 3415-3422.
- KULIG, M., A. Leodolter, M. Vieth, et al. « Quality of life in relation to symptoms in patients with gastro-oesophageal reflux disease– an analysis based on the ProGERD initiative », Aliment Pharmacol Ther, vol. 18, n° 8, 2003, p. 767-776.
- TOGHANIAN S., P. Wahlqvist, D. A. Johnson, S. C. Bolge et B. Liljas. « The burden of disrupting gastro-oesophageal reflux disease: a database study in US and European cohorts », Clin Drug Investig, vol. 30, n° 3, 2010, p. 167-178.
- GILBERT, E. W., R. A. Luna, V. L. Harrison et J. G. Hunter. « Barrett’s esophagus: a review of the literature », J Gastrointest Surg, vol. 15, n° 5, 2011, p. 708-718.
- CHUA, Y. C. et Q. Aziz. « Perception of gastro-oesophageal reflux », Best Pract Res Clin Gastroenterol, vol. 24, n° 6, 2010, p. 883-891.
- GURSOY, O., D. Memis et N. Sut. « Effect of proton pump inhibitors on gastric juice volume, gastric pH and gastric intramucosal pH in critically ill patients : a randomized, double-blind, placebo-controlled study », Clin Drug Investig, vol. 28, n° 12, 2008, p. 777-782.
- KATZ, P. O., J. G. Hatlebakk et D. O. Castell. « Gastric acidity and acid breakthrough with twice-daily omeprazole or lansoprazole », Aliment Pharmacol Ther, vol. 14, n° 6, 2000, p. 709-714.
- HERSHCOVICI, T., L. K. Jha et R. Fass. « Dexlansoprazole MR – A review », Ann Med, vol. 43, n° 5, 2011, p. 366-374.
- EMERSON, C. R. et N. Marzella. « Dexlansoprazole: A proton pump inhibitor with a dual delayed-release system », Clin Ther, vol. 32, n° 9, 2010, p. 1578-1596.
- SHARMA, P., N. J. Shaheen, M. C. Perez, et al. « Clinical trials: healing of erosive oesophagitis with dexlansoprazole MR, a proton pump inhibitor with a novel dual delayed-release formulation–results from two randomized controlled studies », Aliment Pharmacol Ther, vol. 29, n° 7, 2009, p. 731-741.
- FASS, R., D. A. Johnson, W. C. Orr, et al. « The effect of dexlansoprazole MR on nocturnal heartburn and GERD-related sleep disturbances in patients with symptomatic GERD », Am J Gastroenterol, vol. 106, n° 3, 2011, p. 421-431.
- HUNT, R. H., D. Armstrong, M. Yaghoobi, et al. « Predictable prolonged suppression of gastric acidity with a novel proton pump inhibitor, AGN 201904-Z », Aliment Pharmacol Ther, vol. 28, n° 2, 2008, p. 187-199.
- HUNT, R. H., D. Armstrong, M. Yaghoobi et C. James. « The pharmacodynamics and pharmacokinetics of S-tenatoprazole-Na 30 mg, 60 mg and 90 mg vs. esomeprazole 40 mg in healthy male subjects », Aliment Pharmacol Ther, vol. 31, n° 6, 2010, p. 648-657.
Chapitre 3 : LE RGO : L’ère des IPP
Les inhibiteurs de la pompe à protons (IPP) ont supplanté les options thérapeutiques utilisées précédemment dans le traitement du reflux gastro-œsophagien (RGO) parce qu’ils permettent d’obtenir une meilleure maîtrise de la sécrétion d’acide gastrique, une caractéristique physiopathologique fondamentale du RGO. Bien que les IPP soient assortis de taux de guérison élevés dans les cas d’œsophagite, il ne fait toutefois de doute pour personne que ces médicaments ne permettent pas d’obtenir un soulagement complet, ou à tout le moins suffisant,des symptômes chez une forte proportion de patients. D’autres stratégies sont appliquées pour mieux maîtriser les symptômes nuisant à la qualité de vie des patients : l’utilisation d’IPP à doses élevées ou à administration biquotidienne, le recours à de nouvelles méthodes de libération visant à accroître l’effet pharmacologique des IPP durant les intervalles posologiques et l’ajout de traitements adjuvants, y compris la correction des habitudes de vie, pour amplifier l’activité des IPP. Les chercheurs se penchent actuellement sur d’autres avenues pharmacologiques hormis la suppression de la sécrétion d’acide gastrique, mais leurs travaux n’ont pas encore abouti à la création de solutions de rechange prêtes pour le marché. Pour que les cliniciens en viennent à envisager d’avoir recours à des stratégies axées sur l’amélioration de la qualité de vie, ils doivent d’abord prendre conscience du nombre élevé de patients qui suivent des traitements classiques au moyen d’IPP et qui sont insatisfaits des résultats obtenus.
Afficher la revue