Revue d’experts
IAS 2011 : revue d'experts
Les inhibiteurs de protéase 15 ans plus tard : rapport de l’IAS
Dr. Jean-Guy Baril
Clinique Médicale du Quartier Latin
Montréal (Québec)
Dr. Jason Brunetta
Clinique Médicale Maple Leaf
Toronto (Ontario)
Rome – Pour la première fois en 1996, la plupart des porteurs du virus de l’immunodéficience humaine (VIH) pouvaient espérer une survie prolongée grâce à une association d’antirétroviraux comprenant un inhibiteur de protéase (IP). Quinze années se sont écoulées depuis cette grande percée. Or aujourd’hui, les IP ne sont plus absolument indispensables pour qu’un traitement antirétroviral soit efficace, mais ils demeurent une option importante et fiable pour maîtriser le VIH. Comme ils font partie des agents antirétroviraux les plus actifs, les IP restent un choix valable pour un large éventail de scénarios cliniques, y compris en première intention. Même s’il est encore possible d’obtenir certains des premiers IP à avoir fait leur apparition sur le marché, les plus communément inscrits sur les listes de médicaments à l’heure actuelle sont les suivants, qui sont tous potentialisés par le ritonavir : l’atazanavir (ATV/r), le darunavir (DRV/r) et le lopinavir (LPV/r). Comparativement aux IP de première génération, ces agents sont assortis de peu de restrictions quant à leur administration, ne nécessitent pas la prise d’un grand nombre de comprimés et risquent moins de provoquer des effets indésirables. Même si les cliniciens connaissent bien tous ces agents, leur utilisation optimale exige toujours une analyse dynamique de leurs atouts et de leurs faiblesses respectives, notamment lorsqu’il s’agit de traiter une population vieillissante de porteurs du VIH. Le lecteur trouvera dans ce rapport un bilan des principales études sur les IP présentées dans le cadre de la réunion de 2011 de l’IAS.
Comparaison des inhibiteurs de protéase : la fonction rénale
Les inhibiteurs de protéase sont des agents antirétroviraux très actifs et polyvalents qui ont été le fondement des premiers traitements d’association véritablement efficaces contre le virus de l’immunodéficience humaine (VIH). Parallèlement à la trithérapie classique où ils continuent d’être utilisés avec deux inhibiteurs nucléosidiques de la transcriptase inverse, les IP sont de plus en plus employés dans le cadre de nouvelles stratégies, notamment dans des associations médicamenteuses permettant l’épargne des INTI, une tactique intéressante pour atténuer le risque d’effets indésirables et simplifier les traitements. Ces nouvelles stratégies pourraient être appelées à jouer un rôle prépondérant dans la réduction des affections concomitantes qui sont le lot du porteur du VIH vieillissant, la détérioration de la fonction rénale, par exemple. Que ce soit pour des applications classiques ou novatrices, les efforts déployés actuellement pour comparer les caractéristiques propres à chacun des IP les plus populaires sont concentrés presque uniquement sur leur innocuité. En fait, l’un des thèmes récurrents lors de la réunion de cette année de l’IAS a été les effets relatifs des divers IP sur la fonction rénale, un problème de plus en plus préoccupant dans les pays où, comme au Canada, l’âge moyen des personnes infectées par le VIH augmente rapidement.
Les données montrent que les IP sont associés à une légère néphrotoxicité, mais que les divers agents appartenant à cette classe ne sont peut-être pas tous égaux à ce chapitre.
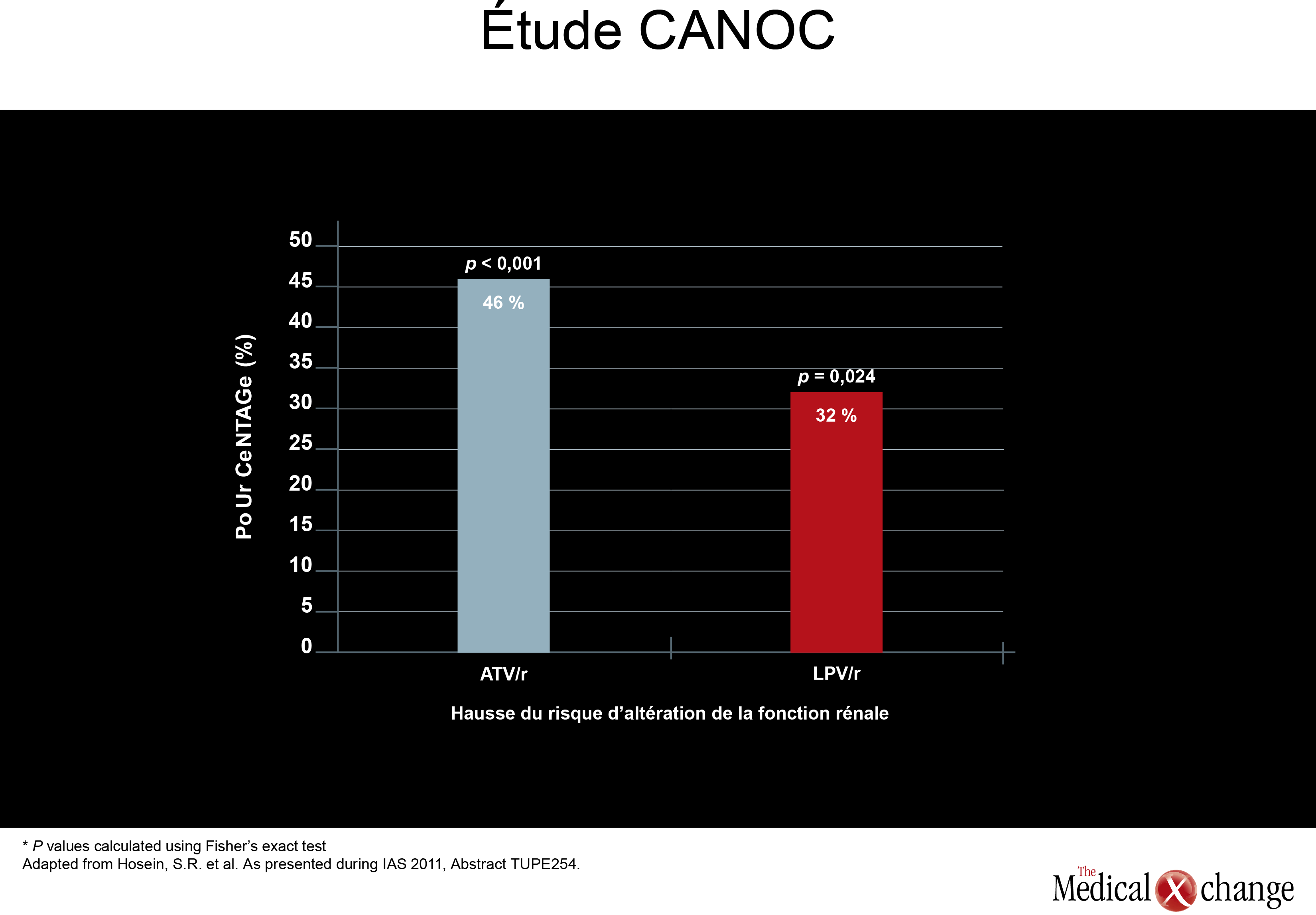
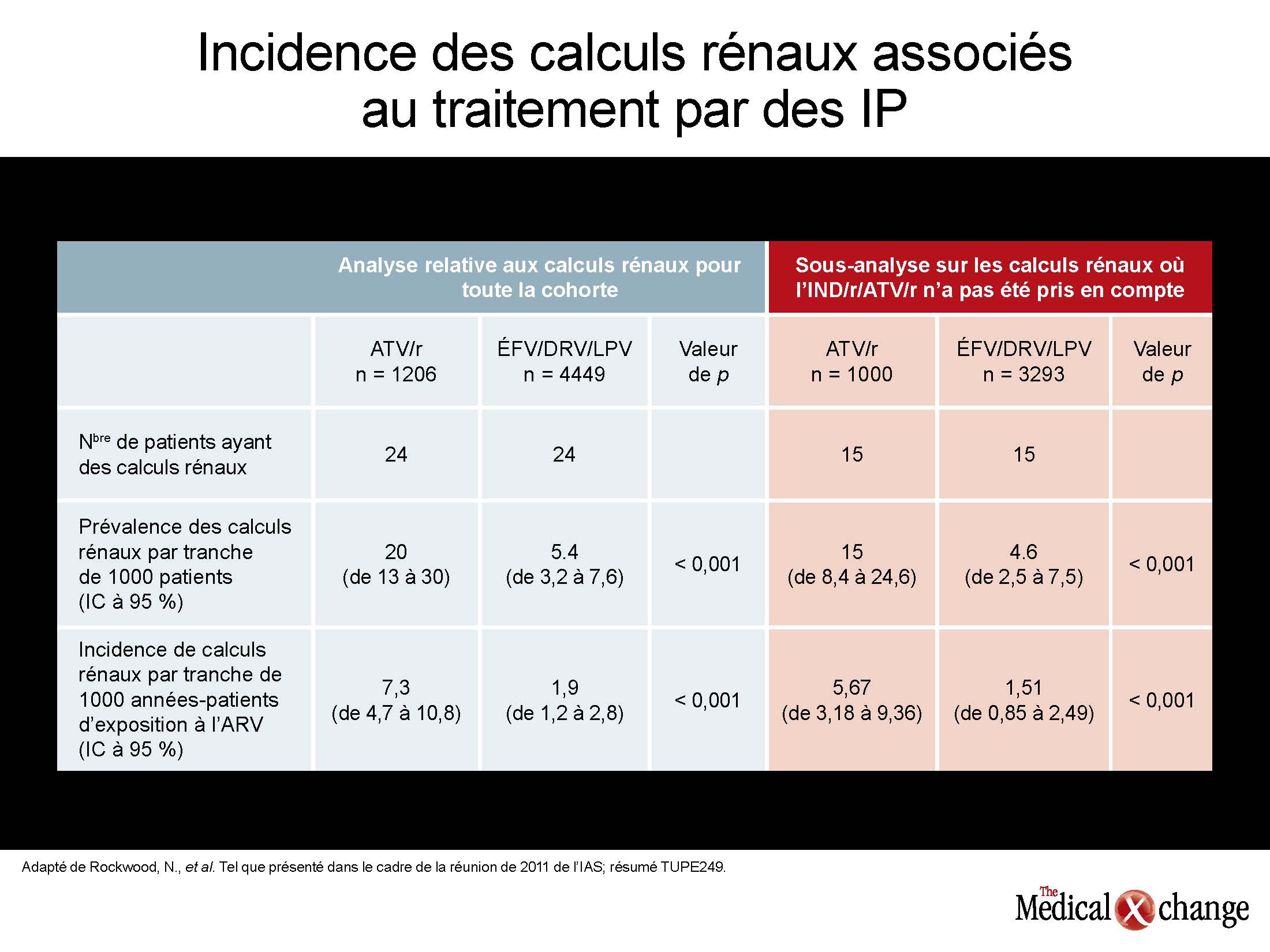
D’ailleurs, une des nouvelles études présentées sur le sujet a été réalisée au Canada. Selon les données fournies, qui ont été tirées de l’étude intitulée Canadian Observational Cohort Collaboration (CANOC), les traitements comprenant de l’atazanavir (ATV) ou du lopinavir (LPV) ont été reliés à une légère néphrotoxicité comparativement aux traitements exempts d’IP. Au cours de cette étude, les chercheurs ont évalué les facteurs associés à une altération de la filtration glomérulaire estimée (eGFR) chez 985 patients suivis dans huit centres participants en Colombie-Britannique, en Ontario et au Québec. Une analyse multidimensionnelle a révélé que le rapport des risques instantanés (RRI) calculé pour l’ATV s’élevait à 1,46 (p < 0,001), tandis que celui du LPV se chiffrait à 1,32 (p = 0,024) lorsque ces deux médicaments étaient comparés à l’absence d’IP (Fig. 1). Les auteurs, pilotés par Sean R. Hosein du Réseau canadien d’info-traitements sida (CATIE), de Toronto, en Ontario, ont précisé que ces données sur les IP concordent avec celles colligées dans d’autres études réalisées antérieurement, y compris celles issues d’une analyse transversale des résultats des études menées auprès des cohortes Aquitaine (Dauchy, et al. Kidney Int, vol. 80, 2011, p. 302-309) et EuroSIDA (Mocroft, et al. AIDS, vol. 24, n° 11, 2010, p. 1667-1678). Selon les résultats de l’analyse multidimensionnelle des données recueillies lors de l’étude Aquitaine, le risque relatif approché (odds ratio; RRA) d’apparition d’un dysfonctionnement du tubule rénal proximal chez les patients traités par l’ATV était de 1,28 par année d’exposition, alors qu’il se chiffrait à 1,23 par année d’exposition pour le ténofovir (TDF). En ce qui concerne la cohorte EuroSIDA, le RRA calculé à la suite de deux mesures consécutives d’une filtration glomérulaire anormale (inférieure à 60 mL/min/1,73 m2) s’élevait à 1,21 pour l’ATV (p = 0,0003), à 1,12 pour l’indinavir (IDV) (p < 0,0001) et à 1,08 pour le LPV/r (p = 0,03). Cette question a également été abordée dans une autre étude présentée pendant la réunion de l’IAS. Cette étude reposait sur l’examen des dossiers médicaux électroniques de 2115 patients ayant amorcé un traitement antirétroviral par l’éfavirenz (ÉFV), l’ATV/r, le LPV/r ou le DVR/r au cours d’une période récente de près de quatre ans. Elle avait pour objectif d’évaluer l’incidence de néphrotoxicité, alors définie comme une filtration glomérulaire estimée (eGFR) inférieure à 60 mL/min/1,73 m2. Au début de l’étude, ce paramètre était supérieur à cette valeur seuil chez tous les participants. Comparativement à celle observée avec l’ÉFV, la hausse du RRI d’altération de la fonction rénale associée au darunavir (DRV) n’était pas significative sur le plan statistique (p = 0,108), mais elle l’était pour le LPV (p = 0,017) et l’ATV (p = 0,004) après ajustement en fonction du sexe, de l’âge, de l’eGFR et du nombre de CD4 calculés au début de l’étude, de la présence ou non d’une infection par le virus de l’hépatite B ou de l’hépatite C, et des antécédents d’exposition au TDF et à l’IDV. Les auteurs, avec à leur tête la Dre Neesha Rockwood, de l’Hôpital de Chelsea et Westminster, à Londres, au Royaume-Uni, ont constaté que la fonction rénale de 50 % des patients ayant manifesté une altération de cette fonction s’était rétablie durant la période de suivi. Ils ont toutefois laissé entendre que les IP ne sont peut-être pas tous interchangeables au vu de ce risque. Le mécanisme par lequel l’ATV et le LPV exerceraient des effets néphrotoxiques n’est pas encore complètement élucidé. Évidemment, l’interprétation des résultats d’études de cohortes rétrospectives impose la prudence, notamment parce que les patients ayant participé à des études sans répartition aléatoire des sujets peuvent avoir reçu des ordonnances différentes selon leur eGFR enregistrée au début de l’étude. Le meilleur moyen d’examiner de plus près les rapprochements faits lors d’analyses rétrospectives consiste donc à réaliser des études prospectives comparatives avec répartition aléatoire des sujets. De nouvelles données sur les calculs rénaux, une autre complication possible des traitements antirétroviraux, ont également été présentées pendant la réunion de l’IAS. Lors de cette étude, elle aussi pilotée par la Dre Rockwood, les investigateurs ont systématiquement recherché la présence de calculs rénaux chez les patients prenant de l’ATV, du LPV, du DRV ou de l’ÉFV, un inhibiteur non nucléosidique de la transcriptase inverse (INNTI). Or ils ont constaté que l’incidence de calculs rénaux pour chaque tranche de 1000 années-patients d’exposition à l’ATV s’élevait à 7,3, soit plus du triple de celle observée avec tous les autres agents étudiés (1,9; p < 0,001). Cette augmentation relative du risque est restée sensiblement la même après l’exclusion des patients qui avaient déjà été exposés à l’IDV. À la lumière de ces résultats, les auteurs ont établi un rapprochement entre une exposition à l’ATV et une hausse significative de l’incidence de calculs rénaux après avoir comparé cet agent à d’autres traitements (ÉFV, LPV/r et DRV) et après ajustement ou non en fonction d’une exposition antérieure à l’IDV (Tableau 1).
L’activité des IP et les risques qu’ils comportent
Bien que l’altération de la fonction rénale soit un facteur de risque de complications cardiovasculaires, tous s’entendent pour reconnaître que les facteurs de risque de nature cardiovasculaire doivent faire l’objet d’une surveillance étroite chez les porteurs du VIH qui prennent de l’âge, indépendamment du traitement qu’ils suivent.
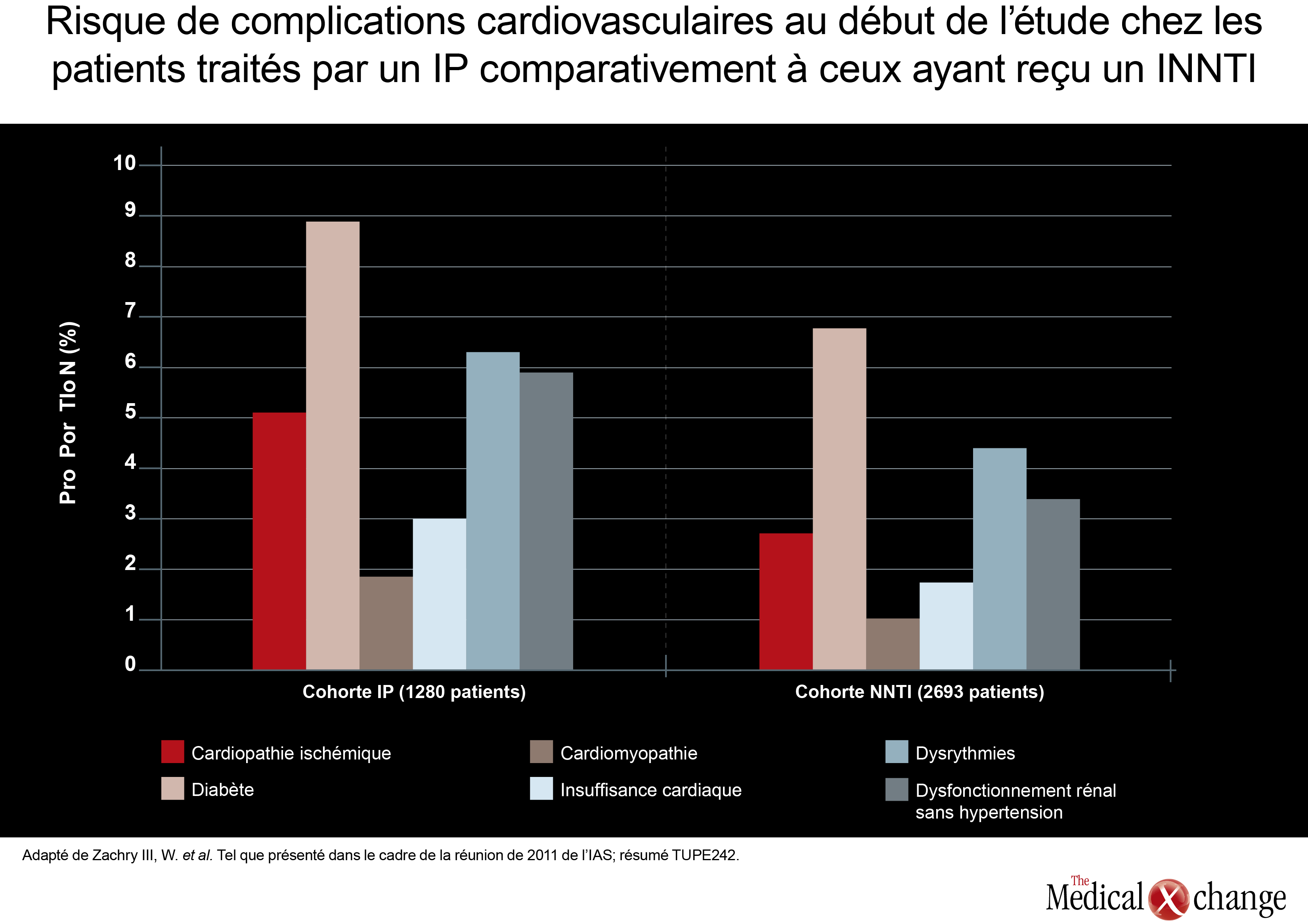
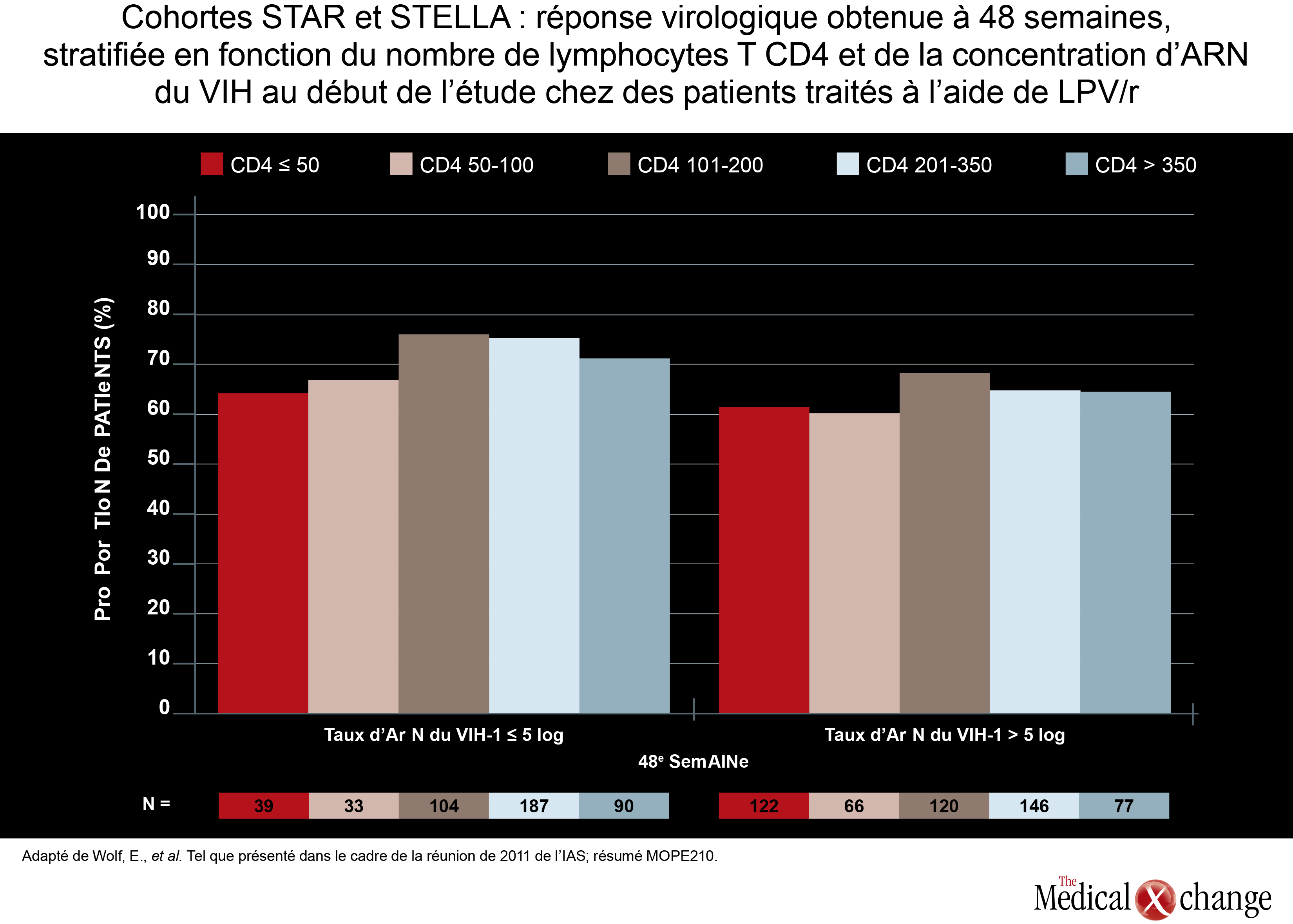
Dans la foulée des comparaisons directes portant sur des trithérapies comprenant un IP, les participants à la réunion de 2011 de l’IAS ont accordé peu d’attention aux effets relatifs de ces agents sur le risque de complications cardiovasculaires. Bien que l’altération de la fonction rénale soit un facteur de risque de complications cardiovasculaires, tous s’entendent pour reconnaître que les facteurs de risque de nature cardiovasculaire doivent faire l’objet d’une surveillance étroite chez les porteurs du VIH qui prennent de l’âge, indépendamment du traitement qu’ils suivent. Cela dit, une étude menée par des chercheurs des Laboratoires Abbott a révélé que les patients traités par un IP étaient au départ plus exposés aux complications cardiovasculaires que ceux qui avaient reçu un INNTI. D’après les renseignements tirés d’une base de données de réclamations médicales, au début de l’étude, la prévalence de cardiopathie ischémique était plus élevée chez les patients appartenant à la cohorte traitée à l’aide d’un IP (1280 patients) (5,08 % vs 2,67 %; p < 0,001) que chez ceux de la cohorte ayant reçu un INNTI (2693 patients). Il en a été de même pour le diabète (8,83 % vs 6,76 %; p = 0,02), la cardiomyopathie (1,80 % vs 0,97 %; p = 0,026), l’insuffisance cardiaque (2,97 % vs 1,67 %; p = 0,008), les dysrythmies (6,25 % vs 4,34 %; p = 0,01) et le dysfonctionnement rénal sans hypertension (5,86 % vs 3,34 %; p < 0,001) (Fig. 2). En outre, les patients de la cohorte traitée par un IP étaient plus nombreux que ceux de la cohorte traitée par un INNTI à avoir des antécédents d’affections liées au VIH (17,73 % vs 12,33 %; p < 0,001) telles que le sarcome de Kaposi, une infection par le cytomégalovirus, une pneumocystose, une cachexie et une cryptosporidiose. Les analyses (de sensibilité) réalisées a posteriori chez les patients atteints d’une seule affection liée au VIH et ayant reçu au moins une ordonnance d’ARV ont donné des résultats semblables. Les auteurs n’ont pas voulu s’avancer sur les raisons susceptibles d’expliquer pourquoi la prévalence des facteurs de risque de complications cardiovasculaires et la prévalence de maladie cardiovasculaire ou de maladie liée au VIH était plus élevée au début de l’étude chez les patients qui s’étaient vu prescrire un IP que chez les sujets recevant un INNTI. Il n’en demeure pas moins que leurs résultats pourraient être utiles aux investigateurs qui réaliseront les prochaines études d’observation en les incitant à tenir davantage compte de ces variables confusionnelles lorsqu’ils évalueront le risque de complications cardiovasculaires associé aux agents antirétroviraux. Encore là, aucune étude d’importance n’a servi à comparer l’activité de deux trithérapies classiques renfermant un IP. En fait, une seule étude a eu pour objectif l’évaluation d’un traitement à base de LPV potentialisé par du ritonavir chez des patients dont le nombre de lymphocytes T CD4 était faible au début de l’étude. Même si une étude précédente avait laissé entendre que le traitement réussissait moins bien chez les patients qui l’amorçait avec un nombre de lymphocytes T CD4 peu élevé, les données issues de l’étude ayant porté sur les cohortes STAR et STELLA d’Allemagne ont abouti à des conclusions différentes. Au cours de cette étude pilotée par la Dre Eva Wolf, de MUC Research, à Munich, en Allemagne, les chercheurs n’ont pu faire aucun rapprochement entre la réussite d’un traitement à base de LPV/r au bout de 48 semaines (élimination du VIH sous le seuil de 50 copies de l’ARN du VIH par mL) et le nombre de lymphocytes T CD4 mesuré au départ chez 984 patients jamais traités auparavant. L’efficacité du LPV/r dans toutes les strates mesurées au départ a résisté à l’analyse unidimensionnelle et à l’ajustement en fonction de variables telles que l’âge, le traitement de fond à base de deux INTI et la charge virale (Fig. 3). Des données maintenant plus abondantes sont venues ébranler la conviction bien ancrée voulant que les traitements à base d’ÉFV ne conviennent pas aux patients dont la charge virale est élevée ou dont le nombre de lymphocytes T CD4 est bas. Lors d’une étude effectuée en mode ouvert, 87 patients jamais traités auparavant et dont le nombre de lymphocytes T CD4 était inférieur à 100 cellules/mm3 ont été répartis au hasard de manière à recevoir de l’ÉFV, du LPV/r ou de l’ATV/r alliés à du TDF et à de l’emtricitabine (FTC). À la 48e semaine, la proportion de patients chez lesquels l’élimination du VIH était optimale (moins de 50 copies de l’ARN du VIH par mL) se chiffrait à 79 % pour l’ÉFV, à 62 % pour le LPV/r et à 53 % pour l’ATV/r. Le rétablissement du système immunitaire exprimé en cellules/mm3 était plus marqué chez les patients traités par le LPV/r (226), mais la différence observée avec l’ÉFV (199) et l’ATV/r (186) n’était pas significative sur le plan statistique. Les auteurs de cette étude, avec à leur tête le Dr José M. Miro, de l’Hospital Clinic i Provincial, de Barcelone, en Espagne, ont confirmé que l’ÉFV ne devrait pas être vu comme moins actif que les IP chez les patients qui sont de grands immunodéprimés.
Le rôle des inhibiteurs de protéase dans les nouvelles stratégies
Une des grandes tendances qui se dessinent actuellement consiste à utiliser les IP pour des schémas thérapeutiques axés sur l’épargne des INTI. Les IP sont alors employés en monothérapie ou en association, par exemple, avec des inhibiteurs de l’intégrase ou avec le maraviroc, un antagoniste du récepteur CCR5. L’étude MONET a servi à comparer le DRV/r en monothérapie au DRV/r allié à 2 INTI chez des patients dont le taux d’ARN du VIH était inférieur à 50 copies/mL au départ. Selon les résultats recueillis à la 144e semaine, la monothérapie ne s’est pas montrée d’une efficacité inférieure à celle de l’association médicamenteuse si l’analyse admettait les remplacements de médicament, ce qui n’a pas été le cas (69,3 % vs 75,2 %; moins de 50 copies/mL) quand de tels remplacements étaient considérés comme un échec thérapeutique celui-ci étant défini d’après le délai écoulé avant la perte de la réponse virologique (déterminé au moyen d’une analyse selon l’intention de traiter où le remplacement était assimilé à un échec). Par ailleurs, il est ressorti d’une analyse du même type (remplacement = échec) que la monothérapie avait fonctionné beaucoup moins bien chez les patients infectés par le virus de l’hépatite C (HCV+) (43,5 % vs 73,3 %). Même si le DRV/r utilisé en monothérapie ne s’est pas montré d’une efficacité non inférieure au terme de l’analyse principale (selon l’intention de traiter où le remplacement = échec), les auteurs de cette étude, dirigée par le Dr José R. Arribas, de l’Hospital la Paz, à Madrid, en Espagne, ont indiqué qu’un IP potentialisé utilisé en monothérapie pourrait être une option à envisager chez les patients dont l’état est bien maîtrisé et chez lesquels il serait nettement préférable d’éviter d’avoir recours à un INTI. Une utilisation sélective pourrait aussi convenir.
La présence d’une infection par le VHC ne s’est pas traduite par une hausse significative du taux d’échec thérapeutique chez les patients traités par le LPV/r que la répartition aléatoire avait conduits à interrompre la prise de leur INTI comparativement aux patients qui ont poursuivi leur trithérapie.
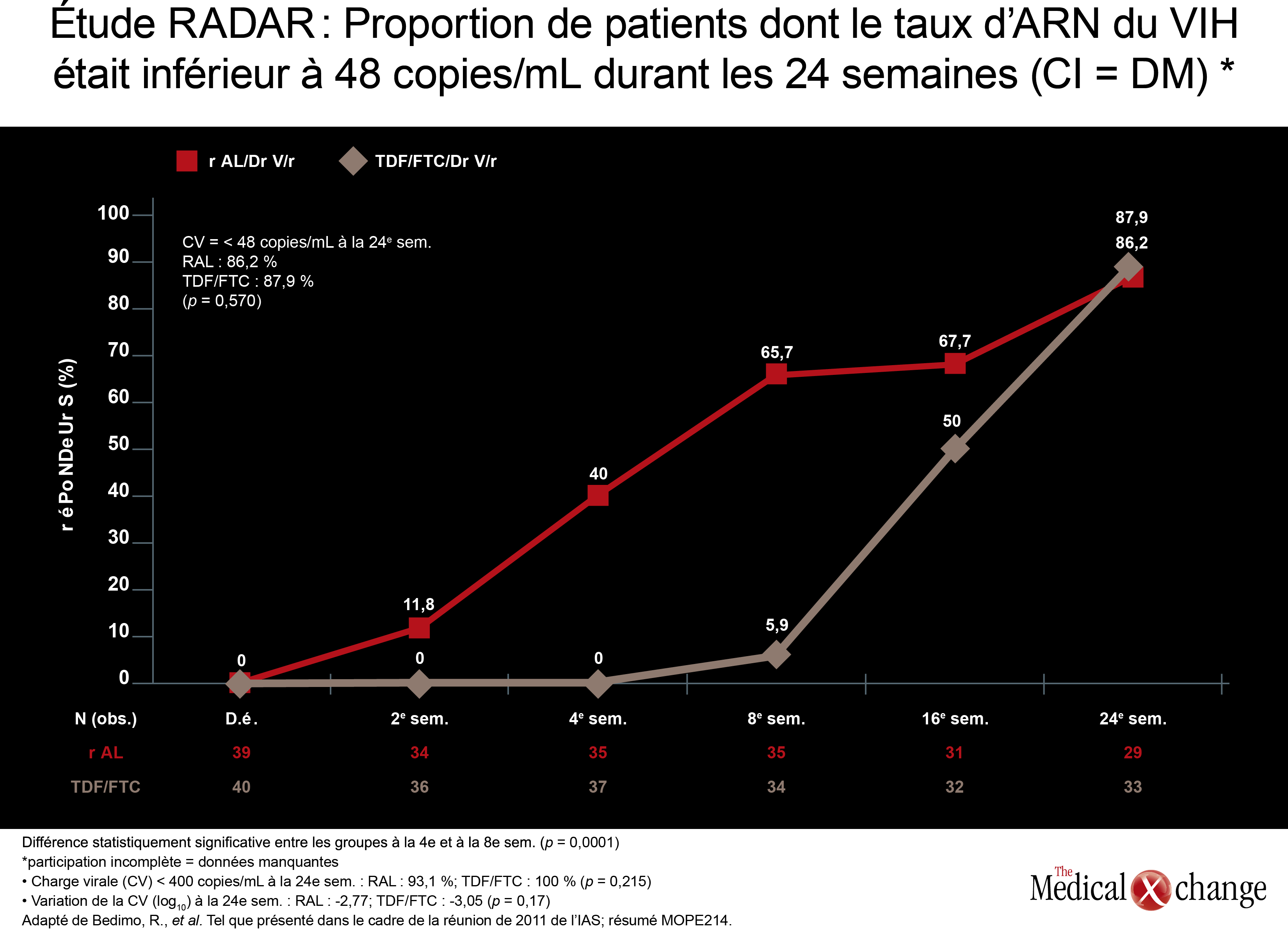
Lors d’un essai ayant porté sur l’emploi de LPV/r en monothérapie, un des IP le plus souvent utilisés dans les traitements axés sur l’épargne des INTI, la séropositivité à l’égard du VHC ne s’est pas traduite par une hausse significative du taux d’échec thérapeutique. Au cours de cet essai intitulé OK04, les patients recevant du LPV/r allié à deux INTI ont été répartis au hasard de manière à poursuivre ce traitement ou à laisser tomber les INTI et donc, à continuer de prendre leur LPV/r, mais en monothérapie. Bien que les proportions de patients dont le taux d’ARN du VIH était inférieur à 50 copies/mL aient été plus élevées parmi les sujets recevant la trithérapie, qu’ils soient séropositifs ou séronégatifs à l’égard du VHC (94 % et 95,8 %, respectivement), l’analyse selon l’intention de traiter a révélé que la différence observée à ce chapitre dans le groupe recevant la monothérapie par le LPV/r n’était pas statistiquement significative (90,9 % et 83,9 %, respectivement; p = 0,38) (Tableau 2). Les différences notées lors de l’analyse réalisée conformément au protocole étaient encore plus minces. Les auteurs de cette étude, dont l’investigateur principal était le Dr Federico Pulido, de l’Hospital 12 de Octubre, de Madrid, en Espagne, en sont venus à la conclusion que même si une tendance non significative vers une hausse du taux d’échec thérapeutique dans la population de sujets séropositifs à l’égard du VHC est ressortie de l’analyse selon l’intention de traiter, le LPV/r en monothérapie pourrait être une option chez certains de ces patients dans la mesure où il est bien toléré et que les patients sont fidèles à leur traitement. Une autre étude intitulée RADAR et portant sur l’épargne des INTI a servi à comparer une association formée de DRV/r et de raltégravir (RAL), un inhibiteur de l’intégrase, à une autre composée de DRV/r et de TDF/FTC. Sous la direction du Dr Roger Bedimo, du Système de soins de santé pour vétérans du Nord du Texas, à Dallas, au Texas, l’équipe de chercheurs a réparti au hasard 79 patients de façon qu’ils reçoivent l’un de ces deux traitements. Dans l’ensemble, la réduction de la charge virale s’est produite beaucoup plus rapidement chez les patients ne prenant pas d’INTI, 65,7 % d’entre eux (contre 5,9 %) ayant atteint la cible fixée pour l’élimination du VIH (taux inférieur à 50 copies de l’ARN du VIH par mL) à la 8e semaine. Cela dit, la proportion de patients ayant atteint cette cible était pratiquement la même à la 24e semaine, soit 86,2 % et 87,9 % (Fig. 4). La différence enregistrée entre les deux groupes pour ce qui est des abandons du traitement, y compris ceux motivés par des effets indésirables graves, n’a franchi le seuil de la signification statistique à aucun moment pendant les 24 semaines. En outre, l’efficacité des traitements s’est révélée similaire après stratification des patients selon que leur charge virale était supérieure ou inférieure à 100 000 copies/mL. Ces données sont rassurantes, car les résultats de l’étude ACTG 5262, une étude portant sur un seul groupe de sujets, présentés lors de la Conférence de 2011 sur les rétrovirus et les infections opportunistes faisaient état d’une efficacité sous-optimale pour ce traitement dans les cas où la charge virale est élevée. Il faudra donc effectuer une étude à double insu et dotée de la puissance nécessaire pour confirmer ce traitement comme solution de rechange valable chez les patients jamais traités auparavant.
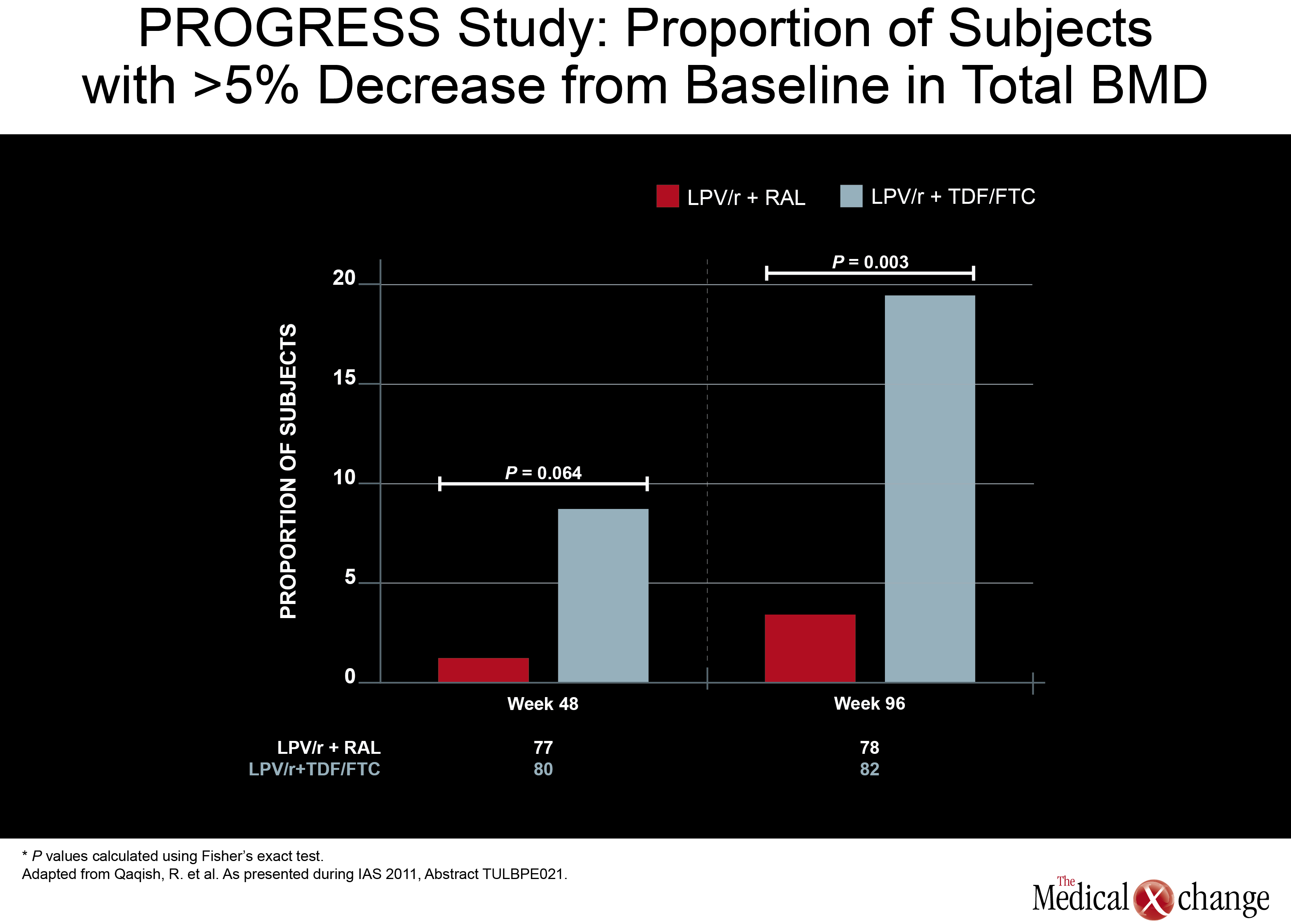
Si près de 20 % des sujets appartenant au groupe traité par le TDF/FTC ont connu une baisse minimale de 5 % de leur DMO totale, cette proportion correspondait à moins de 5 % dans le groupe de sujets recevant l’association RAL/LPV/r.
Une autre étude portant sur l’épargne des INTI, intitulée PROGRESS, a laissé entrevoir où cette stratégie pourrait se révéler le plus utile. Au cours de cette étude, 160 porteurs du VIH n’ayant jamais été traités auparavant ont été répartis au hasard de manière à recevoir soit du LPV/r allié à du RAL, soit un traitement classique composé d’un IP, soit du LPV/r et de TDF/FTC. Le dosage du VIH obtenu à la 96e semaine, tout comme cela avait été le cas lors des dosages précédents, a donné des résultats approchants, mais les nouvelles données présentées par une équipe d’investigateurs dirigée par la Dre Roula B. Qaqish, ont fait état d’une différence au chapitre de la déperdition osseuse. Si près de 20 % des sujets appartenant au groupe traité par le TDF/FTC ont vu leur densité osseuse (DMO) totale diminuer d’au moins 5 %, une déperdition osseuse d’une telle ampleur a été observée chez moins de 5 % des sujets du groupe traité par l’association RAL/LPV/r. Les patients jamais traités à l’aide d’agents antirétroviraux qui ont entrepris un traitement par le LPV/r associé au RAL n’ont montré aucune réduction significative de leur DMO. Qui plus est, les réductions observées au chapitre de la DMO de la colonne vertébrale étaient significativement plus faibles que chez les patients traités à l’aide de l’association formée de LPV/r et de TDF/FTC. L’effet minime exercé sur la DMO par le RAL administré en association avec le LPV/r devra être confirmé au moyen d’études plus poussées (Fig. 5). Au cours d’une étude de Phase IIb, un traitement permettant l’épargne des INTI formé d’ATV/r et de maraviroc, un antagoniste du récepteur CCR5, a permis d’obtenir une élimination du VIH à la fois acceptable et soutenue. Dans le cadre de cette étude, 121 patients atteints d’une infection à tropisme CCR5 documentée ont été répartis au hasard de manière à recevoir une fois par jour soit de l’ATV/r allié à du maraviroc, soit de l’ATV/r associé au TDF/FTC. Le principal critère d’évaluation était l’obtention d’une charge virale inférieure à 50 copies/mL. À la 48e semaine, 74,5 % des sujets recevant le traitement d’épargne des INTI et 83,6 % de ceux qui prenaient un INTI avaient satisfait à ce critère. La proportion de sujets dont la charge virale était inférieure à 400 copies/mL était de 89,8 % et de 86,9 %, respectivement. Les pourcentages obtenus pour ces deux paramètres étaient voisins de ceux rapportés à la 24e semaine. Les auteurs, avec à leur tête le Dr Simon Portsmouth, un chercheur de chez Pfizer, ont affirmé que la clairance de la créatinine avait chuté chez les sujets qui avaient suivi le schéma renfermant le TDF/FTC, alors qu’elle était restée stable dans le groupe ayant reçu le traitement d’épargne des INTI. Cela dit, l’incidence des effets indésirables était similaire dans les deux groupes et les effets indésirables de grade 3 ou 4 ont été plus fréquents chez les sujets recevant le traitement d’épargne des INTI (18 vs 11). Néanmoins, les auteurs ont indiqué que, compte tenu de l’élimination soutenue du VIH tout au long des 48 semaines dans ce groupe de sujets, ce mode de traitement pourrait être viable dans les cas où l’épargne des INTI se révélerait avantageuse.
Conclusion
Maintenant que des traitements efficaces permettent d’éliminer le VIH de façon fiable, le vieillissement de certaines populations de porteurs de ce virus pousse les chercheurs à accorder plus d’attention à l’innocuité relative des agents antirétroviraux. Selon les données tirées du registre de San Francisco, qui ont été présentées pendant la réunion de 2011 de l’IAS, la proportion de sidéens ayant franchi le cap de la cinquantaine dépasse maintenant les 50 %, un fait sans précédent. Les auteurs de cette étude, qui était sous la direction de la Dre Susan Scheer, du Département de santé publique de San Francisco, en Californie, prévoient que cette tendance se poursuivra et que les systèmes de soins médicaux devront faire face à un nouveau problème : le nombre croissant de patients âgés infectés par le VIH. C’est un fait reconnu que les IP sont dotés d’une activité qui leur permet d’éliminer le VIH durablement. Ils sont donc bien placés pour continuer de faire partie des stratégies axées sur la maîtrise soutenue du VIH. Des études cliniques visant à évaluer comment ces médicaments pourraient repousser ou contrer les risques associés au vieillissement accéléré de cette population de patients sont présentement en cours.
Les inhibiteurs de protéase 15 ans plus tard : rapport de l’IAS
Rome – Pour la première fois en 1996, la plupart des porteurs du virus de l’immunodéficience humaine (VIH) pouvaient espérer une survie prolongée grâce à une association d’antirétroviraux comprenant un inhibiteur de protéase (IP). Quinze années se sont écoulées depuis cette grande percée. Or aujourd’hui, les IP ne sont plus absolument indispensables pour qu’un traitement antirétroviral soit efficace, mais ils demeurent une option importante et fiable pour maîtriser le VIH. Comme ils font partie des agents antirétroviraux les plus actifs, les IP restent un choix valable pour un large éventail de scénarios cliniques, y compris en première intention. Même s’il est encore possible d’obtenir certains des premiers IP à avoir fait leur apparition sur le marché, les plus communément inscrits sur les listes de médicaments à l’heure actuelle sont les suivants, qui sont tous potentialisés par le ritonavir : l’atazanavir (ATV/r), le darunavir (DRV/r) et le lopinavir (LPV/r). Comparativement aux IP de première génération, ces agents sont assortis de peu de restrictions quant à leur administration, ne nécessitent pas la prise d’un grand nombre de comprimés et risquent moins de provoquer des effets indésirables. Même si les cliniciens connaissent bien tous ces agents, leur utilisation optimale exige toujours une analyse dynamique de leurs atouts et de leurs faiblesses respectives, notamment lorsqu’il s’agit de traiter une population vieillissante de porteurs du VIH. Le lecteur trouvera dans ce rapport un bilan des principales études sur les IP présentées dans le cadre de la réunion de 2011 de l’IAS.
Afficher la revue