Revue d’experts
Le Porteur du VIH Vieillissant
Chapitre 2 : Les maladies cardiovasculaires
Dominique Costagliola, Ph. D.
Université Pierre et Marie Curie, Paris, France
Les décès prématurés imputables aux complications cardiovasculaires sont un problème croissant chez les porteurs du VIH qui vieillissent. Ce risque cardiovasculaire, qui est plus élevé chez les personnes infectées par le VIH que chez les sujets du même âge, mais indemnes de cette infection, est le résultat de la convergence de nombreux facteurs. Parmi ces derniers, on trouve une plus grande prévalence des facteurs de risque de maladie cardiovasculaire, les effets indésirables de plusieurs agents antirétroviraux qui semblent intervenir dans le risque cardiovasculaire, et l’effet direct ou indirect du VIH lui-même. Il est à prévoir que les maladies cardiovasculaires seront de plus en plus souvent incriminées dans le décès pourtant évitable des porteurs du VIH dont la virémie est bien maîtrisée. Toute tentative d’atténuer le retentissement de cette crise potentielle reposera sur une plus grande conscientisation à propos des risques que courent les porteurs du VIH, de même que sur la surveillance intensive et la correction des facteurs de risque qui peuvent l’être. Par ailleurs, l’individualisation des traitements est appelée à jouer un rôle encore plus important dans la réduction du risque cardiovasculaire sur fond de virémie durablement maîtrisée.
Contexte
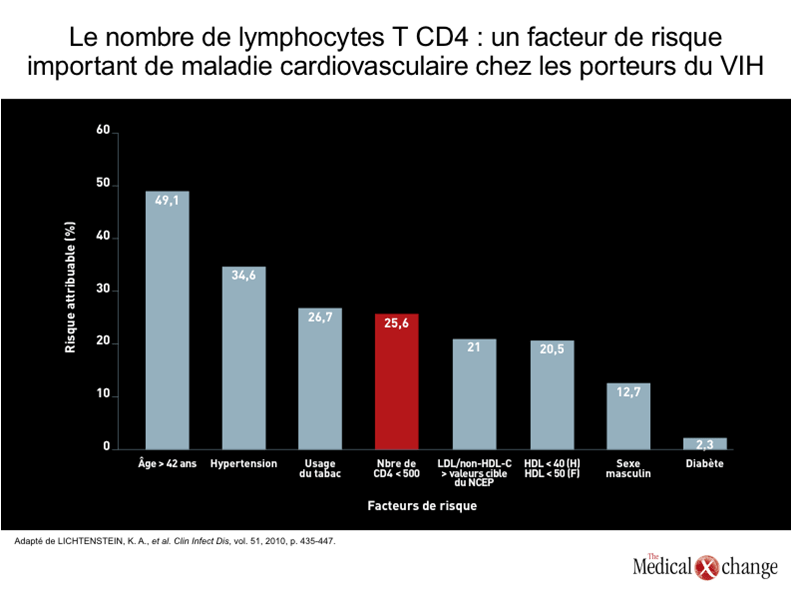
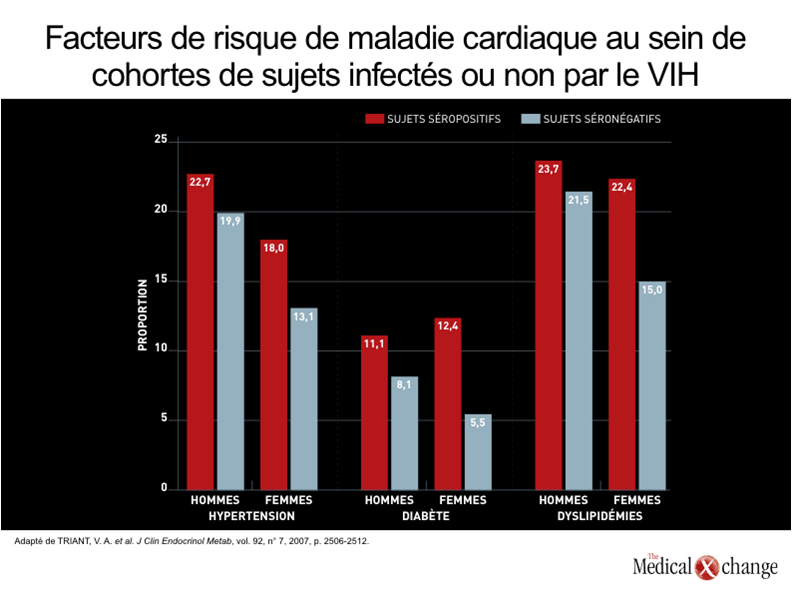
L’arrivée des associations d’antirétroviraux a été reliée à une raréfaction des décès attribuables au VIH, mais a eu très peu d’effet sur le taux de mortalité pour cause de complications cardiovasculaires1. Auparavant, la myocardiopathie dilatée secondaire à une endocardite infectieuse était une source importante de complications cardiovasculaires liées au VIH2. Or, depuis l’arrivée des associations d’antirétroviraux, l’endocardite infectieuse demeure une source majeure d’effets délétères, dont le décès, chez les toxicomanes invétérés traités par ces médicaments3. La suppression de la virémie a néanmoins permis de réduire le risque d’infection opportuniste associée à cette complication4.D’autres complications cardiovasculaires, telles que les manifestations cardiaques de la maladie de Kaposi5, étaient certes observées chez les porteurs du VIH avant l’arrivée des associations d’antirétroviraux, mais les maladies cardiovasculaires n’étaient pas une cause majeure de décès parce que d’autres affections les devançaient et emportaient les patients6. Si nous prévoyons que les malades cardiovasculaires deviendront une cause importante de décès chez les patients vieillissants dont l’infection par le VIH est bien maîtrisée, c’est simplement parce que ces maladies sont la principale cause de décès partout dans le monde et surtout chez les personnes vieillissantes7. Au Canada, les vasculopathies sont incriminées dans près du tiers de tous les décès et sont donc, de ce fait, à peine moins meurtrières que tous les cancers réunis8. Une analyse effectuée récemment au sein d’une grande cohorte de porteurs du VIH sur les risques attribuables de maladie cardiovasculaire nous a appris que la faiblesse du nombre de lymphocytes T CD4 se situait au quatrième rang des facteurs d’influence, un âge supérieur à 42 ans occupant le premier rang9 (Fig. 1). De plus, d’autres facteurs peuvent exacerber l’effet exercé par l’âge. Nous avons commencé à soupçonner que les maladies cardiovasculaires pourraient constituer un problème particulier chez les personnes infectées par le VIH traitées à l’aide d’associations d’antirétroviraux tout de suite après avoir intégré les inhibiteurs de protéase (IP) à la prise en charge systématique de cette infection10. Les études réalisées par la suite ont permis de confirmer que les IP comportaient des risques à ce chapitre en faisant ressortir une hausse du risque d’infarctus du myocarde (IM) proportionnelle à l’exposition à ces médicaments11. Les processus pressentis pour l’expliquer comprennent des perturbations de la lipidémie sérique et de la biotransformation de l’insuline12, mais d’autres facteurs pourraient aussi entrer en jeu, par exemple, une hausse des concentrations en fibrinogène13. Selon les résultats d’une étude, chaque année d’exposition aux TAHA serait assortie d’une hausse de 29 % du risque d’IM ajusté en fonction de l’âge14. La hausse du risque de maladie cardiovasculaire ne peut néanmoins être entièrement imputée à l’exposition aux IP, ni même à l’ensemble des agents antirétroviraux. De nombreuses études de cohorte ont en effet permis de faire le rapprochement entre l’infection par le VIH chez les porteurs de ce virus et une augmentation du risque de maladie cardiovasculaire par rapport aux populations indemnes de cette infection9, 15. Certaines de ces études ont mis en lumière une telle augmentation du risque après ajustement en fonction de l’hypertension, du diabète et des dyslipidémies16 (Fig. 2). Dans le cadre d’une étude ayant porté sur les données consignées dans les réclamations d’assurance-maladie de deux grands hôpitaux des États-Unis, l’incidence d’IM chez les porteurs du VIH correspondait à près du double de celle calculée pour les patients exempts de cette infection après de nombreux ajustements, en fonction de l’âge notamment (11,13 vs 6,98 par tranche de 1000 patients)16. Pour pouvoir élaborer des stratégies de traitement cohérentes, il est important d’évaluer les facteurs qui interviennent dans l’augmentation du risque de maladie cardiovasculaire chez les patients infectés par le VIH. Cela dit, il est inévitable que les maladies cardiovasculaires et autres maladies chroniques deviennent un problème grandissant dans la prise en charge de ces patients, puisque le basculement démographique que nous connaissons actuellement a pour effet d’augmenter la proportion de porteurs du VIH qui arrivent à un âge où ces maladies sont chose courante17. S’il est vrai que les dyslipidémies, le diabète, l’hypertension et l’insuffisance rénale, à l’instar des autres facteurs de risque de maladie cardiovasculaire, sont des affections évolutives qui, avec le temps, entraînent un risque croissant et cumulatif d’IM et d’autres problèmes cardiovasculaires, il n’en demeure pas moins que les données actuelles portent à croire que les accidents cardiovasculaires se produisent beaucoup plus tôt dans la vie des porteurs du VIH que chez les personnes indemnes de cette infection18, 19.
Pathogenèse
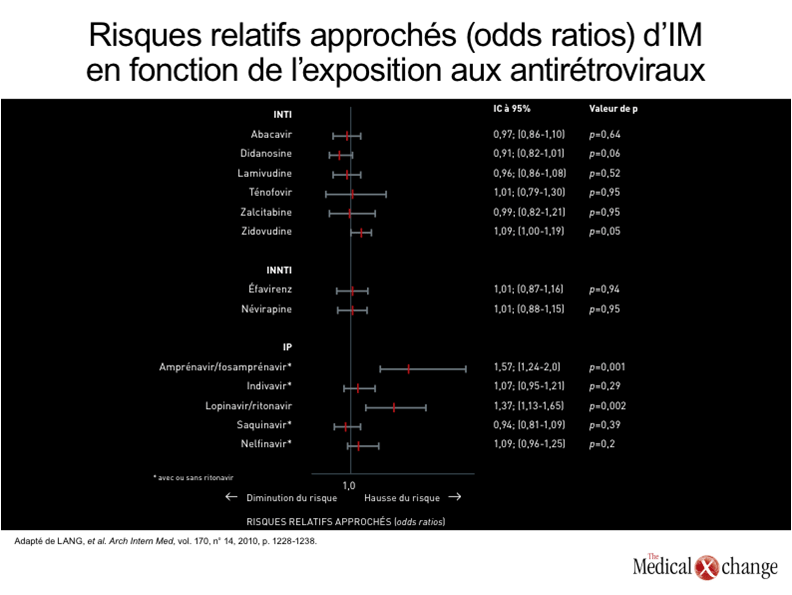
Le phénotype de vieillissement accéléré, qui comporte l’expression prématurée des maladies cardiovasculaires, n’est pas encore entièrement élucidé, mais plusieurs hypothèses de plus en plus solidement étayées indiquent que l’activation du système immunitaire n’y serait pas étrangère. La fonction immunitaire a été au centre des premières hypothèses formulées pour expliquer ce phénomène, ce qui a donné lieu à la création du terme « immunosénescence », mais les effets de la régulation positive du système immunitaire ont été observés chez toutes les personnes vieillissantes20. Ce processus semble toutefois commencer à un bien plus jeune âge chez les sujets infectés par le VIH et cette sénescence accélérée s’étend nettement à la plupart des systèmes physiologiques, si ce n’est à tous21. Le lien entre le vieillissement du système immunitaire et les organes, comme le cœur, pourrait reposer sur une certaine inaptitude à supprimer l’inflammation, qui est réputée contribuer à l’athérosclérose22, mais d’autres processus, tels que le raccourcissement des télomères des myocytes ou d’autres cellules jouant un rôle majeur pour la santé du cœur, pourraient également être impliqués23. Chez beaucoup de patients, y compris ceux manifestant une certaine prédisposition familiale, les maladies cardiovasculaires constituent le point culminant des processus pathologiques catalysés par de nombreux facteurs de risque tels que l’hypertension, le diabète, l’hyperlipidémie, l’insuffisance rénale et l’usage du tabac24 (Fig. 3). Plusieurs études de cohortes ont démontré que la majorité de ces facteurs de risque, voire tous, sont plus répandus dans la population des porteurs du VIH15, 25. Pourtant, la multiplication des cas de maladie cardiovasculaire est plus forte que celle à laquelle on s’attendrait au vu de ces seuls facteurs de risque. Au cours d’une étude ayant servi à évaluer l’athérosclérose coronarienne subclinique en mesurant les dépôts de calcium dans les coronaires au moyen de la tomographie assistée par ordinateur, une technique validée utilisée pour apprécier l’évolution des maladies cardiovasculaires, les chercheurs ont observé un vieillissement des coronaires chez 69 % des 233 adultes infectés par le VIH26. Même si l’infection était bien maîtrisée chez ces sujets dont l’âge médian était de 43 ans, le risque que représentait le vieillissement de leurs coronaires a été relié à une infection par le VIH de plus longue date, à l’emploi de plus en plus répandu des agents antirétroviraux et à la faiblesse du nadir des lymphocytes T CD4, en plus des facteurs de risque classiques. Une autre étude fondée sur les dépôts de calcium dans les coronaires a également permis de faire le rapprochement entre l’infection par le VIH et un âge vasculaire plus avancé que chez les sujets indemnes de cette infection27. Il ne faut toutefois pas négliger le fait que les processus de vieillissement touchant les autres organes peuvent précipiter l’apparition des maladies cardiovasculaires. Par exemple, le diabète sucré, un facteur de risque majeur de maladie cardiovasculaire, est également plus répandu chez les porteurs du VIH que chez ceux qui en sont indemnes28. Cet éventail de processus de vieillissement s’est traduit par ce que l’on appelle le syndrome de fragilité lié au VIH29. Même si ce syndrome vaut la peine qu’on s’y attarde d’une façon toute particulière, les processus de vieillissement ont leur propre importance dans la lutte contre les maladies cardiovasculaires en tant que point d’aboutissement de ce phénomène. Il est possible que le rôle joué par les traitements antirétroviraux en ce qui concerne l’apparition prématurée des maladies cardiovasculaires et des facteurs de risque qui y sont associés soit relativement modeste. Les premières études de cohorte qui ont établi un lien entre les TAHA et une hausse du risque de maladie cardiovasculaire portaient essentiellement sur des IP30, ce qui a amené les chercheurs à émettre l’hypothèse que ce risque était la conséquence d’anomalies de la biotransformation des lipides ou de l’insuline provoquées par cette classe d’agents antirétroviraux31. Toutefois, les chercheurs ont fait ce rapprochement bien avant la découverte du rôle favorisant de l’infection elle-même dans l’apparition des maladies cardiovasculaires. En outre, bon nombre des IP récents, comme l’atazanavir, n’ont pas été reliés à des anomalies de la biotransformation des lipides32, ce qui pourrait réduire le risque de maladie cardiovasculaire. Soulignons toutefois qu’on a attribué aux agents de cette classe d’autres effets prothrombotiques, tels qu’une hausse des concentrations de fibrinogène13. L’étude de cohorte D:A:D a permis d’établir un lien entre l’exposition à l’abacavir et à la didanosine et un risque d’infarctus du myocarde, mais pas avec un risque d’accident vasculaire cérébral33. Étant donné que l’abacavir était et demeure un INTI d’usage courant, plusieurs autres groupes de chercheurs ont tenté de confirmer ce lien, mais ils ont obtenu des résultats contradictoires34. Avec les études d’observation, il se peut que le problème soit de parvenir à limiter les biais et à ajuster efficacement les variables confusionnelles, par exemple, l’usage privilégié d’un INTI au détriment d’un autre chez les sujets présentant des facteurs de risque qui, comme l’insuffisance rénale, ont un lien étroit avec les maladies cardiovasculaires. Les chercheurs de plusieurs études ont été incapables d’établir un lien entre l’abacavir et la moindre altération de la fonction vasculaire évoquant un risque de maladie cardiovasculaire, tel qu’une altération de la fonction endothéliale, une intensification de l’inflammation ou une amplification de la coagulation35, 36. Par ailleurs la portée clinique de cette association, si elle existe, reste à préciser. Lors d’une étude cas-témoins emboîtés fondée sur les données sur le VIH de l’Hôpital French, les IP ont été les seuls agents antirétroviraux qui ont augmenté considérablement le risque relatif approché d’IM (odds ratio)19 (Fig. 4). Les tentatives visant à prévenir ou à ralentir l’évolution des maladies cardiovasculaires chez les porteurs du VIH qui prennent de l’âge sont de bons moyens de prolonger la survie de cette population de patients, mais il faut tout de même relativiser le risque. En effet, aucun objectif n’est plus important pour la survie des patients que de réussir à ramener la virémie sous les valeurs seuils et de l’y maintenir. De plus, un patient peut présenter des problèmes de santé qui, à l’instar d’une insuffisance rénale ou d’une hépatopathie, commandent une attention immédiate et sont plus urgents que la prise en charge des facteurs de risque de maladie cardiovasculaire. Il n’en demeure pas moins que les maladies cardiovasculaires comptent parmi les principales causes de décès indépendamment de l’infection par le VIH dans la plupart des pays industrialisés, dont le Canada37. Or le risque de maladie cardiovasculaire semble amplifié chez les porteurs du VIH.
Diagnostic
Le risque de maladie cardiovasculaire n’est pas réparti uniformément, et ce, même au sein de la population séropositive; l’évaluation des risques de chaque patient est donc essentielle. Les facteurs de risque de maladie cardiovasculaire doivent être recensés, même chez les sujets relativement jeunes, puisque plus le diagnostic sera posé tôt, plus il sera possible d’intervenir rapidement et d’améliorer l’issue de la maladie. Les facteurs de risque qui peuvent être corrigés sont identiques à ceux observés dans la population séronégative. Ce sont, entre autres, l’usage du tabac, l’hypertension, l’hyperlipidémie, l’hyperinsulinémie et l’insuffisance rénale. En revanche, les facteurs de risques liés au vieillissement, tels que l’hypertension, sont susceptibles de se manifester à un plus jeune âge chez les sujets qui vivent avec le VIH. Conclusion : une surveillance plus étroite et une intervention plus musclée s’imposent donc. Il n’existe pas de lignes directrices pour le diagnostic des maladies cardiovasculaires dès leur début chez les porteurs du VIH, mais rien n’empêche d’adapter les lignes directrices destinées aux patients indemnes de l’infection par le VIH, puisque les facteurs favorisants se ressemblent. Pour ce qui est des sujets asymptomatiques, plusieurs systèmes d’évaluation peuvent être utilisés, tels que les méthodes de Framingham38, SCORE39et de Reynolds40. En règle générale, ces méthodes recommandent de commencer par évaluer les antécédents familiaux ainsi que les facteurs de risque types comme l’usage du tabac, et par vérifier la pression artérielle, la lipidémie sérique et la glycémie à jeun. Il n’est généralement pas nécessaire de procéder à des examens plus poussés chez les sujets présentant un risque faible ou modéré, ce qui correspond un risque à 10 ans d’accident cardiovasculaire estimé à moins de 5 %. En revanche, de tels examens, par exemple l’électrocardiographie (ÉCG) ou l’échocardiographie d’effort, sont recommandés chez les patients dont le risque est plus grand dès le départ, même s’ils sont asymptomatiques. L’American Heart Association (AHA) recommande de réserver ces techniques aux sujets ayant franchi le cap de la cinquantaine41. Une étude échocardiographique prospective42a toutefois permis de déceler une altération de la fonction diastolique et une hypertrophie auriculaire gauche chez 26 % et 40 % respectivement des sujets infectés par le VIH, qui étaient âgés de 41 ans en moyenne. Ces observations incitent à penser qu’il conviendrait d’évaluer ces patients plus tôt43.
Prise en charge
Rien n’est plus important chez les patients infectés par le VIH que d’abaisser leur virémie sous les valeurs seuils et de l’y maintenir. Cela vaut même si on cherche à prendre en charge le risque cardiovasculaire, parce qu’une infection par le VIH non maîtrisée peut représenter une menace bien plus grande et immédiate pour la survie des patients qu’une maladie cardiovasculaire, même à un stade avancé. Par exemple, pas plus l’hyperlipidémie que la présence d’une maladie cardiovasculaire n’est une contre-indication absolue à l’utilisation des IP, même ceux qui ont un effet négatif sur la lipidémie. Chez les patients atteints d’hypercholestérolémie traités par un IP, les traitements reposant sur l’utilisation de statines pourraient suffire pour obtenir les réductions recherchées. S’il est justifié de changer de traitement pour corriger le risque de maladie cardiovasculaire, il faut s’en abstenir si cette modification risque de faire regrimper la virémie. Les traitements et les objectifs recommandés chez les personnes séronégatives à l’égard du VIH doivent orienter la prise en charge des facteurs de risque de maladie cardiovasculaire chez les patients séropositifs. Il s’agit donc, conformément aux lignes directrices générales, de viser les mêmes cibles fixées pour la pression artérielle, la lipidémie sérique et la glycémie. Compte tenu du risque plus élevé de maladie cardiovasculaire, la correction des facteurs de risque, y compris l’usage du tabac, doit être considérée urgente même chez les patients relativement jeunes. Même si on pose le postulat que plusieurs appareils et systèmes organiques sont touchés par l’accélération des processus de vieillissement, la fréquence avec laquelle les accidents cardiovasculaires mettent la vie des patients en danger doit inciter les cliniciens et les patients à se mobiliser pour corriger les risques de maladie cardiovasculaire et à respecter les recommandations thérapeutiques.
Conclusion
Le plus important moyen de défense contre les maladies cardiovasculaires chez les porteurs du VIH qui prennent de l’âge, c’est une meilleure sensibilisation. L’évaluation des facteurs de risque dans leurs jeunes années, y compris la présence d’une certaine prédisposition familiale, permettra de concevoir des stratégies préventives qui pourraient ralentir le processus pathologique. Non seulement les personnes infectées par le VIH risquent-elles davantage d’être atteintes d’une maladie cardiovasculaire, mais le pire, c’est qu’elles peuvent en être affligées à un plus jeune âge. En outre, cette aggravation du risque de maladie cardiovasculaire pourrait être catalysée, du moins en partie, par l’accélération d’autres affections consécutives à des processus pathologiques liés au vieillissement, telles que l’hypertension, le diabète et le dysfonctionnement rénal. C’est pourquoi il faut immédiatement intégrer aux soins prodigués aux patients infectés par le VIH une surveillance étroite et la prise en charge musclée de leurs facteurs de risque de maladie cardiovasculaire.
Références
1. BOZZETTE, S. A., C. F. Ake, H. K. Tam, S. W. Chang et T. A. Louis. « Cardiovascular and cerebrovascular events in patients treated for human immunodeficiency virus infection », N Engl J Med, vol. 348, n° 8, 2003, p. 702-710. 2. BARBARO, G., G. Di Lorenzo, B. Grisorio et G. Barbarini. « Incidence of dilated cardiomyopathy and detection of HIV in myocardial cells of HIV-positive patients. Gruppo Italiano per lo Studio Cardiologico dei Pazienti Affetti da AIDS », N Engl J Med, vol. 339, n° 16, 1998, p. 1093-1099. 3. CHAVES, A. A., M. J. Mihm, A. Basuray, R. Baliga, L. W. Ayers et J. A. Bauer. « HIV/AIDS-related cardiovascular disease », Cardiovasc Toxicol, vol. 4, n° 3, 2004, p. 229-242. 4. BIJL, M., J. P. Dieleman, M. Simoons et M. E. van der Ende. « Low prevalence of cardiac abnormalities in an HIV-seropositive population on antiretroviral combination therapy », J Acquir Immune Defic Syndr, vol. 27, n° 3, 2001, p. 318-320. 5. BARBARO, G., G. Di Lorenzo, B. Grisorio et G. Barbarini. « Cardiac involvement in the acquired immunodeficiency syndrome: a multicenter clinical-pathological study. Gruppo Italiano per lo Studio Cardiologico dei pazienti affetti da AIDS Investigators », AIDS Res Hum Retroviruses, vol. 14, n° 12, 1998, p. 1071-1077. 6. SAN FRANCISCO DEPARTMENT OF PUBLIC HEALTH. HIV/AIDS Epidemiology Annual Report 2003, 2003. (consulté le 4 février 2011, à l’adresse suivante : www.dph.sf.ca.us/PHP/AIDSSurvUnit.htm.) 7. Cardiovascular Diseases (consulté le 3 février 2011, à l’adresse suivante : http://www.who.int/mediacentre/factsheets/fs317/en/index.html.) 8. Age-standardized mortality rates by selected causes, by sex. 2011 (consulté le 4 février 2011, à l’adresse suivante : http://www40.statcan.gc.ca/l01/cst01/health30a-eng.htm.) 9. LICHTENSTEIN, K. A., C. Armon, K. Buchacz, et al. « Low CD4+ T cell count is a risk factor for cardiovascular disease events in the HIV outpatient study », Clin Infect Dis, vol. 51, n° 4, 2010, p. 435-447. 10. GALLET, B., M. Pulik, P. Genet, P. Chedin et M. Hiltgen. « Vascular complications associated with use of HIV protease inhibitors », Lancet, vol. 351, n° 9120, 1998, p. 1958-1959. 11. MARY-KRAUSE, M., L. Cotte, A. Simon, M. Partisani et D. Costagliola. « Increased risk of myocardial infarction with duration of protease inhibitor therapy in HIV-infected men », AIDS, vol. 17, n° 17, 2003, p. 2479-2486. 12. CALZA, L., R. Manfredi et F. Chiodo. « Dyslipidaemia associated with antiretroviral therapy in HIV-infected patients », J Antimicrob Chemother, vol. 53, n° 1, 2004, p. 10-14. 13. MADDEN, E., G. Lee, D. P. Kotler, et al. « Association of antiretroviral therapy with fibrinogen levels in HIV-infection », AIDS, vol. 22, n° 6, 2008, p. 707-715. 14. FRIIS-MOLLER, N., P. Reiss, C. A. Sabin, et al. « Class of antiretroviral drugs and the risk of myocardial infarction », N Engl J Med, vol. 356, n° 17, 2007, p. 1723-1735. 15. KAPLAN, R. C., L. A. Kingsley, A. R. Sharrett,et al. « Ten-year predicted coronary heart disease risk in HIV-infected men and women », Clin Infect Dis, vol. 45, n° 8, 2007, p. 1074-1081. 16. TRIANT, V. A., H. Lee, C. Hadigan et S. K. Grinspoon. « Increased acute myocardial infarction rates and cardiovascular risk factors among patients with human immunodeficiency virus disease », J Clin Endocrinol Metab, vol. 92, n° 7, 2007, p. 2506-2512. 17. CALZA, L., R. Manfredi, D. Pocaterra et F. Chiodo. « Risk of premature atherosclerosis and ischemic heart disease associated with HIV infection and antiretroviral therapy », J Infect, vol. 57, n° 1, 2008, p. 16-32. 18. CURRIER, J. S., J. D. Lundgren, A. Carr, et al. « Epidemiological evidence for cardiovascular disease in HIV-infected patients and relationship to highly active antiretroviral therapy », Circulation, vol. 118, n° 2, 2008, p. e29-e35. 19. LANG, S., M. Mary-Krause, L Cotte, et al. « Impact of Individual Antiretroviral Drugs on the Risk of Myocardial Infarction in Human Immunodeficiency Virus–Infected Patients: A Case-Control Study Nested Within the French Hospital Database on HIV ANRS Cohort CO4 », Arch Intern Med, vol. 170, n° 14, 2010, p. 1228-1238. 20. DEEKS, S. G. « HIV infection, inflammation, immunosenescence, and aging », Annu Rev Med, vol. 62, 2011, p. 141-155. 21. RICKABAUGH, T. M. et B. D. Jamieson. « A challenge for the future: aging and HIV infection », Immunol Res, vol. 48, n° 1-3, 2010, p. 59-71. 22. PEARSON, T. A., G. A. Mensah, R. W. Alexander, et al. « Markers of inflammation and cardiovascular disease: application to clinical and public health practice: A statement for healthcare professionals from the Centers for Disease Control and Prevention and the American Heart Association », Circulation, vol. 107, n° 3, 2003, p. 499-511. 23. APPAY, V., D. Sauce, éd. Handbook on Immunosenescence, Springer Science + Business Media, 2009. 24. General Cardiovascular Disease (10-year Risk). National Heart, Lung, and Blood Institute, 2011 (consulté le 8 février 2011, à l’adresse suivante : http://www.framinghamheartstudy.org/risk/gencardio.html.) 25. SAVES, M., G. Chene, P. Ducimetiere, et al. « Risk factors for coronary heart disease in patients treated for human immunodeficiency virus infection compared with the general population », Clin Infect Dis, vol. 37, n° 2, 2003, p. 292-298. 26. MEDINA, S., D. Wessman, D. Krause, J. Stepenosky, G. Boswell et N. Crum-Cianflone. « Coronary aging in HIV-infected patients », Clin Infect Dis, vol. 51, n° 8, 2010, p. 990-993. 27. GUARALDI, G., S. Zona, N. Alexopoulos, et al. « Coronary aging in HIV-infected patients », Clin Infect Dis, vol. 49, n° 11, 2009, p. 1756-1762. 28. WORM, S. W., S. De Wit, R. Weber, et al. « Diabetes mellitus, preexisting coronary heart disease, and the risk of subsequent coronary heart disease events in patients infected with human immunodeficiency virus: the Data Collection on Adverse Events of Anti-HIV Drugs (D:A:D Study) », Circulation, vol. 119, n° 6, 2009, p. 805-811. 29. ONEN, N. F. et E. T. Overton. « A Review of Premature Frailty in HIV-infected Persons; Another Manifestation of HIV-Related Accelerated Aging », Curr Aging Sci, 2010. 30. FRIIS-MOLLER, N., C. A. Sabin, R. Weber, et al. « Combination antiretroviral therapy and the risk of myocardial infarction », N Engl J Med, vol. 349, n° 21, 2003, p. 1993-2003. 31. SUDANO, I., L. E. Spieker, G. Noll, R. Corti, R. Weber et T. F. Luscher. « Cardiovascular disease in HIV infection », Am Heart J, vol. 151, n° 6, 2006, p. 1147-1155. 32. COLAFIGLI, M., S. Di Giambenedetto, L. Bracciale, E. Tamburrini, R. Cauda et A. De Luca. « Cardiovascular risk score change in HIV-1-infected patients switched to an atazanavir-based combination antiretroviral regimen », HIV Med, vol. 9, n° 3, 2008, p. 172-179. 33. SABIN, C. A., S. W. Worm, R. Weber, et al. « Use of nucleoside reverse transcriptase inhibitors and risk of myocardial infarction in HIV-infected patients enrolled in the D:A:D study: a multi-cohort collaboration », Lancet, vol. 371, n° 9622, 2008, p. 1417-1426. 34. COSTAGLIOLA, D., S. Lang, M. Mary-Krause et F. Boccara. « Abacavir and cardiovascular risk: reviewing the evidence », Curr HIV/AIDS Rep, vol. 7, n° 3, 2010, p. 127-133. 35. MARTINEZ, E., M. Larrousse, D. Podzamczer, et al. « Abacavir-based therapy does not affect biological mechanisms associated with cardiovascular dysfunction », AIDS, vol. 24, n° 3, 2010, p. F1-F9. 36. HUMPHRIES, A., J. Amin et D. Cooper. « Changes in cardiovascular biomarkers with abacavir: a randomized 96-week trial », 17e Conférence sur les rétrovirus et les infections opportunistes, 2010, résumé 718, San Francisco. 37. Age-standardized mortality rates by selected causes, by sex. 2010 (consulté le 8 avril 2011, à l’adresse suivante : http://www40.statcan.gc.ca/l01/cst01/health30a-eng.htm.) 38. D’AGOSTINO, R. B., fils, S. Grundy, L. M. Sullivan et P. Wilson. « Validation of the Framingham coronary heart disease prediction scores: results of a multiple ethnic groups investigation », JAMA, vol. 286, n° 2, 2001, p. 180-187. 39. CONROY, R. M., K. Pyorala, A. P. Fitzgerald, et al. « Estimation of ten-year risk of fatal cardiovascular disease in Europe: the SCORE project », Eur Heart J, vol. 24, n° 11, 2003, p. 987-1003. 40. Reynolds Risk Score. 2011 (consulté à l’adresse suivante : http://www.reynoldsriskscore.org/.) 41. GREENLAND, P., J. S. Alpert, G. A. Beller, et al. « 2010 ACCF/AHA guideline for assessment of cardiovascular risk in asymptomatic adults: a report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines », Circulation, vol. 122, n° 25, 2010, p. e584-e636. 42. MONDY, K. E., J. Gottdiener, E. T. Overton, et al. « High Prevalence of Echocardiographic Abnormalities among HIV-infected Persons in the Era of Highly Active Antiretroviral Therapy », Clin Infect Dis, vol. 52, n° 3, 2011, p. 378-386. 43. GRINSPOON, S. K., C. Grunfeld, D. P. Kotler, et al. « State of the science conference: Initiative to decrease cardiovascular risk and increase quality of care for patients living with HIV/AIDS: executive summary », Circulation, vol. 118, n° 2, 2008, p. 198-210.
Chapitre 2 : Les maladies cardiovasculaires
Les décès prématurés imputables aux complications cardiovasculaires sont un problème croissant chez les porteurs du VIH qui vieillissent. Ce risque cardiovasculaire, qui est plus élevé chez les personnes infectées par le VIH que chez les sujets du même âge, mais indemnes de cette infection, est le résultat de la convergence de nombreux facteurs. Parmi ces derniers, on trouve une plus grande prévalence des facteurs de risque de maladie cardiovasculaire, les effets indésirables de plusieurs agents antirétroviraux qui semblent intervenir dans le risque cardiovasculaire, et l’effet direct ou indirect du VIH lui-même. Il est à prévoir que les maladies cardiovasculaires seront de plus en plus souvent incriminées dans le décès pourtant évitable des porteurs du VIH dont la virémie est bien maîtrisée. Toute tentative d’atténuer le retentissement de cette crise potentielle reposera sur une plus grande conscientisation à propos des risques que courent les porteurs du VIH, de même que sur la surveillance intensive et la correction des facteurs de risque qui peuvent l’être. Par ailleurs, l’individualisation des traitements est appelée à jouer un rôle encore plus important dans la réduction du risque cardiovasculaire sur fond de virémie durablement maîtrisée.
Afficher la revue